Нормы лейкоцитарной формулы у взрослых
Лейкоцитарная формула - норма у взрослых
Содержание
В человеческой крови лейкоцитарная формула, норма которой является соотношением с количеством лейкоцитов, определяется по двум показателям. Когда наблюдается увеличение количества лейкоцитов, тогда результат лейкоцитарной формулы может оставаться в нормальных пределах. Иногда происходит обратная ситуация – лейкоциты находятся в допустимых пределах, а нормы лейкоцитарной формулы отклоняются в сторону увеличения или снижения уровня этих клеток. Поэтому в результатах анализов учитывается относительное количество лейкоцитов.
Лейкоцитарная формула и разновидность лейкоцитов
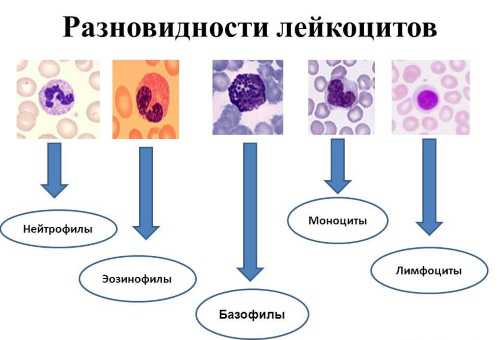
Лейкоцитарная формула, еще она называется лейкограмма, включает в себя соответствие в процентах белых клеток крови с общим названием — лейкоциты. Если происходит изменение показателя, отличного от нормы, одного из этой разновидности лейкоцитарных элементов, тогда учитывается абсолютное и относительное их число в формуле крови.
Процентный состав белых клеток в крови человека, лейкоцитарная формула норма:
- миелоциты, метамиелоциты, плазмоциты в норме не наблюдаются;
- палочкоядерные нейтрофилы 1- 5 %;
- сегментоядерные нейтрофилы – 40-70 %;
- моноциты 3- 8 %;
- лимфоциты 20- 45 %;
- базофилы 0- 1 %;
- эозинофилы 1- 5 %.
Есть разделение на агранулоциты – это лимфоциты и моноциты, а также на гранулоциты – это базофилы, нейтрофилы, эозинофилы.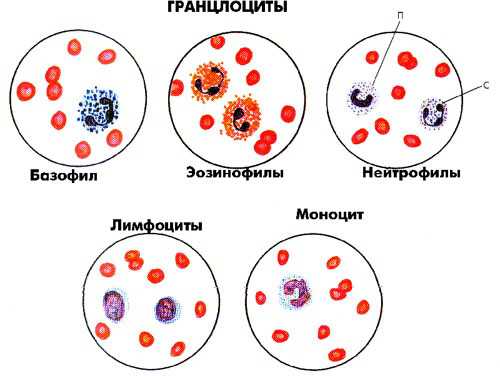
Как правило, при наличии патологий в крови происходит увеличение или снижение числа одного вида клеток, чаще это случается с группами лимфоцитов и нейтрофилов.
Изменение числа и строения каждого вида лейкоцитов зависит от характера заболевания. Учитывается распространенность болезни в организме, ее течение и вирулентность возбудителя, а также индивидуальная особенность организма, его сопротивляемость к внешним и внутренним поражающим факторам.
Функции лейкоцитов в организме
Главная функция лейкоцитов в крови это защита организма от патогенных микроорганизмов, стрессов и разрушающего действия вредных веществ.
Каждый вид лейкоцитов выполняет отдельную задачу и действует на отдельных возбудителей заболевания:
- Нейтрофилы выполняют защитную функцию, уничтожают вирусы и бактерии в организме человека. Поэтому сегментоядерные, зрелые нейтрофилы находятся в крови человека в большой численности. Увеличение количества молодых палочкоядерных клеток бывает при сильной бактериальной инфекции. Зарождающиеся миелоциты и юные метамиелоциты образуются в крайне редких случаях при тяжелых патологиях.
- Лимфоциты очищают организм от различных антигенов и несут ответственность за иммунную память. Синтезируют антитела, которые активизируют лимфоидные клетки и защитное противодействие на чужеродные раздражители.
- Эозинофилы увеличиваются при развитии аллергий и поражения паразитами человека. Инфекции, аутоиммунные процессы, онкологические заболевания тоже влияют на численность этих клеток.
- Базофилы увеличиваются при воспалениях в организме, аллергиях и задействованы в процессах свертывания крови. До конца деятельность этих клеток еще не исследована.
- Моноциты убивают и абсорбируют умершие бактерии, вирусы и другие чужеродные агенты, попадающие в человеческую кровь.
- Плазмоциты в норме кровяных показателей у взрослого здорового человека не наблюдается. В детской крови они находятся в малом исчислении и принимают участие в формировании антител.
Лейкоцитарная формула крови важна в постановке диагноза. Учитывается качество и численность лейкоцитных клеток, а также повышение или уменьшение их при развитии заболеваний. Изучается изменение показателей одного вида клеток за счет снижения или увеличения другого.
Кровь, взятую на анализ, исследует лаборант. Для этого он использует микроскоп, где проводится подсчет лейкоцитарной формулы на сто клеток.
Второй способ проводится с помощью автоматической аппаратуры, где анализ включает в себя исследование 2-х тысяч клеток. Этот метод более результативный и совместно с традиционным, микроскопическим способом может объективно оценить состояние крови человека.
Виды увеличения или снижения некоторых видов лейкоцитов:
-
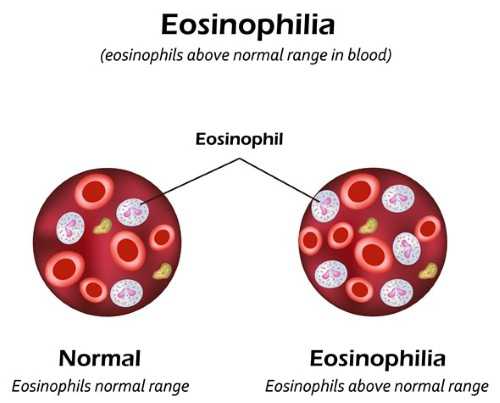
- эозинофилия – это повышение уровня эозинофилов при развитии аллергических процессов, поражении гельминтами, лейкозах и аутоиммунных поражениях;
- эозинопения – уменьшение этого числа клеток при стрессах, после введения в организм некоторых гормональных препаратов;
- моноцитоз – это повышение численности моноцитов при развитии туберкулеза и разновидности лейкоза.
- базофилия характеризуется увеличением базофилов при язвенном колите с хроническим течением, эритремии и миелолейкозе.
Исследуя анализ крови, врач может предварительно охарактеризовать — в каком состоянии находится здоровье человека. Благодаря этим анализам, диагностировать заболевание намного легче, также можно предположить его течение и окончание.
Еще этот анализ назначается для того, чтобы увидеть результативность проводимого лечения, также узнать об имеющихся осложнениях.
Сдвиги лейкоцитарной формулы
Перед тем как сдать кровь, важно ограничить прием еды на несколько часов, поэтому лучшим временем для сдачи анализов является утро. Также не подвергать организм физическим и эмоциональным перегрузкам, так как это сказывается на показателях крови.
Кроме численности и процентного соотношения, производится учет сдвигов лейкоцитарной формулы.
Это соответствие по отношению к норме незрелых и зрелых форм нейтрофилов:
- При острых воспалительных процессах и гнойных инфекциях, отравлениях, острых кровопотерях и повышенных физических перегрузках организма в крови происходит сдвиг влево численности лейкоцитов с появлением в ней миелоцитов и метамиелоцитов.
- Для коматозного состояния, миелофиброза, эритролейкоза, развитию метастаз и лейкозов характерно наличие сдвига с омоложением влево в анализе крови.
- Почечные и печеночные патологии, мегалобластная и дефицитные анемии, последствия гемотрансфузий и лучевой болезни, вызывают увеличение сегментоядерных нейтрофилов и снижение палочкоядерных белых клеток крови. Это свидетельствует о сдвиге лейкоцитарной формулы вправо.
Для оценивания этих сдвигов существует специальный индекс, с помощью которого производится это определение.
Лейкоцитарная формула
Главная > Диагностика > Анализы > Общеклинические > Общий анализ крови > Лейкоцитарная формула – количественное соотношение различных видов лейкоцитов в крови, расчет которого входит в состав клинического анализа крови. Данное соотношение является относительно постоянным и отражает нормальное состояние иммунной системы организма. Различные инфекционные и воспалительные процессы приводят к изменению лейкоцитарной формулы. Изменения в лейкоцитарной формуле не имеет специфичности по отношению к тому или иному заболеванию, однако в некоторых случаях данные отклонения дают ценную информацию врачу о характере патологического процесса.
Лейкоцитарная формула – количественное соотношение различных видов лейкоцитов в крови, расчет которого входит в состав клинического анализа крови. Данное соотношение является относительно постоянным и отражает нормальное состояние иммунной системы организма. Различные инфекционные и воспалительные процессы приводят к изменению лейкоцитарной формулы. Изменения в лейкоцитарной формуле не имеет специфичности по отношению к тому или иному заболеванию, однако в некоторых случаях данные отклонения дают ценную информацию врачу о характере патологического процесса.
Однако, ЛФ позволяет оценивать степень тяжести инфекционного процесса, а также эффективность проводимого лечения. Более того, при некоторых заболеваниях (например, гемобластоз) данный анализ позволяет установить диагноз.
Лейкоцитарная формула - норма:
В зависимости от патологического процесса в крови человека может наблюдаться 3 основных типа изменения ЛФ:
- Сдвиг лейкоцитарной формулы влево (в крови появляются миелоциты и метамиелоциты):
- Сдвиг лейкоцитарной формулы влево с омоложением (появляются миелоциты, метамиелоциты, промиелоциты, миелобласты и эритробласты):
- Хронический лейкоз
- Эритролейкоз
- Миелофиброз
- Метастатическое поражение
- Острый лейкоз
- Коматозные состояния
- Сдвиг лейкоцитарной формулы вправо (уменьшается количество палочкоядерных нейтрофилов сочетании с наличием гиперсегментированных ядер нейтрофилов):
- Мегалобластная анемия
- Болезни почек и печени
- Состояние после переливания крови
Читать также:
Лейкоцитарная формула крови: норма, сдвиг лейкограммы вправо и влево
Лейкоциты — белые клетки крови
Лейкоциты — клетки белого цвета, наряду с тромбоцитами и эритроцитами составляют клеточную структуру крови человека. Неоднородные по своему составу, они выполняют единую функцию: бдительно стоят на страже здоровья, защищая организм от любых внешних и внутренних угроз, будь то вирусная или бактериальная инфекция, механическая травма или онкологическое заболевание. Лейкоцитарная формула крови, или лейкограмма — показатель, который оценивает количество отдельных видов белых клеток крови относительно их общего числа и обычно выражается в процентах. Исследование белой формулы является элементом ОАК (общий анализ крови) и назначается:
- при плановых профилактических осмотрах
- при подозрении на инфекционное заболевание
- в случае обострениях хронических болезней
- при неустановленных заболеваниях со смазанной симптоматикой
- для контроля эффективности при назначении некоторых лекарственных препаратов
Во всех перечисленных случаях клинический анализ крови с лейкоцитарной формулой помогает распознать заболевание на ранних стадиях или поставить верный диагноз в сложных случаях.
Виды и роль лейкоцитов
Все лейкоциты в той или иной мере способны к фагоцитозу и амебовидному передвижению. Белые клетки крови различаются по наличию в их содержимом особых гранул, восприимчивых к специфической окраске, и подразделяются на гранулоциты и агранулоциты.
- Гранулоциты:
- Нейтрофилы — классические фагоциты, пожиратели чужеродных клеток. В зависимости от зрелости клетки подразделяют на молодые (палочкоядерные) и зрелые (сегментоядерные) формы.
- Эозинофилы — также способны к фагоцитозу, но преимущественно запускают механизмы воспалительно-аллергических реакций на местном уровне.
- Базофилы — выполняют транспортную функцию, мгновенно направляя остальные виды лейкоцитов в очаг поражения.
- Агранулоциты:
- Лимфоциты. Эти клетки имеют два подтипа: B и T. B-лимфоциты обеспечивают клеточную память к болезнетворным внешним агентам и играют важную роль в формировании иммунитета. T-лимфоциты делятся на T-киллеры (уничтожают чужеродные клетки), T-хелперы (поддерживают T-киллеры на биохимическом уровне) и T-супрессоры (подавляют иммунный ответ, чтобы не навредить клеткам собственного организма).
- Моноциты — обеспечивают фагоцитоз, а также способствуют восстановлению поврежденных тканей и запускают иммунную реакцию.
Для исследования белой формулы лучше подходит венозная кровь, так как взятая из пальца часто содержит частицы мягких тканей, что затрудняет диагностику. Накануне забора крови для анализа специалисты рекомендуют отказаться от курения, закаливающих процедур и бани, избегать физических нагрузок, а также не принимать пищу минимум за 8 часов до процедуры: все эти факторы могут исказить объективную картину.
После того, как полученная кровь специальным способом подготавливается к исследованию и окрашивается реактивами, лаборанты приступают к расшифровке лейкоцитарной формулы крови. Специалисты исследуют мазки под микроскопом, визуально определяя количество лейкоцитов на 100-200 клеток на определенном участке, или прибегают к помощи специальной аппаратуры. Машинный подсчет лейкоцитов силами автоматического гемоанализатора считается более достоверным, так как за основу подсчета берется большее количество исходных данных (минимум 2000 клеток).
Нормальные значения и особенности лейкограммы
Нормой считаются следующие параметры лейкоформулы:
- нейтрофилы:
- палочкоядерные: 1-6
- сегментоядерные: 47-72
- лимфоциты: 20-39
- эозинофилы: 0-5
- базофилы: 1-6
- моноциты: 3-12
Допускается расхождение этих показателей: не более одной-двух единиц в большую или меньшую стороны. В целом параметры лейкоцитарной формулы в норме идентичны у мужчин и женщин. Однако у последних абсолютное количество лейкоцитов в крови меньше: (3,2 — 10,2)*109/л против (4,3 — 11,3)*109/л у представителей сильного пола. Значительное повышение количества лейкоцитов происходит у женщин во время беременности. Это физиологическое явление, связанное с активной выработкой клеток крови плода, и лечения не требует. Здесь вскрывается еще один нюанс чтения лейкограммы: для диагностики важны не только относительные, но и абсолютные значения количества белых клеток. Изменение этих показателей свидетельствует о наличии в организме патологических процессов.
Лейкоцитарная формула у детей
При расшифровке лейкоцитарной формулы крови у детей нужно учитывать, что ее нормальные значения меняются в зависимости от возраста ребенка. У новорожденного в крови определяется до 30% лимфоцитов и до 70% нейтрофилов, однако уже к пятым суткам жизни наступает первый «перекрест»: относительное количество этих клеток становится примерно одинаковым. К концу первого месяца и на протяжении первого года жизни картина стабилизируется: теперь на 100 белых клеток в среднем приходится 65 лимфоцитов и 30 нейтрофилов. К 3-5 годам количество нейтрофилов постепенно растет, а лимфоцитов — снижается. В этот период жизни происходит второй «перекрест», после которого значения лейкоцитарной формулы начинают стремиться к нормальной лейкограмме взрослого. В возрасте 14-15 лет белая формула уже практически повторяет лейкоформулу зрелого человека. При этом относительное количество других видов лейкоцитов в течение всей жизни меняется незначительно.
В целом картина лейкограммы у детей раннего возраста очень подвижна и может меняться не только в зависимости от заболеваний, но и при эмоциональных расстройствах и изменении характера питания.
Изменения лейкоцитарной формулы
При заболеваниях и патологических состояниях соотношение разных видов лейкоцитов меняется, причем в ряде случаев картина настолько показательна, что позволяет безошибочно поставить верный диагноз. Состояния, связанные с изменение количества белых клеток крови принято обозначать терминами с окончаниями «-ия» или «-ез» («-оз») в случае их увеличения (нейтрофилез, эозинофилия) и «-пения» в случае уменьшения (базопения). Вот лишь некоторые из причин отклонения лейкограммы от нормы.
- Лимфоциты:
- Лифоцитопения — признак таких заболеваний и состояний, как лимфогранулематоз, системная красная волчанка, острые формы некоторых инфекций, радиационного поражения, а также почечной недостаточности и иммунодефицита.
- Лимфоцитоз развивается как следствие острых вирусных и хронических бактериальных инфекций, тиреотоксикоза, некоторых видов анемий, лимфолейкоза, недостаточности коры надпочечников.
- Базофилы:
- Базопения встречается при хроническом стрессе, продолжительном приеме кортикостероидов, заболеваниях щитовидной железы.
- Базофилия — признак отравления токсинами, эндокринных нарушений, хронического миелолейкоза и широкого спектра аллергических реакций разного происхождения.
- Моноциты:
- Моноцитопения сопутствует болезням красного костного мозга, частым оперативным вмешательствам и выраженной дистрофии
- Моноцитоз — показатель наличия в организме бактериальной и паразитарной инфекции, системных аутоиммунных заболеваний и гемобластозов.
- Эозинофилы:
- Эозинопения — признак некоторых заболевания надпочечников и брюшного тифа, встречается относительно нечасто.
- Эозинофилия сопровождает болезни аллергического характера, паразитарной природы, хронические лейкозы и некоторые кожные заболевания.
- Нейтрофилы:
- Нейтропения развивается при острых и хронических инфекциях, отравлениях и как реакция на прием некоторых лекарственных средств.
- Нейтрофилез сопровождает многие воспалительные заболевания, интоксикации, острые кровотечения, травмы и некроз тканей, а также ярко выражен при беременности.
Сдвиг лейкоцитарной формулы влево и вправо
Частными случаями нейтрофилии являются сдвиг лейкоцитарной формулы влево и вправо.
Суть этих изменений становится понятнее, если представить себе процесс развития нейтрофилов от в виде шкалы, где слева находятся молодые, а справа — зрелые клетки: миелобласт — промиелоцит — миелоцит — метамиелоцит — палочкоядерный нейтрофил — сегментоядерный нейтрофил. Норма соотношения молодых и зрелых форм клеток составляет 0,05 — 0,1.
Сдвиг лейкограммы влево, в сторону увеличения количества молодых клеток, свидетельствует о протекании в организме острых воспалительных и инфекционных процессов, острых кровотечениях и отравлениях, однако может рассматриваться как вариант нормы во время беременности. Частный случай этого явления — сдвиг влево с омоложением, когда в кровоток выходят самые молодые формы нейтрофилов. Это — признак острых и хронических лейкозов. Сдвиг лейкоцитарной формулы вправо — напротив, повышение уровня зрелых форм нейтрофилов. Такое состояние развивается при заболеваниях печени и почек, дефиците некоторых витаминов, лучевой болезни. Применения метода лейкограммы и ее правильная трактовка — важный элемент своевременной диагностики и лечения ряда заболеваний, которым сопутствует количественное и качественное изменение клеточного состава крови.
Лейкоцитарная формула
Лейкоцитарная формула содержит информацию об общем количестве лейкоцитов и о процентном соотношении различных видов лейкоцитов в крови. Основные субпопуляции лейкоцитов – это нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Гематологический анализатор, выполняющий общий анализ крови, указывает только количество указанных субпопуляций лейкоцитов.
Чтобы оценить морфологию («внешний вид») лейкоцитов, обнаружить дополнительные изменения (бласты, атипичные мононуклеары, плазматические клетки), вычислить процентное содержание сегментоядерных и палочкоядерных лейкоцитов, применяют микроскопию мазка крови. В этом случае анализ крови оценивает и описывает человек (лаборант), а не аппарат.
Показания к выполнению исследования
Диагностика инфекционных и воспалительных заболеваний.
Диагностика болезней и новообразований крови.
Контроль эффективности проводимой терапии.
Подготовка к оперативному вмешательству.
Подготовка к исследованию
Кровь на исследование сдают утром натощак, исключается даже чай или кофе. Допустимо пить обычную воду.
Накануне вечером ограничить жирную пищу, не употреблять спиртные напитки, нежелательны физические нагрузки.
Временной интервал от последнего приёма пищи до сдачи анализа – не менее восьми часов.
Исключить физическую активность за 30 минут до забора крови.
Материал для исследования
Венозная или капиллярная кровь.
Интерпретация результатов
Лейкоциты (WBC, White Blood Cells)
Это форменные элементы крови, клетки системы иммунитета человека. Представляют собой клетки с ядрами, образуются в красном костном мозге или органах лимфатической системы. Функции лейкоцита зависят от того, к какому подвиду (субпопуляции) он относится. Одни из них отвечают за уничтожение бактерий, вторые – вирусов, третьи – за аллергические реакции. Поэтому повышение или снижение уровня лейкоцитов только указывает на общее изменение состояния организма, а для более детальной диагностики необходимо знать количество и особенности отдельных субпопуляций.
Повышение общего числа лейкоцитов в крови называется лейкоцитоз, а снижение уровня лейкоцитов – лейкопения.
Норма:
| Возраст | Уровень лейкоцитов, x109 клеток/L |
| < 1 года | 6,0 - 17,5 |
| 1 - 2 года | 6,0 - 17,0 |
| 2 - 4 года | 5,5 - 15,5 |
| 4 - 6 лет | 5,0 - 14,5 |
| 6 - 10 лет | 4,5 - 13,5 |
| 10 - 16 лет | 4,5 - 13,0 |
| Взрослые >16 лет | 4,0 - 9,0 |
Повышение:
1.Физиологический лейкоцитоз:
- стресс, эмоциональное напряжение,
- послеоперационный период,
- менструация,
- беременность и роды,
2. Лейкоцитоз как следствие образования лейкоцитов:
- ожоги,
- инфаркт миокарда,
- инфекционно-воспалительные заболевания (ангина, пневмония, менингит, полиартрит, пиелонефрит, аппендицит и др.), вызванные бактериями, вирусами или грибками,
- злокачественные опухоли,
- приём гормональных препаратов (глюкокортикостероидов),
3. Лейкоцитоз при опухолях крови:
- миелолейкоз,
- лимфолейкоз.
Понижение:
- некоторые инфекции, вызванные вирусами или бактериями (грипп, эпидемический паротит, корь, краснуха, брюшной тиф, туляремия, вирусный гепатит, сепсис, малярия, милиарный туберкулез, СПИД);
- системная красная волчанка,
- ревматоидный артрит,
- прием сульфаниламидов, левомицетина, анальгетиков, тиреостатиков, цитостатиков,
- истощение и кахексия,
- воздействие ионизирующего излучения,
- болезнь Адиссона –Бирмера,
- синдром Фелти (увеличение селезёнки, пигментные пятна на коже конечностей, анемия, гранулоцитопения, тромбоцитопения) – один из вариантов ревматоидного артрита у взрослых,
- болезнь Гоше,
- пароксизмальная ночная гемоглобинурия.
Нейтрофилы
Нейтрофилы – самая многочисленная субпопуляция лейкоцитов. Средняя продолжительность их жизни – 15 дней, большую часть времени клетка проводит в костном мозге, затем выходит в кровь на 10 часов, после чего переходит в периферические ткани. Внутри каждого нейтрофила есть зёрна (гранулы). В них содержатся специальные ферменты, предназначенные для уничтожения бактерий и вирусов. Если в организме возникает воспалительный очаг, нейтрофилы обнаруживают его и направляются туда, уничтожают и переваривают его. Наибольшую активность нейтрофилы проявляют по отношению к бактериям, поэтому, чем сильнее выражен бактериальный воспалительный процесс, тем больше в анализе крови нейтрофилов.
Нейтрофилы бывают разных видов в зависимости от своего «возраста» - степени зрелости, процесс роста и созревания нейтрофилов происходит не в крови, а в костном мозге. Самый зрелый нейтрофил с полным набором защитных ферментов – это сегментоядерный нейтрофил. Их больше всего в лейкоцитарной формуле – от 47 до 72%.
Самый «маленький» и неопасный нейтрофил – это миелоцит. Когда он подрастает, то превращается в юный (метамиелоцит). Эта клетка также ещё слабо выполняет защитные функции, но по мере роста она становится палочкоядерным нейтрофилом. Этот нейтрофил обладает меньшим запасом защитных ферментов, чем сегментоядерный, однако при необходимости он также способен уничтожить чужеродный агент.
В крови здорового человека обнаруживается много сегментоядерных и несколько палочкоядерных нейтрофилов, молодые нейтрофилы находятся в костном мозге. При заболеваниях (нетяжелые инфекции) из костного мозга выходят палочкоядерные нейтрофилы, которые ещё не успели созреть в сегментоядерные, однако способны частично уничтожать бактерии. Если заболевание тяжёлое и длительное, в кровь выходят и юные (метамиелоциты). А вот появление миелоцитов в лейкоцитарной формуле указывает на очень тяжёлое течение воспалительного процесса, когда организм использует последние возможности обороны.
Повышение уровня нейтрофилов в крови называют нейтрофилёз, а снижение их уровня – нейтропения.
Норма: миелоциты и метамиелоциты в лейкоцитарной формуле у здоровых людей отсутствуют.
| Возраст | Сегментоядерные нейтрофилы, % | Палочкоядерные нейтрофилы, % |
| новорожденные | 47-70 | 3 - 12 |
| < 2 недель | 30 - 50 | 1 - 5 |
| 2 недели - 1 год | 16-45 | 1 - 5 |
| 1 – 2 года | 28-48 | 1 - 5 |
| 2 – 5 лет | 32-55 | 1 - 5 |
| 6 - 7 лет | 38-58 | 1 - 5 |
| 8 лет | 41-60 | 1 - 5 |
| 9 - 11 лет | 43-60 | 1 - 5 |
| 12 - 15 лет | 45-60 | 1 - 5 |
| Взрослые > 16 лет | 47-72 | 1-6 |
Повышение:
- инфекционные заболевания, вызванные бактериями, простейшими, грибами, риккетсиями, спирохетами, иногда – вирусами,
- воспалительные заболевания - ревматоидный артрит, тиреоидит, панкреатит, перитонит,
- инфаркт миокарда или почек,
- интоксикация организма продуктами распада, образованными в организме, – сахарный диабет, эклампсия при беременности, уремия,
- опухоли злокачественные,
- отравление организма ртутью, свинцом, средствами для борьбы с насекомыми.
Снижение:
- бактериальные инфекции определённой этиологии – бруцеллёз, брюшной тиф и паратиф,
- инфекции, вызванные простейшими – малярия,
- инфекции, вызванные риккетсиями – сыпной тиф,
- вирусные инфекции – грипп, краснуха, ветряная оспа, корь, вирусный гепатит,
- длительно текущие инфекционные заболевания у пожилых людей,
- наследственные агранулоцитозы,
- заболевания системы крови – железодефицитные и мегалобластные анемии, гипопластические и апластические анемии, острый лейкоз,
- анафилактический шок,
- тиреотоксикоз (гиперфункция щитовидной железы),
- приём противоопухолевых препаратов.
Лимфоциты
Лимфоциты – это небольшие лейкоциты, с округлым ядром, не разделённым на сегменты. Живут они от нескольких дней до нескольких лет, в зависимости от того, какую функцию выполняют. Они распознают чужеродные антигены; обеспечивают гуморальный иммунный ответ путём образования антител к чужеродным белкам; обеспечивают клеточный иммунитет, уничтожая чужеродные клетки (борьба с вирусами, реакция отторжения трансплантата, иммунитет против клеток опухолей). Определённые лимфоциты хранят память об антигенах, встречавшихся ранее. При повторной встрече со «знакомым» антигеном они быстро размножаются, вырабатывают много антител и уничтожают его.
В лимфоцитах образуются цитокины. Это белковые регуляторы, которые контролируют реакции иммунного ответа.
Повышение уровня лимфоцитов называется лимфоцитоз, снижение их содержания в крови – лимфопения.
Норма:
| Возраст | Лимфоциты, % |
| новорожденные | 15-35 |
| < 2 недель | 22-55 |
| 2 недели - 1 год | 45-70 |
| 1 – 2 года | 37-60 |
| 2 – 5 лет | 33-55 |
| 6 - 7 лет | 30-50 |
| 8 лет | 30-50 |
| 9 - 11 лет | 30-46 |
| 12 - 15 лет | 30-45 |
| Взрослые >16 лет | 19-37 |
Повышение:
- инфекционные болезни - цитомегаловирусная инфекция, герпес, инфекционный мононуклеоз, коклюш, вирусный гепатит, токсоплазмоз, краснуха, ВИЧ-инфекция,
- болезни системы крови – лимфосаркома, болезнь Франклина, острый и хронический лимфолейкоз,
- отравление свинцом, мышьяком, тетрахлорэтаном,
- приём лекарственных препаратов – фенитоина, вальпроевой кислоты, леводопы, наркотических анальгетиков.
Снижение:
- милиарный туберкулёз,
- лимфогранулематоз,
- системная красная волчанка,
- почечная недостаточность,
- поздние стадии онкологических болезней,
- приём лекарственных средств (аспарагиназа, хлорамбуцил).
Моноциты
Моноциты - самые крупные клетки среди лейкоцитов, не содержат гранул. В крови они живут около суток, затем уходят в ткани, где превращаются в макрофаги. Продолжительность жизни макрофагов достигает нескольких лет.
Главное занятие моноцитов – это фагоцитоз. Они поглощают и переваривают бактерии, погибшие клетки, инородные частицы, повреждённые участки воспалённых тканей. Они очищают очаги воспаления от нежизнеспособных клеток и готовят ткань к регенерации (восстановлению). Поэтому их называют «дворниками организма».
Макрофаг способен поглотить около 100 бактерий, когда зрелый сегментоядерный нейтрофил уничтожает лишь около 30. Нейтрофилы первыми приходят в очаг воспаления и начинают «борьбу», затем подтягиваются макрофаги, которые могут функционировать и в кислой среде. А вот нейтрофилы в кислой среде теряют свою активность.
Макрофаги лучше нейтрофилов уничтожают микобактерии и грибы.
Норма:
| Возраст | Моноциты, % |
| новорожденные | 3 - 12 |
| < 2 недель | 5 - 15 |
| 2 недели - 1 год | 4 - 10 |
| 1 – 2 года | 3 - 10 |
| 2 – 5 лет | 3 - 9 |
| 6 - 7 лет | 3 - 9 |
| 8 лет | 3 - 9 |
| 9 - 11 лет | 3 - 9 |
| 12 - 15 лет | 3 - 11 |
| Взрослые >16 лет | 3 - 11 |
Повышение:
- инфекционный мононуклеоз,
- вирусные, грибковые, протозойные инфекции с затяжным или вялым течением,
- период выздоровления после острых инфекционных заболеваний,
- туберкулёз, сифилис, саркоидоз, бруцеллёз,
- системная красная волчанка, узелковый периартериит,
- болезни системы крови – лимфогранулематоз, миеломная болезнь, острый моноцитарный лейкоз, миеломоноцитарный лейкоз,
- отравление тетрахлорэтаном, фосфором.
Снижение:
- апластическая анемия,
- гнойные инфекции,
- роды,
- шоковое состояние,
- оперативное вмешательство,
- приём гормональных препаратов – глюкокортикостероидов.
Эозинофилы
Это клетки, ядро которых сегментировано и содержит гранулы, аналогично нейтрофилам. Они также способны к уничтожению чужеродных агентов, но их активность направлена не против бактерий, а против иммунных комплексов антиген-антитело. Их основная роль в организме – борьба с паразитами и контроль аллергических реакций, протекающих с увеличением продукции иммуноглобулина IgE. В периферической крови эозинофилы находятся не более часа, затем перемещаются в ткани.
Количество эозинофилов в лейкоцитарной формуле отражает последовательность воспалительного процесса. В начале заболевания увеличивается содержание лейкоцитов и нейтрофилов, а уровень эозинофилов снижается менее 1%. По мере выздоровления количество эозинофилов увеличивается, что имеет благоприятное значение, получившее название «розовой зари» выздоровления благодаря розовой окраске эозинофилов в мазке крови при микроскопии.
Повышение содержания эозинофилов в крови называется эозинофилией, снижение уровня этих клеток – эозинопенией.
Норма:
| Возраст | Эозинофилы, % |
| новорожденные | 1 - 6 |
| < 2 недель | 1 - 6 |
| 2 недели - 1 год | 1 - 5 |
| 1 – 2 года | 1 - 7 |
| 2 – 5 лет | 1 - 6 |
| 6 - 7 лет | 1 - 5 |
| 8 лет | 1 - 5 |
| 9 - 11 лет | 1 - 5 |
| 12 - 15 лет | 1 - 5 |
| Взрослые >16 лет | 1 - 5 |
Повышение:
- заболевания организма с аллергическим компонентом – аллергический ринит, поллиноз, бронхиальная астма, экзема, атопический дерматит, пищевая аллергия,
- аллергия на лекарственны епрепараты – аспирин, преднизолон, эуфиллин, левомицетин, карбамазепин, тетрациклины, противотуберкулёзные препараты,
- паразитарные болезни – лямблиоз, аскаридоз, эхинококкоз, опистрхоз, трихинеллёз, стронгилоидоз,
- кожные болезни – герпетиформный дерматит, экзема,
- начальный период инфекционных заболеваний – скарлатины, ветряной оспы, инфекционного мононуклеоза, гонореи,
- злокачественные опухоли стадий Т3-Т4, с наличием метастазов и очагов некроза опухоли,
- болезни системы крови – лимфогранулематоз, лимфома, острый и хронический лейкоз, миелопролиферативные заболевания,
- болезни лёгких – лёгочная эозинофильная пневмония, саркоидоз, эозинофильный плеврит, болезнь Лефлера (лёгочный эозинофильный инфильтрат).
- инфаркт миокарда (появление эозинофилов при инфаркте считается прогностически неблагоприятным признаком).
Снижение:
- начало воспалительного процесса,
- шоковое состояние,
- тяжёлые гнойные инфекции.
Базофилы
Базофилы - самая немногочисленная популяция лейкоцитов. Эти клетки редко встречаются в крови. Базофилы принимают участие в аллергических реакциях и процессе свертывания крови. Содержат биологически активные вещества – гистамин и гепарин. Базофилы могут запускать анафилактическую реакцию гиперчувствительности немедленного типа.
Увеличение количества базофилов встречается редко, при острых вирусных инфекциях их количество не изменяется.
Норма: 0 – 0,5%.
Повышение:
- хронический миелолейкоз (эозинофильно-базофильная ассоциация),
- ветряная оспа,
- микседема (гипотиреоз),
- язвенный колит,
- болезнь Ходжкина,
- приём лекарственных средств – эстрогенов и антитиреоидных препаратов,
- гиперчувствительность к продуктам питания или лекарственным препаратам.
В лейкоцитарной формуле при некоторых заболеваниях появляются дополнительные субпопуляции клеток:
- Атипичные мононуклеары – появялются при некоторых вирусных инфекциях, чаще всего – при инфекционном мононуклеозе, который вызывает вирус Эпштейн-Барра.
- Плазматические клетки – в норме расположены в селезёнке и периферических лимфатических узлах. В небольших количествах появляются в крови при инфекционных заболеваниях, связанных с повреждением лимфоидной ткани – инфекционном мононуклеозе, краснухе, кори, ветряной оспе. Большое число плазматических клеток указывает на онкологическое заболевание крови.
- Бласты – самые незрелые клетки. Их появление указывает на онкологическое заболевание крови.
Сдвиг лейкоцитарной формулы
Если расположить все составляющие лейкоцитарной формулы в горизонтальном ряду, она выглядит следующим образом: базофилы-эозинофилы-миелоциты-юные-палочкоядерные-сегментоядерные-лимфоциты-моноциты.
В норме миелоциты и юные в анализе крови отсутствуют. При острых бактериальных инфекциях увеличивается количество палочкоядерных нейтрофилов, а при тяжёлом их течении появляются юные и миелоциты. В этом случае говорят о «сдвиге лейкоцитарной формулы влево». Он характерен для острых инфекционных болезней, для комы и ацидоза.
«Сдвиг вправо» - увеличение в крови зрелых форм и появление в крови гиперсегментированных гранулоцитов встречается при мегалобластной анемии, для состояния после переливания крови.
Выберите беспокоящие вас симптомы, ответьте на вопросы. Выясните, насколько серьезна ваша проблема и нужно ли обращаться к врачу.
Начать диагностику Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе