Норма метгемоглобин в крови
Причины появления метгемоглобина и симптоматика метгемоглобинемии, прогнозы
Аномальная форма гемоглобина, при которой атомы двухвалентного железа окисляются до трёхвалентного под воздействием токсичных веществ, кислородсодержащих лекарственных препаратов либо по причине наследственных нарушений молекул гемоглобина называется метгемоглобином.
Перевоплощение природного гемоглобина в метагемоглобин происходит путем его окисления, в результате чего формула железа Fe2+ переходит в трехвалентное состояние – Fe3+.
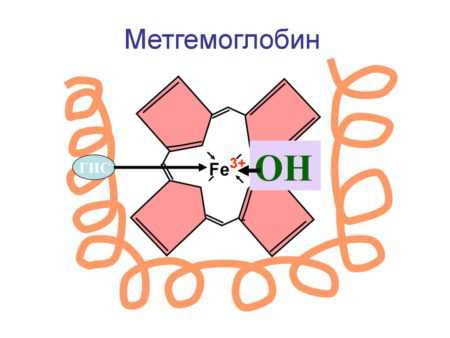 Молекула метгемоглобина
Молекула метгемоглобинаОсобенности
Главная отличительная особенность метгемоглобина в том, что он не способен соединяться с молекулами кислорода и переносить его к человеческим органам и тканям, вследствие чего наступает кислородное голодание организма.
В крови здорового человека метгемоглобин присутствует в незначительных количествах. Норма метгемоглобина в крови составляет примерно 1% (с погрешностью до 3%). Если его присутствие превышает указанную норму, наступает заболевание – метгемоглобинемия.
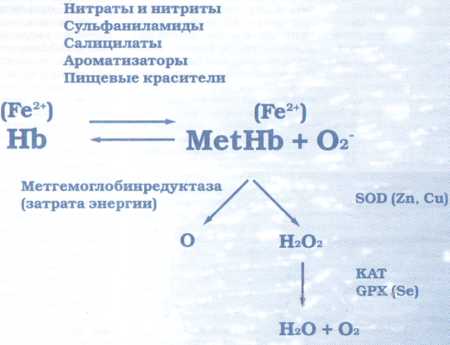 Формирование аномальной формы
Формирование аномальной формыМетгемоглобин: норма в крови, понятие и разновидности
Метгемоглобинемией называют заболевание, при котором в эритроцитах значительная часть гемоглобина содержит окисленное трехвалентное железо. Гемоглобин, как важнейший элемент, отвечает за транспортировку кислорода по организму. Окисляясь до метгемоглобина, он теряет это свойства, что приводит к гипоксии органов и тканей.
Различают три формы метгемоглобинемии:
- Врождённая. Крайне редкая форма заболевания. Не влияет на продолжительность и качество жизни.
- Генетическая. При этой форме заболевания причиной увеличения доли метгемоглобина становится генетическая предрасположенность. В этом случае происходит врождённая метаболическая ошибка, которая приводит организм в состояние метгемоглобинемии. Последствиями этой формы болезни очень серьезные: умственная отсталость, микроцефалия. Продолжительность жизни короткая, как правило, люди умирают в молодом возрасте.
 Генетическая форма
Генетическая форма- Приобретенная. Данная форма более распространена. Возникает по причине воздействия на организм веществ, вызывающих метгемоглобинемию. Происходит в результате приема ряда лекарств или под воздействием токсичных веществ.
Диагностика и лечение метгемоглобинемии у взрослых и детей
Симптоматические признаки и последствия метгемоглобинемии зависят от формы и уровня метгемоглобина:
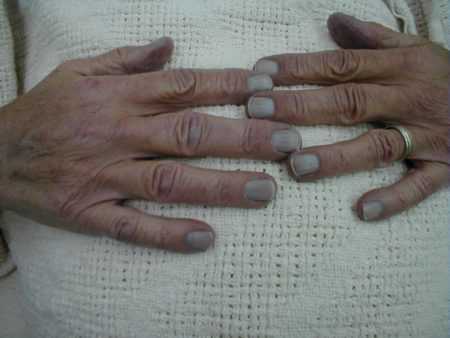
- Уровень 3-15% – появляется характерный бледный, серый либо синюшный оттенок кожи, утолщение ногтевых пластин.
- Уровень 15-20 % – появляется цианоз.
- Уровень 25-50% – отмечаются физиологические последствия: мигрень, общая слабость, одышка, боль в груди, спутанность сознания.
- Уровень 50-70% – обмороки, психические расстройства, судороги, коматозное состояние.
- Уровень более 70% – летальный исход.
Заболеванию метгемоглобинемии подвержены и взрослые, и дети, в том числе новорожденные.
 Уровни опасности
Уровни опасностиХарактерный признак для всех форм метгемоглобинемии – шоколадно-коричневый оттенок крови, при заборе анализов она не меняет свой цвет.
Для диагностики заболевания у взрослого пациента врач оценивает симптомы, назначает лабораторные исследования. При постановке диагноза очень важно выявить причину гипоксии. Если это состояние вызвано отравлением, необходимо исключить возможность попадания в кровь угарного газа. При попадании этого вещества в кровь образуется прочное соединение – карбоксигемоглобин. Как и метгемоглобин, он не способен транспортировать кислород к клеткам и тканям. Отличительным признаком отравления карбоксигемоглобином становится ярко-красный цвет крови.
Чрезмерное количество метгемоглобина в крови может наблюдаться и у женщин, и у мужчин. Однако мужчины подвержены этому заболеванию на 66.59% меньше, чем женщина. Случаи летального исхода при заболевании мужчин метгемоглобинемией не зафиксированы.
Для диагностирования метгемоглобинемии у новорожденных детей врачом проводятся специальные анализы и исследования, позволяющие измерить уровень содержания метгемоглобина в крови.
В частности, к таким исследованиям относится:
- Цвет крови. При заболевания она приобретает насыщенный коричневый цвет.
- Биохимия крови. Повышенный билирубин при биохимическом анализе может свидетельствовать о метгемоглобинемии.
- Анализ на концентрацию метгемоглобина в крови ребенка.
- Общий анализ крови. Если ребенок болен, уровень СОЭ понижается, а гемоглобин и эритроциты повышаются.
У детей с наследственным заболеванием нередко наблюдаются следующие внешние признаки болезни:
- Ярко выраженный цианоз на коже и слизистых оболочках.
- Деформация формы черепа.
- Отставание в психомоторном развитии.
Метгемоглобинемии подвержены дети и мужского, и женского пола. Однако новорожденные девочки рискуют приобрести заболевание наследственным или врождённым путем гораздо чаще, чем мальчики.
Токсические вещества, синтезирующие метгемоглобин
Главная причина концентрации в крови метгемоглобина – попадание в организм патогенных химических веществ в результате передозировки лекарственных препаратов на основе анилина и его производных. Вещество, которое способно преобразовать гемоглобин в метгемоглобин, называется метгемоглобинообразователем.
Основные метгемоглобинообразователи:
- местные анестетики;
- нитраты и нитриты;
- оксид азота;
- примахин;
- нафталин;
- производные гидразина;
- сульфаниламиды.
Стоит с особой осторожностью относиться к лекарственным препаратам, произведенным на основе метгемоглобинообразователей. Перед употреблением лекарственного препарата необходимо ознакомиться с инструкцией применения и дозировкой.
 Цианоз – один из признаков патологии
Цианоз – один из признаков патологииСпособы предотвращения окисления железа гемоглобина
Для поддержания здоровья стоит знать, как предотвратить образование излишнего метгемоглобина в крови. Для этой цели есть два способа.
- Предотвратить патогенное воздействие, проникших в эритроциты крови окислителей железа до того, как они повредят молекулы гемоглобина. Для этого в кровь вводится энзим глутатионпероксидаза. При этом восстановленный глутатион воздействует на патогенные окислители в крови, обезвреживает их и предотвращает синтез метгемоглобина. Данный способ поможет предотвратить дальнейшее развитие метгемоглобинемии, однако может привести к образованию в крови веществ, полученных в результате денатурации гемоглобина – телец Гейнтца.
- Восстановить повреждённые окисленным железом молекулы гемоглобина. Данный способ применяется при помощи двух ферментативных систем: НАНД-зависимой и НАНДФ-зависимой метгемоглобинредуктазы. В первой системе восстанавливающими повреждённый гемоглобин веществами выступают продукты анаэробного этапа переработки глюкозы (НАНД), во второй – гексозомонофосфатного преобразования (НАНДФ). В результате гексозомонофосфатного превращения при воздействии гексозо-6-фосфатдегидрогеназы (Г-6ф-ДГ) синтезируется восстанавливающий агент – никатинамид – адениндинуклеотд фосфат (НАНДФН). Он принимает участие в трансформации метгемоглобина в гемоглобин в присутствии НАДФН-метгемоглобинредуктазы, а также в результате восстановления окисленного трехвалентного железа при участии НАНДФ-зависимой глутатионредуктазы.
Метгемоглобин – опасное для здоровья вещество. Синтезирование гемоглобина в метгемоглобин приводит к серьезным нарушениям состава и качества крови. Во избежание концентрации его в организме необходимо систематически проводить профилактические процедуры и следить за дозировкой применяемых лекарств.
О влиянии нитратов на организм человека рассказывается в представленном видеосюжете:
Метгемоглобинемия: что это такое, анализы, симптомы, причины, лечение
Каждый из нас периодически использует различные лекарственные средства, контактирует с вредными веществами, покупает на рынке продукты. Но мало кто знает, что отравление нитратами способно вызвать такое заболевание, как метгемоглобинемия. Что это за патология и как её распознать?
Что такое метгемоглобинемия
Гемоглобин — это сложный белок, входящий в состав эритроцитов. Он содержит железо и обеспечивает доставку кислорода ко всем клеткам организма. Метгемоглобинемией называют заболевание, при котором повышается уровень гемоглобина, насыщенного окисленным железом, в крови. Метгемоглобин — форма гемоглобина, не способная связывать и переносить кислород. В норме он образуется в процессе обмена веществ и присутствует в организме в незначительных количествах, не влияя на транспортную функцию эритроцитов. Но при повышении его концентрации по тем или иным причинам организм испытывает дефицит кислорода и реагирует рядом нарушений.
В норме количество метгемоглобина не превышает 1,5%.
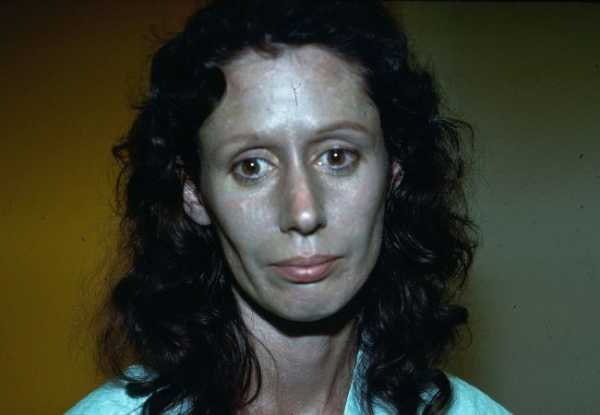
Кожа больных метгемоглобинемией приобретает серовато-синий оттенок
Метгемоглобинемия может быть:
- Первичной (врождённой). На долю метгемоглобина приходится 20–50% всего объёма гемоглобина.
- Вторичной (приобретённой). Концентрация метгемоглобина в крови варьируется от крайне низких показателей до опасных для жизни. В зависимости от причин возникновения различают:
- Метгемоглобинемию экзогенного происхождения (т. е. спровоцированную воздействием внешних факторов). Например, водно-нитратная метгемоглобинемия является следствием употребления воды с сильно завышенной концентрацией нитратов.
- Метгемоглобинемию эндогенного происхождения (токсическую). Заболевание возникает у больных хроническими энтероколитами с нарушениями синтеза и всасывания нитратов или другими аналогичными патологиями.
Врождённая метгемоглобинемия является наследственной патологией и возникает вследствие:
- ферментопатии — снижения активности особого фермента метгемоглобинредуктазы, способной восстанавливать окисленное железо;
- М-гемоглобинопатии, проявляющейся синтезом гемоглобина, в состав которого изначально входит окисленное железо.
Чаще всего врождённая метгемоглобинемия встречается у коренных жителей Аляски, Якутии, Гренландии.
Повышенный уровень метгемоглобина обнаруживается у всех новорождённых малышей. Это является нормой. Данная особенность связана с малой активностью ферментов и испытанным при родах стрессом. Со временем ситуация нормализуется и концентрация патологического гемоглобина снижается до нормальных величин. Но если у грудничка развивается энтероколит, спровоцированный бактериями с повышенной нитрообразующей функцией и диареей, у него может возникнуть приобретённая метгемоглобинемия.
Причин для развития вторичной патологии достаточно много. В качестве веществ, провоцирующих окисление железа, могут выступать:
- Парацетамол;
- Викасол;
- Нитроглицерин;
- Амилнитрит;
- Дапсон;
- Нитропруссид;
- Феназопиридин;
- Фенацетин;
- Лидокаин;
- Новокаин;
- калия перманганат (марганцовка);
- сульфаниламидные лекарственные средства;
- противомалярийные препараты (хинин);
- анилиновые красители;
- нитрат серебра;
- хлорбензол;
- тринитротолуол;
- нитраты;
- продукты питания и вода, сильно загрязнённые нитратами.
Не стоит бояться принимать вышеперечисленные лекарства, так как они способны вызывать метгемоглобинемию только при существенной передозировке.
Антибиотики, в частности Цефтриаксон, крайне редко вызывают метгемоглобинемию
Интенсивность проявлений патологии в первую очередь зависит от концентрации метгемоглобина в крови. Сегодня его уровень определяется методом спектрофотометрии специальным прибором ко-оксиметром. Также на проявления болезни влияют:
- возраст пациента;
- наличие сопутствующих заболеваний, например, патологий сердца и сосудов;
- наличие провоцирующих факторов развития метгемоглобинемии.
Когда концентрация патологического гемоглобина составляет менее 20% от общего количества гемоглобина, у человека не наблюдается никаких изменений в работе организма.
Симптомы заболевания в зависимости от уровня метгемоглобина в крови — таблица
Признаки водно-нитратной метгемоглобинемии
Специфическими проявлениями отличается водно-нитратная метгемоглобинемия. При отравлении токсическими веществами заболевание начинается остро и быстро прогрессирует. Если больной принял незначительное количество загрязнённой воды, наблюдаются следующие симптомы:
- непродолжительное посинение кожи;
- головная боль;
- нарушение пространственной ориентации.
Если при появлении первых признаков не провести грамотные дезинтоксикационные мероприятия, у пациента возникает:
- одышка;
- аритмия;
- нарушения сознания;
- судороги.
Длительное воздействие нитратов и других веществ, способствующих образованию метгемоглобина, приводит к переходу заболевания в хроническую форму с частыми рецидивами.
Метгемоглобинемия у детей
У новорождённых с наследственными ферментопатиями признаки патологии заметны сразу же. У детей отмечаются посинение слизистых и кожи губ и носогубного треугольника, мочек ушей, ногтей. Обычно они имеют и другие врождённые аномалии, в частности:
- недоразвитие верхних конечностей;
- талассемия (нарушение синтеза гемоглобина);
- изменение формы черепа;
- отставание в психомоторном развитии;
- атрезия влагалища у девочек.
Диагностика и дифференциальная диагностика
Определить наличие метгемоглобинемии несложно. Важным диагностическим признаком служит тёмно-коричневый оттенок крови, которая не изменяет свой цвет на воздухе. Если эта проба оказывается положительной, для подтверждения диагноза проводятся следующие исследования:
- спектроскопия для определения концентрации метгемоглобина;
- оценка активности метгемоглобинредуктазы;
- электрофорез гемоглобина (определяется количество нормального и патологического гемоглобина);
- общий анализ крови — показывает повышение уровня эритроцитов, гемоглобина, ретикулоцитов, снижение СОЭ (скорости оседания эритроцитов);
- биохимический анализ крови — выявляет повышение количества билирубина и появление в эритроцитах телец Гейнца-Эрлиха.
При токсической форме заболевания наиболее показательной является проба с метиленовым синим, после введения которого цианоз быстро проходит.
Дифференциальная диагностика проводится с такими заболеваниями, как:
- врождённые пороки сердца, для которых типично изменение пальцев по типу «барабанных палочек»;
- аномалии развития лёгких, имеющие сходные проявления с сердечными патологиями.
Лечение
Лечение заболевания осуществляется под контролем врача-гематолога. Коррекции требуют только состояния с показателями спектрофотометрии выше 15 нм.
Больные М-гемоглобинопатиями (наследственными формами заболевания, для которых характерно структурное изменение молекулы гемоглобина) в лечении не нуждаются.
Терапия метгемоглобинемии основана на переводе окисленного железа в нормальное. С этой целью пациентам назначается введение метиленового синего (Хромосмона). В большинстве случаев этого достаточно, чтобы все симптомы патологии бесследно исчезли в течение нескольких часов. К дозировке метиленового синего следует относиться с особой щепетильностью, так как чрезмерные его количества могут привести к гемолитической анемии.
Симптомы патологии у беременных могут усиливаться под действием токсикоза. Такие женщины в первую очередь нуждаются в оказании медицинской помощи, так как длительная гипоксия провоцирует тяжёлые нарушения развития плода, а на ранних сроках — самопроизвольные аборты.
Также в рамках медикаментозной терапии показаны:
- переливание крови и приём аскорбиновой кислоты при дефиците ферментов;
- назначение аскорбиновой кислоты и рибофлавина грудным детям c ферментопатиями.
При острой токсической метгемоглобинемии обязательно сначала нужно устранить воздействие поражающего фактора, то есть причины, спровоцировавшей её развитие. В тяжёлых случаях проводится пассивная оксигенотерапия, во время которой больной дышит концентрированным кислородом, что обеспечивает нормализацию обменных процессов и постепенное разрушение патологического гемоглобина. Дополнительно вводятся растворы:
- глюкозы 40%;
- рибофлавина;
- тиосульфата натрия.

Оксигенотерапия — физиопроцедура для лечения разных болезней кислородом
Какая-либо специальная диета больным не назначается. Но всё же рекомендуется исключить из рациона покупные овощи, фрукты, продукты переработки мяса (колбасы, сосиски и т. д.) и другие продукты, которые могут содержать нитраты.
Лечение народными средствами не проводится.
При метгемоглобинемии исход благоприятен. Осложнения обычно наблюдаются только при токсической форме заболевания. Они вызваны длительной гипоксией (нехваткой кислорода), в результате чего страдают все органы. В особенно тяжёлых случаях возможен летальный исход.
Профилактика
Чтобы избежать развития болезни, следует:
- чётко соблюдать режим дозирования лекарственных средств;
- избегать контакта с вредными веществами;
- не употреблять в пищу загрязнённую воду и продукты, выращенные с применением нитратов;
- консультироваться у генетика во время планирования беременности для оценки вероятности рождения больного ребёнка.
При врождённой патологии дополнительно нужно:
- избегать переохлаждения;
- ограничить физические нагрузки;
- укреплять иммунитет.
Таким образом, метгемоглобинемия представляет собой довольно серьёзное заболевание, которое обязательно требует обращения к врачу. Но главное — понять, что провоцирует её развитие и устранить этот фактор, чтобы патология не перешла в разряд хронических.
- Автор: Мария Воронина
- Распечатать
Метгемоглобин в крови норма - Лечение гипертонии
- Химическое «лицо» гемоглобина
- Другие свойства и виды гемоглобина
- Гликированный гемоглобин
- Как рассчитывается норма
- Как проводится анализ
- Какие методики используются в лаборатории
- Отклонения от нормы
- Особенности при беременности
Гемоглобин в крови человека выполняет важные функции. Изучение показало прямую зависимость его содержания от выраженности анемии (малокровия). Определение показателя гемоглобина в крови — простой анализ, доступный небольшим амбулаториям. Поэтому широко используется в диагностике.
Химическое «лицо» гемоглобина
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Это вещество в химическом плане представляет собой белковое соединение с железом. Считается, что удерживающей железо аминокислотой служит гистидин. Особая роль подтверждается тем, что гемоглобин содержится только в эритроцитах крови (90% массы здоровой клетки) и больше нигде его обнаружить не удается. Он рождается вместе с эритроцитом, постепенно накапливается в концентрации и достигает максимального содержания в зрелой клетке.
Сложные связи позволяют гемоглобину удерживать кислородные молекулы, углекислый газ. В эритроцитах происходит постоянные изменения:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- в легочных капиллярах гемоглобин захватывает кислород и превращается в оксигемоглобин;
- несет кислород в ткани, предотвращая гипоксию;
- затем отдает молекулу О2, превращается в редуцированную форму и по венозной крови возвращается в легкие.
Эти способности предполагают возможность, зная содержание гемоглобина в крови, судить о количестве эритроцитов, железа, степени кислородной недостаточности организма.
Гемоглобин в крови плода изменяет свою форму до рождения несколько раз, пока приспособится к моменту родов к собственному дыханию ребенка.
Другие свойства и виды гемоглобина
Гемоглобин может превращаться из «полезных» физиологических форм в патологические. Он способен соединяться и с другими растворенными в крови газами, образуя токсические соединения.
- При появлении в воздухе угарного газа, мгновенно связывается половина общего количества гемоглобина, превращается в карбоксигемоглобин.
- Метгемоглобин образуется при отравлениях лекарственными средствами (сульфаниламиды, фенацетин). Эти формы нарушают способность переносить кислород, поэтому развивается острая кислородная недостаточность тканей всего организма.
- Сульфгемоглобин — тоже может образоваться при лекарственных отравлениях. Эта форма более токсична. Даже накопление 10% в крови приводит к необратимым последствиям: разрушению эритроцитов.
Менее знакома такая функция гемоглобина, как сохранение оптимального уровня кислотно-щелочного равновесия.
Гликированный гемоглобин
Проведение анализа крови на гликированный гемоглобин устанавливает процент этого вещества, связанного с глюкозой. Показатель позволяет определить среднее количество глюкозы в течении трех месяцев.
Это важно для контроля за соблюдением режима и диетических ограничений при сахарном диабете.
Расшифровка указывает на:
- норму, если уровень ниже 5,7%;
- низкий риск диабета, если 5,7 – 6%;
- максимальный риск при 6 – 6,4 %;
- наличие заболевания при показателе более 6,4%.
Показатель очень удобен в диагностике, но проводится не во всех лабораториях.
Как рассчитывается норма
Норма гемоглобина в крови установлена на основании определения в организме практически здоровых людей разного пола.
Нормальный уровень: у мужчин – от 135 до 160 г/л, у женщин – от 120 до 140. Установлено, что для женского организма важна зависимость проведения анализа от периода менструации.
Каким образом уровень гемоглобина в крови зависит от возраста ребенка, представлено в таблице.
| Возраст | Содержание (г/л) |
| меньше трех дней | 145 – 225 |
| до семи дней | 135 – 215 |
| 14 дней | 125 – 205 |
| 1 мес. | 100 – 180 |
| 2 мес. | 90 – 140 |
| 3 – 6 мес. | 95 – 135 |
| шесть – двенадцать месяцев | 100 — 140 |
| от года до двух | 105 – 145 |
| до 7 лет | 110 – 150 |
| 7 – 15 лет | 115 – 155 |
| старше 16 | 120 – 160 |
В периоде новорожденности — максимальный уровень гемоглобина. Его называют фетальным, по свойствам несколько отличается от взрослого. К первому году он весь разрушается и изменяется на обычный вид. Выявление такого типа в старшем периоде говорит о неправильном развитии, указывает на заболевание. Определение гемоглобина у малыша важно для своевременного контроля за правильностью питания, для профилактики анемии.
Как проводится анализ
Тест на гемоглобин входит в обязательное исследование при проведении любого вида обследования, диспансеризации здоровых лиц.
Необходимо сдавать кровь с утра до еды, после спокойного периода сна. Если пришлось работать в ночную смену, нужно предупредить врача, показатели могут быть недостоверными.
В лаборатории берут кровь из пальца. В венозной системе количество этого вещества всегда меньше, из вены обычно проводят анализ на различные биохимические тесты. Но иногда, если уже взята в пробирку кровь из вены, то можно определить гемоглобин с учетом, что норма несколько ниже.
Какие методики используются в лаборатории
Предложены разные методы определения гемоглобина:
- колориметрирование — заключается в измерении цветовой интенсивности реакции;
- газометрирование — проба крови насыщается газом (используется свойство гемоглобина), затем замеряется объем поглощенного газа;
- определение железа — основан на определенном соответствии количества железа растворенному гемоглобину.
Два последних способа считаются наиболее точными, но они трудоемкие, поэтому в лечебных учреждениях используют первый.
Отклонения от нормы
Лабораторное исследование дает заключение о соответствии нормативу, повышенном уровне гемоглобина или указывает на его недостаток в крови.
Высокий гемоглобин определяют:
- У постоянно проживающих на высокогорных территориях, спортсменов-альпинистов. На большой высоте значительно повышается насыщение крови кислородом, потому что давление кислорода в атмосфере на много выше, чем на равнинной местности.
- В случаях повышения концентрации эритроцитарной массы при массивной потере жидкости (длительная рвота, поносы, обширные ожоги).
- Как приспособительный механизм в начальной стадии сердечной и легочной недостаточности, острого инфаркта миокарда. Организм пытается сделать небольшой запас.
- При эритремии — раке красного кровяного ростка.
Типичные симптомы: покраснение лица, головная боль, повышение артериального давления, носовые кровотечения.
Показатель ниже нормы определяется при анемиях (малокровии), одновременно снижено содержание эритроцитов, железа, резко ускорена СОЭ. ВОЗ определила минимальный уровень гемоглобина в диагностике анемий для мужчин — менее 130 г/л, женщин — менее 120.
Анемия может быть самостоятельной болезнью или симптомом кровопотери, других заболеваний.
Обильное насыщение организма жидкостью также приводит к относительному снижению, поскольку разводит обычное количество эритроцитов в большем объеме воды.
Появляются типичные симптомы: головокружение, слабость, головные боли, тахикардия, шум в голове, бледность и синюшность кожи.
Особенности при беременности
При беременности исследование гемоглобина важно для принятия мер профилактики анемии. У женщины накапливается больший объем крови для обеспечения нужд плода. Это указывает на механизм, подобный разведению эритроцитов.
Допускается снижение показателя у беременных женщин до 110 г/л. Большие отклонения принимаются за патологию и подлежат лечению, потому что это означает риск развития кислородной недостаточности для будущего малыша и матери.
Несложно пройти исследование на определение гемоглобина. Анализ позволяет своевременно предотвратить патологию, участвует в дифференциальной диагностике.
У маленького ребёнка сердце бьётся очень быстро, со скоростью не менее 140 ударов в минуту. С годами пульс урежается практически в два раза. Но в пожилом возрасте сердце снова начинает стучать быстрее. Поэтому чтобы определить, работает ли сердце правильно, необходимо знать возрастные нормы, причины, по которым с годами частота сердечных сокращений (ЧСС) изменяется.
- Почему пульс изменяется с возрастом
- Какой пульс считается нормальным
- Чтобы пульс был в норме
Почему пульс изменяется с возрастом
В спокойном состоянии желудочек за одну минуту должен выталкивать в аорту большой объём крови. У новорожденных сердце маленькое, весит всего 20-24 г и способно протолкнуть не более 2,5 мл крови. У взрослого сердце весит 200-300 г, за одно сокращение способно проталкивать 70 мл крови. Поэтому у детей оно должно биться чаще.
С увеличением сердечной массы пульс становится реже. Кроме того, у детей до 7 лет нервный центр, регулирующий работу сердца, только развивается, а это способствует усиленному сердцебиению.
Пока ребёнок растёт, развивается, ЧСС тоже изменяется. В норме:
| Возраст | Пульс (норма) |
| до 1 года | 100–140 |
| 10 лет | 85–95 |
| 20–60 лет | 60–80 |
| после 60 | 90–95 |
Если в детстве усиленное сердцебиение связано с ростом и развитием ребёнка, то в пожилом возрасте это происходит из-за необратимого физиологического процесса – старения. Поэтому после 60 лет нормальным считается ЧСС 90–95 ударов в минуту. Ведь из-за старения в организме происходят необратимые изменения в сердечной мышце, сосудистом русле:
- Снижается способность миокарда сокращаться из-за того, что клетки растягиваются.
- Сердце уже не может выбрасывать в аорту необходимый минимальный объём крови.
- Снижается количество функционирующих капилляров. Они растягиваются, становятся извилистыми, длина сосудистого русла изрядно увеличивается.
- Сосуды становятся менее эластичными, через них в клетки передаётся меньше необходимых веществ.
- Повышается чувствительность рецепторов к адреналину, незначительное его количество усиливает ЧСС и артериальное давление.
Недостаток кровообращения, вызванный всеми этими изменениями, компенсируется учащением пульса, а это приводит к ускорению изнашивания сердца. В пожилом возрасте желудочки растянуты, иногда мышечные клетки замещаются жировыми, что приводит к сердечным заболеваниям. Учащённое сердцебиение только усугубляет состояние здоровья.
Важно знать! Все болезни сердечно-сосудистой системы сильно помолодели. Если 20 лет тому назад инфаркт миокарда в 50 лет считался чем-то необычным, то сейчас 30-летние кардиологические пациенты с таким диагнозом уже никого не удивляют. Чтобы избежать болезней сердца, нужно следить за своим пульсом, при малейших отклонениях от нормы следует обратиться к врачу.
Какой пульс считается нормальным

У взрослого ЧСС в спокойном состоянии составляет 60–80 ударов в минуту. При физических нагрузках у нетренированного человека она возрастает до 100. Происходит это потому, что для обеспечения организма необходимыми веществами должен увеличиться минутный объём циркулирующей крови. У тренированного человека сердце способно протолкнуть за одно сокращение нужное количество крови в аорту, поэтому ЧСС не увеличивается.
Также сердцебиение усиливается из-за нервного напряжения. Когда человек волнуется, переживает, происходит возбуждение симпатической нервной системы, у него учащается дыхание, увеличивается ЧСС.
На работу сердца помимо нагрузок и стрессов влияет множество факторов:
- У женщин ЧСС может учащаться из-за гормональных изменений, связанных с менструальным циклом, беременностью.
- У мужчин после 40, при нарушениях выработки тестостерона происходят необратимые изменения в сердечной мышце.
- Лишний вес приводит к тому, что не только бицепсы, трицепсы становятся дряхлыми. Гладкая мускулатура сердца тоже замещается жировыми клетками.
- У подростков нормальной считается дыхательная аритмия, когда на вдохе пульс учащается, а на выдохе – замедляется.
- Увеличивается ЧСС при различных болезнях. Пульс учащается при повышенной температуре тела. Особенно негативно влияет на работу сердца патологии нервной и эндокринной систем.
- В душных помещениях, на высоте, где мало кислорода, его нехватка компенсируется увеличением ЧСС.
- Чрезмерное употребление кофеинсодержащих напитков, приём препаратов, стимулирующих сердечную активность.
- Токсины, соли тяжёлых металлов негативно влияют на работу сердца.
Хоть при нагрузках пульс до 100 ударов в минуту считается нормальным, но такая ЧСС неблагоприятно сказывается на сердце, приводит к развитию:
- гипертрофии желудочка;
- аритмии;
- кардиомиопатии;
- инфаркту миокарда;
- сердечной недостаточности.
ЧСС менее 60 ударов в минуту также негативно влияет на здоровье. Ведь в таком случае сердце не перегоняет необходимый объём крови, и все органы начинают страдать от нехватки питательных веществ и кислорода. А это приводит к самым разным болезням, начиная от нарушения функций эндокринных желёз и заканчивая энцефалопатией.
Чтобы прожить долго и не болеть, следует следить за собой, обращать внимание, если пульс отклоняется от нормы. А чтобы сердце билось с необходимой частотой, нужно следовать определённым правилам.
Чтобы пульс был в норме
Дабы сердце не износилось ранее положенного срока, чтобы работало ритмично и правильно, лет эдак до 100 минимум, не нужно ничего особенного. Достаточно следовать простым правилам:
- Гулять на свежем воздухе. Это и физическая нагрузка, и организм получает необходимое количество кислорода.
- Следить за своим весом. К ожирению приводит не только неправильное питание, масса тела увеличивается при болезнях эндокринной системы. Вес у взрослого, здорового человека изменяться может в пределах нескольких сотен грамм. Понижение веса также свидетельствует о различных патологиях.
- Делать зарядку. Физические нагрузки тренируют не только бицепсы, но и сердечную мышцу.
- Не курить, не злоупотреблять алкоголем.
- Кофе пить можно, но только в первой половине дня и в небольших количествах. Специальные, маленькие кофейные чашки придуманы не только для того, чтобы покрываться пылью в серванте.
Ну и самое главное правило:
Держите руку на пульсе, при отклонении ЧСС от нормы обращайтесь к врачу.
Эозинофилы в крови: какова норма и в чем причины отклонений
Нормальный уровень у детей и взрослых мужчин и женщин
Основная функция эозинофилов – уничтожение чужеродных белков, которые попадают в организм. Они проникают в очаг патологического процесса, активируют выработку защитных антител, а также связывают и поглощают клетки-паразиты.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Нормы таких частиц в крови определяются общим анализом, и зависят от времени суток, а также возраста пациента. Утром, вечером и ночью их количество может увеличиваться вследствие изменения работы надпочечников.
| Возраст | Эозинофилы, % |
| 2 недели после рождения | 1-6 |
| 15 дней – год | 1-5 |
| 1,5-2 года | 1-7 |
| 2-5 лет | 1-6 |
| Дети от 5 лет и взрослые | 1-5 |
Что это значит, если показатель повышен
Сдвиг лейкоцитарной формулы с высоким уровнем эозинофилов (эозинофилия) свидетельствует о том, что в организме протекает воспалительный процесс.
Тяжелая степень считается достаточно опасным для человека состоянием, так как в этом случае часто отмечаются поражения внутренних органов за счет кислородного голодания тканей.
При диагностике сердечно-сосудистых заболеваний
Само по себе увеличение эозинофилов в крови не может говорить о поражениях сердца или сосудистой системы, но патологии, симптомом которых выступает повышение количества данного вида лейкоцитов, способны стать причиной сердечно-сосудистых заболеваний.
Дело в том, что в месте их скопления со временем формируются воспалительные изменения, разрушающие клетки и ткани. Например, длительные, тяжело протекающие аллергические реакции и бронхиальная астма могут вызвать эозинофильный миокардит – редкое заболевание миокарда, которое развивается вследствие воздействия на него белков эозинофилов.
Основные причины повышения
Превышение эозинофилов может иметь целый ряд разных причин, включая:

- поражение организма паразитами: глистные инвазии, лямблиоз, аскаридоз, токсоплазмоз, хламидиоз;
- острые аллергические реакции и состояния (аллергический ринит, крапивница, отек Квинке, дерматиты разной этиологии);
- легочные заболевания: бронхиальная астма, саркоидоз, плеврит, фиброзирующий альвеолит;
- аутоиммунные патологии, в число которых входят системная красная волчанка, ревматоидный артрит, узелковый периартериит;
- острые инфекционные болезни или обострения хронических (гонорея, туберкулез, инфекционный мононуклеоз);
- онкологические заболевания, в том числе злокачественные опухоли крови – например, лимфогранулематоз;
- прием некоторых медикаментозных препаратов – аспирин, димедрол, папаверин, эуфиллин, сульфаниламиды, противотуберкулезные средства, антибиотики пенициллинового ряда и т.д.
Пониженное содержание в результатах общего анализа
Снижение уровня эозинофилов в крови пациента (эозинопения) представляет собой не менее опасное состояние, чем их повышение. Оно также говорит о наличии в организме инфекции, патологического процесса или поражения тканей, в результате чего защитные клетки устремляются к очагу опасности и их количество в крови резко падает.
О чем говорит при болезнях сердца и сосудов
Наиболее частая причина снижения эозинофилов в крови при заболеваниях сердца – начало острого инфаркта миокарда. В первые сутки количество эозинофилов может снижаться вплоть до их полного исчезновения, после чего по мере регенерации сердечной мышцы, концентрация начинает возрастать.
Чем вызывается понижение
Низкие показатели эозинофилов наблюдаются в следующих случаях:
- тяжелые гнойные инфекции и сепсис – в этом случае лейкоцитарная форму сдвигается в сторону юных форм лейкоцитов;
- на первых стадиях воспалительных процессов и при патологиях, требующих хирургического вмешательства: панкреатит, аппендицит, обострение желчекаменной болезни;
- сильных инфекционных и болевых шоках, вследствие которых происходит склеивание форменных элементов крови в тиноподобные образования, оседающие внутри сосудов;
- нарушения функций щитовидной железы и надпочечников;
- отравления свинцом, ртутью, мышьяком, медью и другими тяжелыми металлами;
- хронические эмоциональные стрессы;
- развернутая стадия лейкозов, когда концентрация эозинофилов может упасть до нуля.
Изменение количества в детском возрасте
Высокие эозинофилы в крови у ребенка — достаточно распространенное явление. У недоношенных детей такое состояние считается вариантом нормы, и при достижении нормальной массы тела исчезает.
В остальных случаях наиболее частыми причинами повышения уровня клеток являются:
- У новорожденных и грудничков на искусственном вскармливании в норме эозинофилы могут быть повышены из-за негативной реакции на коровье молоко, а также ряд лекарственных препаратов. Также эозинофилия у младенцев может быть признаком резус-конфликта, гемолитической болезни, стафилококкового сепсиса или энтероколита, пемфигуса и наследственных заболеваний – например, семейного гистиоцитоза.
- В старшем возрасте количество защитных клеток в крови детей часто увеличивается при атопическом дерматите и пищевой аллергии (часто оно совпадает с введением первого прикорма), а также глистных инвазиях (наличии в организме остриц и аскарид).
- К распространенным причинам этого явления у детей относятся паразитарные заболевания (токсокароз, анкилостомоз), скарлатина, ветряная оспа и эозинофильный гастроэнтерит – заболевание, характерное для пациентов до 20 лет.

Эозинофилы у детей бывают снижены при наличии в организме вирусных или бактериальных инфекций и общем снижении иммунитета. Кроме того, ее могут вызвать длительные физические нагрузки, сильное психоэмоциональное переутомление, а также перенесенные травмы, ожоги или хирургические вмешательства.
В любом случае понижение или повышение уровня эозинофилов в крови является не самостоятельным заболеванием, а симптомом того, что в организме протекает патологический процесс. Чтобы выявить проблему и назначить адекватное лечение, пациенту необходимо пройти комплекс дополнительных исследований и получить консультацию специалиста.
Все про Метгемоглобинемию

Метгемоглобинемия — одно из серьёзных нарушений состава и функций крови. Симптомы этой болезни могут пройти за несколько часов, а могут привести к летальному исходу. Это зависит от разновидности и стадии болезни, своевременной диагностики и адекватной терапии.
Что это такое?
Метгемоглобинемия – это заболевание, связанное с высоким уровнем метгемоглобина (MtHb) в крови и вызывающее недостаток кислорода в тканях организма.
В составе гемоглобина присутствует двухвалентное, железо (Fe2+). В отличие от него, метгемоглобин содержит окисленное, трёхвалентное, железо (Fe3+) и не способен снабжать ткани кислородом. MtHb преобразуется в «правильный» гемоглобин с помощью специального фермента — метгемоглобинредуктазы. Количество этого вещества у здорового человека не превышает 1,5 % от общего уровня гемоглобина.
При метгемоглобинемии процессы восстановления метгемоглобина нарушаются, его уровень может превышать 70 %. Способность крови снабжать ткани кислородом при этом ухудшается, вызывая различные осложнения. Патология может быть наследственной и приобретённой.
Её лечением занимаются гематологи.Распространённость
 Наследственная метгемоглобинемия особенно часто встречается среди представителей коренных народов Аляски, Гренландии, индейцев североамериканского племени навахо. В России этот недуг чаще всего выявляют у жителей республики Саха (Якутия): по статистике примерно каждый 37-й якут является носителем заболевания. Распространённость приобретённых форм болезни не связана с географическим фактором.
Наследственная метгемоглобинемия особенно часто встречается среди представителей коренных народов Аляски, Гренландии, индейцев североамериканского племени навахо. В России этот недуг чаще всего выявляют у жителей республики Саха (Якутия): по статистике примерно каждый 37-й якут является носителем заболевания. Распространённость приобретённых форм болезни не связана с географическим фактором.
Высокое содержание метгемоглобина наблюдается у всех новорожденных, это является нормой. Однако под влиянием ряда патогенных факторов даже у здоровых доношенных детей может развиться патология. В зоне повышенного риска находятся дети в возрасте до 4-х месяцев в связи с низкой продуктивностью метгемоглобинредуктазы. У взрослых более распространена приобретённая метгемоглобинемия, возникающая из-за попадания внутрь токсичных веществ или передозировки лекарств.
Вероятность возникновения врождённой формы заболевания у девочек выше, чем у мальчиков. Недуг также может развиваться у беременных женщин под воздействием токсикоза. В этих случаях наблюдение за состоянием пациентки и своевременная терапия особенно важны, так как длительная гипоксия может вызвать серьёзные нарушения развития плода, выкидыш.
В остальных случаях специалисты не отмечают связи между полом и распространённостью такого диагноза.В зависимости от причин возникновения различают несколько типов патологии:
- наследственная (врождённая) — в этих случаях уровень аномального гемоглобина колеблется в пределах 20-50 %;
- приобретённая (вторичная) — показатели метгемоглобина могут быть минимальными, а могут достигать критических для жизни человека цифр;
- смешанная — недуг возникает под воздействием внешних факторов у генетически предрасположенных к нему лиц.
Читайте так же: Все про лимфоцитарную инфильтрацию
Среди наследственных форм выделяют следующие виды:
- ферментопатии — связаны с изначальной малой активностью или отсутствием метгемоглобинредуктазы;
- М-гемоглобинопатии — вызваны синтезом патологических белков.
В классификации приобретённых патологий определяют 2 типа:
- токсический экзогенный,
- токсический эндогенный.
Экзогенные формы болезни могут быть вызваны приёмом внутрь слишком большой дозы лекарств (парацетамола, викасола, нитроглицерина, амилнитрита, дапсона, нитропруссида, феназопиридина, фенацетина, лидокаина, новокаина, марганцовки, хинина, сульфаниламидов, препаратов с закончившимся сроком годности), отравлением химическими веществами (анилиновыми красителями, нитратами, тринитротолуолом, хлорбензолом) или употреблением большого количества пищи или воды со значительной концентрацией нитратов.
Нитратная метгемоглобинемия является одной из самых распространённых приобретённых форм болезни, именно нитраты чаще всего влияют на окислительные свойства гемоглобина.
Токсические эндогенные формы связаны с внутренними проблемами со здоровьем: они возникают при нарушениях в работе кишечника, влияющих на степень всасывания нитратов.Симптомы и стадии болезни
Особенностью больных метгемоглобинемией являются тёмно-коричневый цвет крови и цианоз — синюшность кожных покровов и слизистых оболочек. Эти проявления недуга у пациентов с врождёнными формами могут усиливаться при переохлаждении, насыщенном нитратами питании, при токсикозе у беременных. Кроме того, есть ряд дополнительных симптомов, которые различаются в зависимости от вида болезни и её стадии.
Симптомы врождённого нарушения обычно проявляются сразу же после появления ребёнка на свет. Цианоз, особенно отчётливый возле губ, ногтей, мочек ушей, может сочетаться с деформированным черепом, недоразвитыми конечностями, талассемией, у девочек — атрезий влагалища. В более старшем возрасте могут проявляться признаки дефицита кислорода в тканях: слабость, сбои в работе сердца, головные боли и головокружение, задержка в развитии.
Симптомы приобретённого заболевания отличаются на разных стадиях. Выделяют следующие этапы болезни:
Выделяют следующие этапы болезни:
- 1-я стадия – доля метгемоглобина не достигает 3%. На этой стадии симптомы отсутствуют.
- 2-я стадия – доля MtHb колеблется от 3 до 15 %. Кожа приобретает сероватый цвет, может наблюдаться дезориентация в пространстве.
- 3-я стадия –15-30 % MtHb. Прогрессирует цианоз, кровь становится шоколадного цвета.
- 4-я стадия — 30-50% MtHb Проявляются признаки нехватки кислорода в тканях: общая слабость и одышка, учащённое сердцебиение, головокружение, боли в голове, обмороки.
- 5-я стадия – 50-70 % MtHb.К перечисленным симптомам добавляются судороги, застои в сосудах глаз, учащённое дыхание, серьёзные нарушения в работе сердца, спутанность сознания, пациент может потерять сознание или впасть в кому.
- 6-я стадия – более 70 % MtHb. На фоне острого кислородного голодания наступает смерть.
Признаки этой формы могут проявляться внезапно и резко прогрессировать. Также на степень прогрессирования тех или иных симптомов влияют возраст больного, имеющиеся дополнительные проблемы со здоровьем и воздействие провоцирующих заболевание факторов, например, нитратосодержащей пищи.
Читайте так же: Важное про панцитопению
Диагностика
 Основной метод постановки диагноза – проверка цвета крови в пробирке или на специальной бумаге. Биоматериал здорового человека после взятия анализа становится красным, при метгемоглобинемии цвет остаётся тёмно-коричневым. Если это исследование подтверждает наличие заболевания, используются дополнительные методы диагностики:
Основной метод постановки диагноза – проверка цвета крови в пробирке или на специальной бумаге. Биоматериал здорового человека после взятия анализа становится красным, при метгемоглобинемии цвет остаётся тёмно-коричневым. Если это исследование подтверждает наличие заболевания, используются дополнительные методы диагностики:
- спектроскопия для определения количества MtHb и активности метгемоглобинредуктазы,
- электрофорез в агаровом геле,
- изоэлектрофокусирование,
- проба с метиленовым синим (после введения внутрь цвет нормализуется),
- общий анализ крови (заболевание может проявляться повышением уровня эритроцитов и гемоглобина, в эритроцитах могут присутствовать тельца Гейнца-Эрлиха),
- биохимический анализ крови (может выявить небольшое увеличение уровня билирубина).
При диагностики метгемоглобинемии следует проверить пациента на наличие других болезней, также вызывающими синюшность кожных покровов. Схожими симптомами обладают следующие заболевания:
- врождённые пороки сердца – в отличие от метгемоглобинемии в этом случае типично изменение пальцев по типу «барабанных палочек»;
- заболевания лёгких – имеют близкие к признакам сердечно-сосудистых заболеваний симптомы;
- сульфгемоглобинемия – это заболевание также связано с увеличением количества одного из видов патологического гемоглобина – сульфгемоглобина, однако переносится оно легче. Эта болезнь дифференцируется с метгемоглобинемией при введении метиленового синего: цвет крови при этом не изменяется.
Лечение
Пациент не нуждается в лечении при незначительном уровне метгемоглобина и отсутствии выраженных симптомов. При этом важно следить за состоянием пациента в динамике, отменить приём лекарственных средств, если заболевание было вызвано ими. При М-гемоглобинопатиях специальной терапии также не требуется, однако в этих случаях рекомендуется избегать физических перегрузок, переохлаждений и употребления пищи и воды, насыщенных нитратами.
При значительном уровне окисленного гемоглобина и проявлении симптомов назначается медикаментозное лечение, направленное на нормализацию состава крови.Лекарства, превращающие метгемоглобин в гемоглобин:

Хромосмон (однопроцентный раствор метиленового синего в глюкозе). Этот препарат рекомендован при концентрации MtHb в крови более 30 %. Инъекции проводятся исходя из дозировки 1 мг лекарства на 1 кг веса больного. К определению необходимой дозы нужно подходить с особой внимательностью: переизбыток хромосмон может привести к гемолитической анемии.
Аскорбиновая кислота — интенсивная терапия сменяется поддерживающими дозами по мере устранения симптомов.
Раствор глюкозы — вводится внутривенно.

Витамин В12 (рибофлавин) — в виде внутримышечных инъекций.
Тиосульфат натрия — внутривенно-капельное введение.
В составе комплексной терапии больным при наличии показаний назначаются также препараты для стимуляции деятельности сердечной мышцы и для улучшения дыхательной функции.При тяжёлых состояниях проводится кислородотерапия (оксигенация), когда больной вдыхает концентрированный О2, это позволяет устранить гипоксию тканей и постепенно снизить количество аномального гемоглобина.
Читайте так же: Поговорим о том, что такое талассемия
При крайне высоких концентрациях этого вещества, а также в критических случаях, когда раствор метиленового синего не действует, проводится переливание крови или инфузия эритроцитарной массы.
Лечение при токсическом поражении связано в первую очередь с устранением патогенного фактора, вызвавшего увеличение метгемоглобина, а также последствий интоксикации: помимо основной терапии проводится приём адсорбирующих препаратов, назначается щадящая диета, при необходимости обрабатываются кожные покровы.
Придерживаться специального режима питания больным с таким диагнозом необязательно, однако медики советуют не употреблять в пищу любые нитратосодержащие продукты (овощи и фрукты, колбасные изделия).
Метгемоглобинемия у детей
У детей крайне редко встречаются токсические экзогенные формы заболевания, в большинстве случаев диагностируется врождённая патология.
Кроме того, появление симптомов может быть вызвано эндогенными факторами: дисбактериозом, бактериальными и вирусными энтероколитами, диареей.
Принципы назначения и выбора метода терапии у детей отличаются дозировкой лекарственных препаратов.
Кроме того, при лечении патологии у детей чаще всего используется витаминотерапия (рибофлавин, аскорбиновая кислота), в тяжёлых случаях — кислородотерапия.
При отсутствии ощутимых проявлений заболевания специальная терапия также не проводится.Профилактика
Для профилактики наследственных форм целесообразно получение консультации врача-генетика при планировании беременности и лабораторная оценка вероятности развития отклонений у ребёнка. Пациентам, уже имеющим врождённую форму болезни во избежание осложнений стоит укреплять иммунитет, максимально ограничить переохлаждения и физические нагрузки.
Чтобы предотвратить появление приобретённых форм недуга необходимо следующее:
- принимать лекарства по назначению врача, избегать передозировок;
- избегать попадания внутрь и на кожные покровы токсичных веществ;
- ограничить употребление воды и продуктов с высоким содержанием нитратов.
Прогноз
Прогноз при лекарственной и врождённой формах заболевания благоприятный. При незначительном количестве патологического метгемоглобина и своевременной терапии состояние больного может нормализоваться в течение дня.
Работоспособность также полностью восстанавливается, срок жизни больных не страдает.Длительное воздействие вызывающих образование аномального белка факторов может вызывать хроническую форму заболевания, склонную к рецидивам обострений. Неблагоприятный прогноз и тяжёлые осложнения возможны при острой интоксикации организма. При отсутствии медицинского вмешательства и резком увеличении уровня MtHb до показателей свыше 70% возможен летальный исход из-за гипоксии тканей и связанных с этим осложнений, не совместимых с жизнью.
Поделиться:
2 Комментария
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе