Молочница у грудничка в паху как выглядит
Молочница в паху у грудничка лечение - Все про молочницу
Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день...
Читать далее »
Среди инфекционных заболеваний, распространенность которых возрастает ежегодно, одно из лидирующих мест занимает генитальный (половой) герпес. Это обусловлено скрытыми и нетипичными формами его развития, лекарственной устойчивостью возбудителей патологии к существующим противовирусным препаратам, малоэффективной профилактикой.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Возбудителями инфекции являются вирусы простого герпеса (ВПГ) 1 и 2 типа, которые достаточно легко передаются. Основной путь распространения заболевания – половой контакт.
При обследовании у большинства инфицированных людей выявляют вирус 2 типа. Чаще всего болеют в молодом возрасте, для которого характерна высокая половая активность.
- Этиология генитального герпеса
- Способы проникновения полового герпеса в организм человека
- Внешние признаки заболевания
- Стадии генитального герпеса
- Особенности проявления заболевания у мужчин и женщин
- Профилактические мероприятия
Генитальный герпес у женщин и мужчин имеет общую этиологию. Основной причиной активизации вируса и проявления заболевания является ослабление общего иммунитета организма человека. Кроме этого существуют другие факторы, провоцирующие развитие патологии и проявление признаков генитального герпеса:
 беспорядочные половые связи с большим количеством партнеров (промискуитет);
беспорядочные половые связи с большим количеством партнеров (промискуитет);- инфекционные заболевания, которые передаются при половых контактах;
- хирургические аборты;
- ОРВИ, ОРЗ – частые и с тяжелым течением;
- внутриматочная спираль, установленная для контрацепции;
- игнорирование немедикаментозных барьерных средств контрацепции;
- ранние половые связи (до 18 лет);
- нарушение целостности кожи и слизистых половых органов (трещинки, ранки, ссадины).
Также понижают иммунитет и вызывают развитие болезни и ее проявления факторы, способствующие ослаблению организма:
- Длительные психоэмоциональные стрессы.
- Физические перегрузки.
- Авитаминоз.
- Переохлаждения.
- Курение, злоупотребление алкоголем, наркозависимость.
- Низкий уровень жизни.
 В группе риска находятся подростки и молодые люди в возрасте до 25 лет, мужчины нетрадиционной сексуальной ориентации, медработники, которые в профессиональной деятельности соприкасаются с биологическими жидкостями больных. Опасность болезни в том, что вирус, попав в организм с высокой сопротивляемостью, никак не проявляет себя, но человек становится его носителем.
В группе риска находятся подростки и молодые люди в возрасте до 25 лет, мужчины нетрадиционной сексуальной ориентации, медработники, которые в профессиональной деятельности соприкасаются с биологическими жидкостями больных. Опасность болезни в том, что вирус, попав в организм с высокой сопротивляемостью, никак не проявляет себя, но человек становится его носителем.
Заболевание может развиваться скрыто, симптомы генитального герпеса смазаны или атипичны – с проявлениями не характерными для его течения. В таких случаях близкие контакты с инфицированным человеком не ограничивают и, чаще всего, происходит заражение. Важно знать, как проявляется генитальный герпес, развивающийся атипично. При этом инфекция поражает кожу и слизистые и распространяется на придатки и в матку женщины.
к оглавлению ↑
Основной путь заражения генитальным герпесом – половой. Передача возбудителя болезни происходит при сексуальном контакте с больным или вирусоносителем. Инфицирование возможно как при вагинальном сексе, так и оральном или анальном.
 Оно происходит также контактно – бытовым способом. При соприкосновении кожных покровов или слизистых больного и здорового. Через общие бытовые предметы, постельное белье, средства гигиены. Если девушка пользуется чужой косметикой, также существует риск заражения.
Оно происходит также контактно – бытовым способом. При соприкосновении кожных покровов или слизистых больного и здорового. Через общие бытовые предметы, постельное белье, средства гигиены. Если девушка пользуется чужой косметикой, также существует риск заражения.
Возможный путь проникновения инфекции – воздушно-капельный, со слюной больного во время кашля, чихания, разговора. Беременная женщина может заразить ребенка внутриутробно через плаценту. Если этого не произошло, то инфицирование возможно в процессе родов при прохождении плода через пораженные гениталии матери.
В случае рецидива болезни у женщины в первые годы жизни ребенка, чаще всего, происходит его заражение. Так как именно в это время между ними существует неизбежный тесный контакт. Заболевание у маленьких детей протекает в тяжелой форме. Если генитальный герпес у женщин пролечен до беременности, то дети родятся здоровыми. Их защитят антитела, переданные от матери.
Наиболее опасно первичное проникновение инфекции и развитие заболевания во время беременности. В первой половине – герпес может осложниться самопроизвольным выкидышем, во второй – преждевременными родами.
Известны случаи мертворождения. Поэтому вовремя распознанный половой герпес у беременной женщины спасет жизнь еще не рожденному ребенку.
к оглавлению ↑
По тому, как выглядит генитальный герпес, его отличают от других заболеваний. Характерным проявлением инфекции является пузырчатая сыпь на коже и слизистых наружных половых органов у женщин и мужчин. Она может быть единичная или располагаться группами. Поверхность под ней гиперемирована и отечна.
 Размер пузырей (везикул) в диаметре – менее 5 мм. Они заполнены прозрачной жидкостью, которая со временем мутнеет. На слизистых располагается большее количество сыпи, чем на коже. По ней можно распознать заболевание.
Размер пузырей (везикул) в диаметре – менее 5 мм. Они заполнены прозрачной жидкостью, которая со временем мутнеет. На слизистых располагается большее количество сыпи, чем на коже. По ней можно распознать заболевание.
Через несколько дней везикулы вскрываются с формированием эрозий неопределенной формы – повреждений поверхностных слоев кожи и слизистых в их основании. Ранки подсыхают, образуются сухие корочки, происходит заживление. После отпадания корок кожа в местах сыпи немного изменяет цвет.
Необходимо знать особенности превращения этой сыпи и как выявить, что она не является симптомом другой болезни. Процесс ее появления и заживления длится не более месяца. Если высыпания не заживают, не изменяются за это время или развиваются иначе, то они являются проявлением иного заболевания.
к оглавлению ↑
Стадии генитального герпеса
Но выявлять генитальный герпес только по внешнему виду трудно. Необходимо изучить симптомы болезни и провести необходимые исследования. Различают два вида полового герпеса:
 Первичный. При первичном заболевании симптомы появляются в первый раз, антитела к ВПГ при исследовании крови не обнаружены.
Первичный. При первичном заболевании симптомы появляются в первый раз, антитела к ВПГ при исследовании крови не обнаружены.- Рецидивирующий герпес. Подтверждают повторно возникающие характерные симптомы. Может протекать типично, атипично и бессимптомно, в легкой форме, средней тяжести, тяжелой.
Течение генитального герпеса условно разделили на 4 стадии с соответствующими симптомами:
- На месте формирования везикул ощущается покалывание и пощипывание, появляется небольшое покраснение кожи или слизистых. Нарастает зуд и боль на этих участках. Начинает проявляться ухудшение общего состояния – слабость, недомогание, повышение температуры, характерное для многих заболеваний. Возникает боль в бедрах, промежности, мошонке. Ощущение тяжести в бедренной части ног, онемения в области таза.
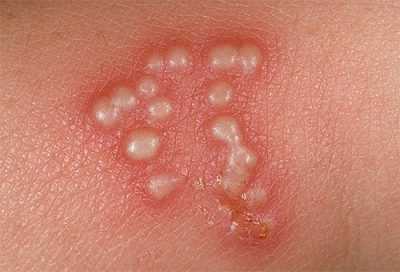 Развивается воспаление – нарастает гиперемия, появляется первая везикула. Она увеличивается в размере, наполнена жидким содержимым, болит. Далее происходит активное высыпание многих пузырьков. Они – основные внешние симптомы герпеса.
Развивается воспаление – нарастает гиперемия, появляется первая везикула. Она увеличивается в размере, наполнена жидким содержимым, болит. Далее происходит активное высыпание многих пузырьков. Они – основные внешние симптомы герпеса.- Этап, проявляющийся изъязвлениями (эрозиями). Пузырьки вскрываются, инфицированная жидкость вытекает, открывается ранка у их основания. Больной максимально заразен. Эта стадия длится не более суток.
- Эрозия заживляется и образует корку. Ее нельзя отрывать, она должна подсохнуть и самостоятельно отделиться. Иначе образуется струп.
От начала первой стадии и до конца четвертой проходит не более 2 недель. Этот признак также помогает определить, что данная сыпь является симптомом генитального герпеса, а не другой патологии.
Болезнь поражает в равной степени мужчин и женщин, признаки генитального герпеса у них похожи, но есть некоторые отличия. Симптомы, которые появляются у мужчин и женщин в течение болезни следующие:
- сыпь на наружных половых органах;
- зуд, жжение, боль в местах локализации высыпаний;
- болевые ощущения в области живота;
- затрудненное мочеиспускание;
- воспаление лимфоузлов в паху;
- ухудшение общего состояния.
к оглавлению ↑
Особенности проявления заболевания у мужчин и женщин
Отличительными особенностями протекания герпеса у мужчин и женщин можно назвать места локализации сыпи и возможные последствия.
У мужчин заболевание сопровождается частыми болями в половом члене, особенно в области головки. Если поражено наружное отверстие мочеиспускательного канала, то они режущие. В случае распространения сыпи на слизистые заднего прохода, появляются боли при дефекации и метеоризмы. У мужчин реже развиваются рецидивы болезни, чем у женщин. Половой герпес, выявленный у представителя сильного пола, может негативно влиять на здоровье его простаты.
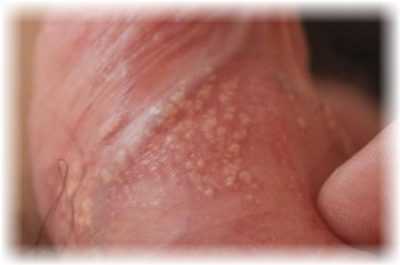 Места локализации сыпи у мужчин:
Места локализации сыпи у мужчин:
- кожные покровы полового члена и мошонки;
- головка пениса;
- крайняя плоть;
- кожа в области ануса;
- пах;
- ягодицы и складки под ними;
- наружное отверстие уретры.
Признак болезненного мочеиспускания при генитальном герпесе проявляется у женщин и мужчин. Болевые ощущения у женщин распространяются на мочевой пузырь, позывы к мочеиспусканию учащаются. Цистит часто является симптомом развития герпеса. Влагалище и шейка матки поражается очень редко.
Необходимо знать, что каждая четвертая женщина, болеющая генитальным герпесом, имеет серьезные осложнения. В том числе инфекция поражает нервную систему. Заболевание может провоцировать рак шейки матки.
Места локализации сыпи у женщин:
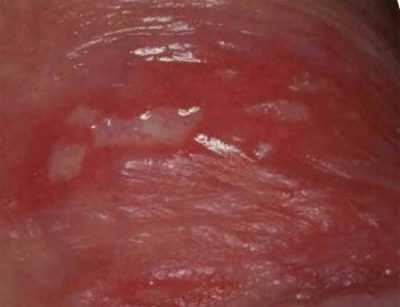 половые губы;
половые губы;- преддверие влагалища;
- клитор;
- лобок;
- промежность;
- внешнее отверстие уретры;
- внутренняя поверхность бедер;
- ягодицы;
- область анального отверстия.
Диагностировать заболевание у мужчин и женщин можно не только по внешним признакам и проявлениям симптомов, но и при помощи ряда лабораторных исследований, которые обнаруживают вирус, выделяют его антигены и определяют активность.
к оглавлению ↑
Профилактические мероприятия
Лучшее предупреждение генитального герпеса – один половой партнер. Поэтому необходима разборчивость и ограничение количества сексуальных отношений. Надо исключить случайные связи. Обязательно использовать барьерные методы контрацепции. Кроме этого нужно соблюдать такие правила профилактики:
- Тщательно мыть руки после проезда в транспорте, посещения общественных мест и контакта с денежными купюрами.
 Пользоваться только личными средствами косметики и гигиены.
Пользоваться только личными средствами косметики и гигиены.- Прекратить половые контакты с партнером, который заразился вирусом герпеса.
- Вести здоровый образ жизни и не допускать ослабления иммунитета.
- Закаливать организм. Избегать длительных переохлаждений и перегревов.
- Своевременно и качественно лечить другие заболевания, особенно хронические.
- По рекомендации врача принимать витаминные комплексы.
В случае появления высыпаний на коже и слизистых половых органов, необходимо немедленно обратиться к врачу для своевременной постановки диагноза и назначения лечения. В противном случае – лечение будет длительным и сложным, также возможны серьезные последствия.
Лечение молочницы у детей в паховой области
 Молочница у детей в паховой области – заболевание, которое развивается на фоне роста количества грибка рода Candida albicans в организме. В норме некоторое количество дрожжеподобной микрофлоры присутствует в организме каждого ребенка. Симптоматика заболевания возникает при воздействии определенных предрасполагающих факторов. Чем раньше будет начато лечение заболевания, тем больше вероятности, что осложнения не разовьются.
Молочница у детей в паховой области – заболевание, которое развивается на фоне роста количества грибка рода Candida albicans в организме. В норме некоторое количество дрожжеподобной микрофлоры присутствует в организме каждого ребенка. Симптоматика заболевания возникает при воздействии определенных предрасполагающих факторов. Чем раньше будет начато лечение заболевания, тем больше вероятности, что осложнения не разовьются.
Полезная молочнокислая микрофлора организма регулирует баланс, что не допускает рост дрожжеподобных микроорганизмов. У новорожденных детей защитные функции организма развиты недостаточно хорошо, т. к. находятся еще на стадии формирования. Именно поэтому они входят в группу риска развития кандидоза. Если маленький ребенок находится на грудном вскармливании, то риски развития молочницы снижаются, что связано с наличием иммунных антител в молоке матери.
Причины заболевания
Молочница половых органов у детей развивается на фоне следующих причин:
- Внутриутробное заражение или инфицирование во время прохождения по родовым путям.
- Пересушенный воздух в помещении, что способствует быстрому прогрессированию инфекции.
- Снижение защитных функций организма в период смены молочных зубов постоянными.
- Несбалансированное питание: включение в рацион большого количества сладких продуктов.
Среди внешних предрасполагающих факторов следует выделить ношение тесного синтетического белья и переохлаждение. Наиболее частыми причинами является бесконтрольный прием антибактериальных препаратов и несоблюдение личной гигиены.
Более других развитию молочницы в области половых органов подвержены те дети, которые родились ранее положенного срока. К группе риска можно отнести грудничков, у которых имеет место иммунодефицитное состояние и гормональный дисбаланс. Молочница чаще возникает у тех детей, которые болеют сахарным диабетом или дисбактериозом кишечника.
Симптоматика
Молочница в паху и на половых органах у ребёнка сопровождается характерной клинической картиной:
- Появление белого налета на слизистых и кожном покрове.
- Отечность и гиперемия в области поражения.
- Сухость и жжение в районе локализации творожистого налета.
У мальчиков отмечается покраснение на головке полового члена. Ребенок может испытывать жжение во время мочеиспускания. В запущенных случаях отмечается отечность крайней плоти. Не исключено появление сметанообразных выделений из уретры.
Постановка диагноза
Самостоятельно определить кандидоз у ребенка в паховой области несложно. Несмотря на явность проявлений заболевания консультация специалиста обязательна. Без врача невозможно правильно определить возбудителя инфекционной болезни и назначить эффективное и безопасное лечение.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Для выявления молочницы необходимо провести лабораторную диагностику:
- Метод исследования ПЦР. Проводится с целью выявления возбудителя заболевания и представляет собой посев в лабораторных условиях на определенную среду.
- Микроскопия. Патологический материал берется с целью досконального изучения.
- Реакция агглютинации и РСК. Серологическая диагностика необходима для выделения возбудителя молочницы.
До тех пор, пока не будет поставлен окончательный диагноз, лечение кандидоза у детей в паховой области, как правило, не проводится. Для уменьшения выраженности симптоматики рекомендуется использовать специальные противогрибковые кремы и мази. Обратите внимание, что самолечение кандидоза может стать причиной перехода заболевания в хроническую форму развития.
Лечебные меры
 Молочница у детей в паховой области требует лечения, назначенного специалистом, который предварительно проведет необходимое диагностирование для оценки состояния ребенка. Только так можно разработать правильную тактику борьбы с грибковым заболеванием.
Молочница у детей в паховой области требует лечения, назначенного специалистом, который предварительно проведет необходимое диагностирование для оценки состояния ребенка. Только так можно разработать правильную тактику борьбы с грибковым заболеванием.
Лечение кандидоза в паху у детей в первую очередь требует принятия следующих мер:
- Изменение рациона. Исключить из меню сдобу, выпечку, дрожжевой хлеб и сахар. Больше есть продуктов, богатых белками, минералами и витаминами. В ограниченных количествах употреблять кисломолочную продукцию.
- Ношение свободной одежды из натуральных тканей. На время лечения молочницы в области паха рекомендуется отказаться от подгузников. Поверхность кожи нельзя пересушивать и чрезмерно увлажнять. Обратите внимание, что потоотделение способствует росту патогенной микрофлоры.
- Укрепление иммунитета. Помимо противогрибковой медикаментозной терапии родители должны позаботиться о том, чтобы ребенок получал все необходимое для повышения защитных сил организма. Витамины и препараты, эффективность которых направлена на стимуляцию иммунитета, должен назначать врач после проведения ряда обязательных исследований.
Медикаментозная терапия
Среди эффективных растворов пригодных для обработки кожного покрова новорожденных детей при поражении кандидозом можно использовать «Бриллиантовый зеленый», «Фукорцин» или «Метиленовый синий». Достаточно действенным симптоматическим средством является мазь и крем, разработанный на основе клотримазола. Данное активное вещество быстро справляется с дрожжеподобными колониями, подавляя рост патогенных микроорганизмов и восстанавливая целостность слизистых оболочек и кожного покрова.
Среди более действенных лекарственных препаратов, предназначенных для местного нанесения, следует выделить:
- «Миконазол». Препарат эффективно уничтожает патогенные микроорганизмы и грибок рода Кандида. Он обладает выраженным бактерицидным действием. Наносить крем следует на пораженные дрожжеподобной микрофлорой участки 1-2 раза в сутки. На кожу после обработки накладывается герметичная повязка. Курс лечения составляет от 1 до 3 месяцев, что зависит от степени поражения.
- «Сертаконазол». Противогрибковый крем разработан на основе такого активного компонента, как сертаконазола нитрат. Препарат обладает выраженным фунгицидным и фунгистатическим воздействием. Действующее вещество способствует угнетению синтеза эргостерола и увеличивает проницаемость клеточных структур. Наносить крем следует на пораженные участки слизистой оболочки или кожного покрова в паховой области 1-3 раза в день. Курс лечения составляет 3-4 недели.
- «Натамицин». Рекомендуется использовать для детей против молочницы в области половых органов. Препарат эффективно снимает жжение и зуд, а также помогает восстановить целостность кожного покрова и слизистой оболочки. Наносить рекомендуется на поврежденные участки тонким слоем 2-3 раза в сутки. Курс лечения составляет от 5 дней до 2 недель.
Обратите внимание, что маленьким детям нельзя давать системные лекарственные средства, так как они обладают целым рядом противопоказаний и могут стать причиной развития серьезных побочных реакций.
Исключением является генерализованная форма молочницы в паху, которая сопровождается развитием общей интоксикации организма. В данном случае возникает необходимость в принятии следующих мер:
- Назначение противогрибковых антибактериальных препаратов.
- Использование антимикотических мазей и кремов.
- Длительность курса лечения 7-14 суток, в зависимости от степени поражения.
- Использование пробиотиков для восстановления естественной микрофлоры.
Народное лечение
Лечить молочницу на начальных стадиях прогрессирования можно с помощью нетрадиционной медицины. В состав предлагаемых средств входят только натуральные компоненты:
- Ванночки с лекарственными травами: аптечная ромашка, календула, шалфей и череда.
- Компрессы из целебных растений.
- Каланхоэ: сок растения следует нанести на поврежденные участки.
- Эвкалипт: отваром обрабатываются пораженные грибком участки кожи и слизистой.
Отличным противогрибковым и антисептическим эффектом обладает масло чайного дерева. Его необходимо разбавить соком алоэ или кипяченой водой и обрабатывать с помощью ватного тампона поврежденные грибком участки.
Пораженные грибком половые органы у мальчиков и девочек следует обрабатывать раствором пищевой соды. Для его приготовления следует растворить 1 ч. л. продукта в 200 мл теплой кипяченой воды. Это средство не только снимет зуд и жжение, но и восстановит естественную микрофлору кожного покрова и слизистых. Как правило, такая мера эффективна только на начальных стадиях прогрессирования заболевания. В запущенных случаях содовый раствор лучше применять в комплексе с медикаментами.
Несмотря на то что народные средства не вызывают побочных реакций, за исключением аллергии, предварительная консультация с врачом является обязательной мерой. В противном случае эффективности подобного лечения может оказаться недостаточно. В данном случае существуют большие риски развития опасных осложнений и прогрессирования грибкового заболевания.
Меры профилактики
Для того чтобы предотвратить повторные рецидивы молочницы в области паха у детей, рекомендуется придерживаться следующих профилактических рекомендаций:
- Использовать любые лекарства только после консультации с врачом.
- Проводить лечение инфекционных заболеваний своевременно. При проведении антибактериальной терапии принимать препараты, содержащие лактобактерии.
- Придерживаться сбалансированного и полезного рациона.
- Следить за личной гигиеной ребенка и носить только хлопчатобумажное нижнее белье.
- Укреплять иммунитет закаливанием и выполнением легких физических упражнений.
Молочница в области паха у новорожденных детей – частое заболевание, которое застает многих родителей врасплох. Необходимо знать симптоматику грибкового заболевания, чтобы можно было своевременно принять меры и исключить вероятность развития осложнений. Не следует заниматься самолечением. При появлении первичной симптоматики кандидоза в области половых органов ребенка следует отправиться на прием к педиатру, который проведет первичную диагностику и при необходимости направит ребенка к дерматологу или микологу.
Кандидоз у новорожденных: причины возникновения и методы лечения
Молодые мамы часто обнаруживают в ротике у новорожденного белый налет. В большинстве случаев причин паниковать нет – он легко удаляется, оказываясь всего лишь остатками молока после кормления. Если же при снятии налета обнаруживается покраснение и воспаленная слизистая, нужно как можно скорее обратиться к врачу. Такие симптомы вполне могут свидетельствовать о том, что в организме малыша развивается грибковая инфекция – кандидоз у новорожденных.
Отличительной чертой грибов Candida является их неприхотливость. Они могут жить практически повсюду: в воздухе, на бытовых предметах, продуктах питания, коже. Путей заражения молочницей новорожденных детей существует масса. Однако в основном инфицирование новорожденных малышей происходит через организм матери – при вынашивании, во время родов или при грудном вскармливании. Стоит обратить внимание, что грибок может жить и в теле совершенно здорового человека. Мама может даже не подозревать о наличии кандид, пока молочница не проявится у ребенка. Почему симптомы молочницы так часто появляются именно у грудных детей?
Откуда недуг берется у малышей
Во-первых, из-за неокрепшей иммунной системы организм большинства новорожденных детей не может в достаточной мере противостоять размножению грибка. По этой причине молочница у новорожденных может проявляться в период, когда у них начинают резаться зубки, или же если ребенок перенес какую-либо болезнь, ослабившую иммунитет. Спровоцировать размножение кандид может лечение сильными медикаментозными препаратами, в особенности антибиотиками. Это касается не только новорожденного, но и его мамы, которой нужно быть аккуратнее при выборе употребляемых лекарств.
Во-вторых, развитие молочницы новорожденных связано с нарушением баланса микрофлоры. Если малыш часто срыгивает, у него во рту образуется кислая среда, в которой количество кандид значительно превышает число полезных бактерий, препятствующих их размножению.
В период беременности и лактации женщины крайне подвержены развитию грибкового заболевания. При грудном вскармливании и в случаях несоблюдения правил гигиены во время ухода за малышом может произойти передача кандид от зараженного взрослого организма неокрепшему детскому. Поэтому если вы обнаружили у себя симптомы молочницы, не стоит затягивать лечение.
Довольно часто молочница у грудничков проявляется, когда они начинают активно познавать мир: повсюду ползать и тянуть в рот все, что встретится на пути. Впрочем, кандидоз может поражать не только новорожденных, но и детей постарше: когда малыш отправляется в ясли или садик.
Симптомы молочницы у детей

У новорожденных кандидоз проявляется в виде белого налета творожистой консистенции на языке, щеках и небе. При попытках убрать налет обнажается воспаленная слизистая и эрозии, через которые в организм новорожденного легко могут попасть и другие инфекции.
Малыш начинает ощущать жжение и боль при кормлении, капризничать и отказываться от еды. Он выглядит обеспокоенным, нервным. Наблюдается нарушение сна. Часто молочница у грудничков сопровождается появлением опрелостей на коже ягодичек и вокруг ануса. У детей, которым надевают воздухонепроницаемые подгузники, возрастает риск развития пленочного дерматита – пузырьков и эрозий на коже в области паха.
Как лечить молочницу у маленьких детей

Диагностировать наличие патогенных кандид и прописать курс лечения молочницы у новорожденных вправе только педиатр. Лечение новорожденного от кандид — это довольно непростой процесс, при котором важно не навредить неокрепшему организму медикаментозными токсинами. Необходимо понимать, что далеко не все препараты, которые назначаются взрослым, подойдут для новорожденного ребенка и его мамы (в период лактации).
Как лечить кандидоз у новорожденных? Наиболее предпочтительным способом лечить молочницу новорожденных является использование 2-% содового раствора. Для этого необходимо смочить марлевый тампон в растворе и протирать места ротовой полости, где у новорожденного обнаружены очаги молочницы. Лечение будет эффективным, если проводить процедуру раз в 2-3 часа на протяжении 7-10 дней.
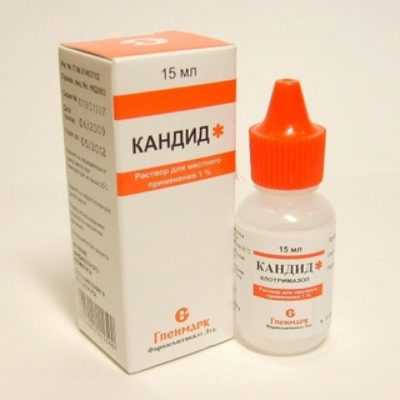
По той же схеме можно производить лечение молочницы медовым раствором. Для этого необходимо соединить в небольшой миске кипяченую воду и мед в равных пропорциях и протирать ротовую полость смоченным в растворе тампоном. Прежде чем начинать лечение данным способом, следует проверить, нет ли у ребенка аллергии на мед.
Лечение молочницы у новорожденных может производиться лекарственными препаратами местного действия. Подойдут для этой цели противогрибковые растворы, кремы и капли (Кандид, Нистатин). Лечение осуществляется протиранием слизистой с помощью ватной палочки, смоченной в препарате. Врач также может назначить лечение молочницы самими таблетками «Нистатин».
Как выглядит молочница у детей в паху - Все про молочницу
Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день...
Читать далее »
Воспалительные заболевания наружных половых органов у девочек занимают одно из первых мест среди причин обращения к детскому гинекологу.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Как всегда, обратимся к официальным источникам, а в них говорится, что у девочек молочница до периода полового созревания встречается редко, ведущие позиции у этой возрастной группы занимает условно-патогенная флора, предпочитающая щелочную или нейтральную среду обитания.
Молочница у малышей
Какие именно особенности повышают риск развития вульвитов у девочек? В основном воспалительному процессу подвержены дети от трех до семи лет, что напрямую зависит от состояния иммунной и эндокринной систем, а также от анатомо-физиологических особенностей строения гениталий в детском возрасте:
 не достаточно выраженная складчатость слизистых оболочек половых путей;
не достаточно выраженная складчатость слизистых оболочек половых путей;- низкий уровень половых гормонов в крови и тканях (в частности, эстрогена);
- истонченность и замедленные процессы обновления в клетках эпителия слизистой оболочки полового тракта;
- нейтральная или щелочная среда влагалища;
- недостаточное смыкание половых губ в задних отделах;
- преобладание во влагалище кокковой флоры;
- недостаточно «зрелый» местный иммунитет.
Из-за минимальной активности яичников и отсутствия половых гормонов, практически отсутствует такой защитный механизм, как слущивание и разрушение поверхностных клеток слизистой влагалища.
Кроме того, в вагинальном секрете маленьких девочек низкий уровень защитных факторов (интерферон и др), из-за незрелости иммунной системы их вырабатывается мало.
Плохо еще и то, что у половины маленьких пациенток воспалительный процесс возвращается снова и снова, что обусловлено наличием в организме хронического очага инфекции.
Самыми частыми возбудителями вульвовагинитов у девочек являются: Enterococcus spp., E.colli, Staphylococcus epidermidis, Proteus mirabilis, Streptococcus B, Staphylococcus aureus и др.
Хоть молочница у девочки в возрасте до 9 лет скорее исключение из правила, чем правило, сегодня мы поговорим именно о ней, осветив основные вопросы клиники, обсудим отличия ее от других инфекций, подходы к лечению.
Молочница у девочки развивается на фоне сильного стрессового фактора (психологический стресс, болезнь), а также при нарушении правил личной гигиены, особенно летом, когда половые органы подвергаются чрезмерному раздражению во время купания в водоемах, игр в песочнице.
Стандартные проявления любого вульвита у девочек:
- Покраснение вульвы и преддверия влагалища, с нередким распространением гиперемии на большие половые губы.
- Отек малых половых губ, девственной плевы.
- Выделения из половых путей.
- Зуд, жжение, особенно во время мочеиспускания.
Для вульвовагинального кандидоза характерно скопление большого количества выделений между малыми и большими половыми губами и под крайней плотью клитора, желтоватый липкий налет на слизистой.

Кандидозные высыпания могут локализоваться на больших половых губах, лобке, паховых складках. Выглядит это следующим образом — мелкие точечные элементы располагаются на покрасневшей коже с четко очерченной границей. Нередко воспринимается такая картина как пеленочный дерматит с последующим назначением не правильного лечения.
Молочница у девочек, как и у взрослых женщин, может протекать в виде острого эпизода, или приобретать хроническое течение (более 4 – х эпизодов в течение года), что во многом зависит от состояния иммунитета.
Ну а теперь, еще раз напомню – кандида не самый частый возбудитель инфекций половых органов у маленьких девочек, поэтому не следует, увидев описанную картину приступать к самолечению противогрибковыми препаратами. Под маской молочницы может прятаться любая другая инфекция, поэтому поход к гинекологу обязателен.
Отдельно следует остановиться на ситуации, когда у малышки не поддается лечению «пеленочный дерматит».
Если при лечении симптомов, схожих с проявлениями пеленочного дерматита нет эффекта от терапии в течение трех дней, следует показать ребенка гинекологу или дерматологу.
Где еще может «поселиться» кандида?
Помимо половых органов, возбудитель кандидоза может вызывать воспалительные процессы на коже, слизистой полости рта. Кстати, именно оральная форма кандидоза у маленьких девочек (да и у мальчиков) встречается чаще всего.
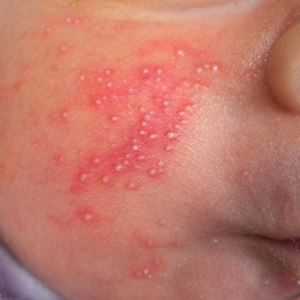 При кожной форме в местах с повышенной влажностью (пах, подмышечные области, межъягодичные и межпальцевые складки) появляются ярко-красные пятна, покрытые налетами, участки имеют специфический кисловатый запах.
При кожной форме в местах с повышенной влажностью (пах, подмышечные области, межъягодичные и межпальцевые складки) появляются ярко-красные пятна, покрытые налетами, участки имеют специфический кисловатый запах.
Оральный кандидоз возникает у детей при неправильном уходе за полостью рта на фоне имеющегося снижения иммунитета или соматических заболеваний, особенно требующих приема сильнодействующих препаратов (антибиотиков, гормонов).
Проявляется воспалительный процесс может по-разному, в зависимости от общего состояния ребенка. Классическое течение – покраснение и отек слизистой языка, щек, мягкого неба с появлением на ней (слизистой) белых творожистых налетов.
Налеты плохо снимаются, оставляя после себя кровоточащие участки. При этом у малышей общие симптомы могут преобладать над местными, т.е. на первое место выходит повышение температуры, вялость, отказ от еды, что мама может связать с вирусной инфекцией или зубами.
Диагностика кандидоза у девочек и девочек-подростков
Диагностика вульвовагинального кандидоза и других инфекций мочеполового тракта у девочек и девочек-подростков основывается на детальном сборе жалоб и клинической картине.
Мама должна понимать, что ребенок не может адекватно ответить на все вопросы врача, поэтому ему нужна помощь. Необходимо вспомнить когда появились первые симптомы, чем они были спровоцированы (прием антибиотиков, стресс, общий инфекционный процесс, поход в гости, бассейн), подробно рассказать какая помощь была оказана ребенку и прочее.
 Перед походом к гинекологу девочке нужно объяснить, что с ней будут делать. Объяснения, вроде «погладят животик», «только посмотрят глазками» — не подходят, т.к. увидев руки в перчатках, да еще и с инструментами для забора мазка, малышка испытывает стресс, вырывается, что может привести к травмированию.
Перед походом к гинекологу девочке нужно объяснить, что с ней будут делать. Объяснения, вроде «погладят животик», «только посмотрят глазками» — не подходят, т.к. увидев руки в перчатках, да еще и с инструментами для забора мазка, малышка испытывает стресс, вырывается, что может привести к травмированию.
Осмотр является обязательным этапом для подтверждения диагноза, во время осмотра специалист визуально оцениваются клинические проявления и выполняет забор анализов.
В большинстве случаев для подтверждения диагноза достаточно обычного мазка – отделяемое половых путей с помощью стерильного инструмента наносится на чистое стекло, после специальной окраски мазок изучается лаборантом под микроскопом.
В случае, когда диагноз вызывает сомнения, или процесс плохо поддается лечению, прибегают к таким методам исследования, как посев на флору и чувствительность к антибиотикам, или ПЦР диагностика. Посев позволяет не только выявить конкретного возбудителя, но и дает возможность правильно подобрать лекарственный препарат, с учетом чувствительности микроорганизма.
Лечение кандидоза у девочек
К системной терапии при лечении кандидоза у детей приходится прибегать лишь в редких случаях. Преимущество отдается местным препаратам. Учитывая незащищенность растущего организма, при выборе противогрибковых препаратов, к ним предъявляется ряд требований:
- Высокая эффективность.
- Минимальные побочные реакции.
- Удобство применения.
- Ну и конечно – ценовая доступность.
Как лечить кандидоз у девочек? Существует ряд рекомендаций, соблюдение которых позволит не только победить проявление, но и минимизирует риск рецидива.
Лечение молочницы у девочки состоит из следующих этапов:
- Соблюдение личной гигиены.
- Местная противогрибковая терапия.
- Диетотерапия с уменьшением количества легко усваиваемых углеводов, раздражающих веществ (маринадов, солений, пряностей, концентрированных мясных бульонов), обогащение рациона свежими овощами и фруктами.
- Лечение сопутствующих острых и хронических заболеваний.
- Повышение защитных сил организма (витамины, иммуномодуляторы и иммуностимуляторы).
- Дегельминтизация.
- Восстановление нормальной микрофлоры кишечника и желудка.
Перед нанесением лекарственного препарата необходимо удалить налет и выделения, промыв наружные половые органы чистой водой, одним из готовых лекарственных растворов (Цитеал, Хлоргексидин, капли Малавит) или приготовленным в домашних условиях настоем трав или раствором соды (соды и йода).
После туалета половых органов на вульву наносится лекарственное средство, согласно инструкции, от 1 до 4-х раз в сутки на протяжении 7-10 дней. Если у девочки в течение года случается четыре и более эпизодов лабораторно подтвержденной молочницы, ее необходимо показать узким специалистам (аллергологу, иммунологу, гастроэнтерологу) и обследовать более детально.
Как выглядит молочница у грудничка в паху - Все про молочницу
Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день...
Читать далее »
Кандидоз бывает не только у взрослых, ведущих неправильный образ жизни, игнорирующих нормы гигиены и не контролирующих собственное здоровье. От него страдают младенцы и подростки.
Район распространения заболевания у них не ограничивается полостью рта, как думает большинство мам. А еще молочница у детей в паховой области лечение имеет несколько иное, чем у взрослых.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Почему дети страдают от кандидоза
 Грибковая инфекция вызывается микроорганизмами рода candida. Они не берутся извне, а присутствуют на разных участках человеческой микрофлоры постоянно. Активизация грибка у детей разного возраста возможна по многим причинам:
Грибковая инфекция вызывается микроорганизмами рода candida. Они не берутся извне, а присутствуют на разных участках человеческой микрофлоры постоянно. Активизация грибка у детей разного возраста возможна по многим причинам:
- Младенцы могут получить его в процессе появления на свет, если у матери на момент родов была эта инфекция. Нередко молочница имеет обыкновение обостряться при беременности или возникать впервые именно в данном периоде. Этому способствует снижение иммунитета, свойственное состоянию, а также гормональная перестройка. У большинства грудничков инфекция локализуется во рту, но ее распространению в районе паха способствует повышенная влажность кожи, частое пребывание в мокрых подгузниках, не полностью сформировавшийся иммунитет. В силу анатомических особенностей страдают чаще девочки;
- Подросткам молочница также может достаться от матери, но в появлении у них грибка могут быть виновны слабый иммунитет и часто возникающие простуды, аллергия на пыльцу растений или иные раздражители, недостаточная гигиена половых органов, частое использование антибиотиков, сахарный диабет, вызывающий повышенную потливость. Не стоит думать, что до менархе кандидоз девочке не грозит. Такие случаи тоже встречались, ведь женские половые органы имеют много складок, в которых грибок может прекрасно устроиться. Еще одним поводом для его активизации может стать авитаминоз. Он способствует снижению иммунных сил.
Молочница у детей в паховой области имеет разные стадии, поэтому проявляться может сначала сухостью кожи в этом месте. По мере развития появляются:
- Небольшие пятнышки красного цвета с явно просматривающимися границами;
- Наполненные жидкостью пузырьки с четкой окантовкой;
- Слившиеся группы эрозивных пятен, подернутые белым и сероватым налетом, вызывающие дискомфорт;
- Покраснение вульвы и влагалища, отечность. На них ощущается зуд и жжение, а на поверхности обнаруживается белая пленка с характерным запахом. Слизистая под налетом приобретает багровый цвет, становится сморщенной;
- Творожистые выделения из влагалища, пахнущие прокисшим молоком;
- Дискомфорт во время мочеиспускания;
- Усиление жжения, отечности половых органов и зуда перед месячными у подростков.
Как избавить ребенка от пахового кандидоза
Кандидоз у детей, проявляющийся в зоне паха, нуждается в предварительной диагностике. Несмотря на очевидность симптомов, это необходимо для установления подвида грибка. Так точнее будет выбрано лечение.
Это позволит определить наибольшую чувствительность к одному из видов антимикотических лекарств. А УЗИ еще и даст представление о распространенности патологического процесса.
 Молочница у детей до года в паховой области лечение должна иметь преимущественно местное. Впрочем, все зависит от широты распространения процесса. Если степень поражения тканей высока, специалист может назначить инъекции Флуконазола или Дифлюкана. Но это бывает крайне редко при обширном поражении не только в области паха.
Молочница у детей до года в паховой области лечение должна иметь преимущественно местное. Впрочем, все зависит от широты распространения процесса. Если степень поражения тканей высока, специалист может назначить инъекции Флуконазола или Дифлюкана. Но это бывает крайне редко при обширном поражении не только в области паха.
В качестве местной терапии для противостояния кандидозу на коже в этом районе у малышей применяют кремы:
- Натамицин;
- Нистатин;
- Иконазол;
- Миконазол;
- Эконазол;
- Сертаконазол.
С применением препаратов следует сочетать определенные условия жизни ребенка:
- Своевременную замену подгузников и пеленок, соблюдение всех норм гигиены для малыша и всех членов семьи;
- Отказ от агрессивных средств для подмывания;
- Воздушные ванны;
- Частое пребывание на свежем воздухе.
Для очищения слизистой от творожистого налета можно использовать содовый раствор или медовую воду, если не возражает педиатр. Первое средство готовят из 1 ч.л. порошка и 200 мл теплой воды. Содовым раствором протирают слизистую дважды в сутки, смочив средством ватный диск. Медовую воду делают из 1 ч. л. продукта на удвоенный объем воды. Используют так же, как содовый раствор.
Терапия кандидоза в паху у подростков
Молочница у детей подросткового возраста в паховой области лечение должно иметь системное, то есть включать в себя:
- Средства для местного применения;
- Противогрибковые таблетки или капсулы;
- Лекарства, стимулирующие иммунитет;
- Составы для восстановления микрофлоры.
Местная терапия выходит на первый план, это вагинальные свечи:
- Натамицин;
- Леворин;
- Полижинакс;
- Клотримазол.
Одновременно с ними для подмываний используют содовый раствор или отвар ромашки. На кожу в районе паха стоит делать аппликации мазью на основе перечисленных веществ, а также средствами:
 Амфотерицин В;
Амфотерицин В;- Нистатин;
- Экзодерил;
- Тербинафин;
- Декамин;
- Эконазол;
- Миконазол;
- Изоконазол;
- Кетоконазол.
При обширном поражении грибком, тем более рецидивирующем недуге показано использование таблеток:
- Низорал;
- Дифлюкан;
- Флуконазол;
- Амфоглюкамин.
Применение наружных препаратов с ними тоже необходимо.
Для поддержания в рабочем состоянии защитных сил организма необходимы иммуномодуляторы, витамины, настойка элеутерококка. Влагалищную микрофлору некоторым нужно восстанавливать Бификолом или Лактобактерином.
Рекомендуем прочитать статью о кандидозе при месячных. Вы узнаете о причинах возникновения заболевания, его взаимосвязи с менструальным циклом, способах лечения молочницы.
Обязательное сопровождение лечения
 Одновременно с лечением необходимо устранить условия, благоприятствующие возникновению кандидоза:
Одновременно с лечением необходимо устранить условия, благоприятствующие возникновению кандидоза:
- Следить за гигиеной девочки, тщательно выбирать средства для подмывания. Они не должны сильно сушить кожу и слизистые. Полотенце для процедуры нужно отдельное, ежедневно заменяемое. Белье, которое носит ребенок, должно быть свежим, подходящим по размеру, из натуральной ткани;
- Контролировать питание. Хотя бы на время болезни следует исключить быстрые углеводы, копчености, соль, которые провоцируют раздражение поверхностей кожи и слизистых, так как вызывают образование поддерживающих существование грибка веществ;
- Ограждать от стрессов. Обостренные нервные реакции, свойственные подросткам, приводят к кожным проявлениям, в том числе расширению области кандидоза. Психологические проблемы усиливают и иные признаки болезни: зуд в промежности, жжение.
Это случай, когда профилактика сильнее лекарств. Лучше ее осуществлять маме до и во время ожидания новорожденного.
Что делать если у девочки 2 лет молочница
Молочница может наблюдаться не только у взрослых, но и у очень маленьких девочек. Достаточно часто подобному риску подвергаются девочки, возраст которых колеблется от двух до трех лет. Встречаются случаи, когда даже у новорожденной малышки могут наблюдаться симптомы молочницы, имеющей научное название кандидоз.

Грибковая инфекция у новорожденной девочки является тем недугом, который передается от зараженной матери в процессе родов. Инфицирование малышей является частым и распространенным явлением. Это обусловлено тем, что среда половых органов в таком возрасте – кислая, а это способствует поражению и активному размножению кандидозных грибков на слизистой оболочке вульвы. Основная форма течения кандидоза/молочницы у маленьких девочек – это вульвовагинит.
Возраст от двух до четырех лет – это самое опасное время для заражения.
Факторы риска заражения
Исходя из данных статистики инфицирования детей молочницей, наиболее опасными периодами заражения являются: возраст до одного года,от двух до трех лет, семь лет, а также от одиннадцати до четырнадцати лет. Такая закономерность неслучайна.

Основными причинами развития кандидозной инфекции в новорожденном возрасте являются следующие:
- Ребенок подвергается инфицированию и заражению внутриутробно.
- Лечение антибиотиками и аналогичными медицинскими препаратами, оказывающими негативное влияние на общее состояние детского организма.
- Заражение кандидозом в больнице.
Если молочница появляется у девочки в возрасте от двух до четырех лет, это может быть обусловлено тем, что родители не уделяют должного внимания интимной гигиене ребенка. Также это может указывать на наличие у девочки аллергических реакций.
Риск заражения в возрасте семи лет может быть связан со следующими факторами:
- Наличие энтеробиоза (глистных инвазий).
- Несоблюдение норм и правил интимной гигиены.
- Ослабленный иммунитет.
Подростковый период опасен до наступления первого менструального цикла. Ребенок уязвим из-за того, что его гормональная система еще полностью не сформировалась. По причине недостатка женских половых гормонов, а именно эстрогена, во влагалище может наблюдаться сухость оболочки, что в свою очередь приводит к молочнице.

Также к заражению кандидозом в подростковом возрасте могут привести следующие факторы: пониженный иммунитет, недостаток витаминов и микроэлементов, инфекционные и простудные заболевания, проблемы с эндокринной системой и другие. Еще одной распространенной причиной заболевания девочек молочницей является длительное или чрезмерное лечение при помощи антибиотиков.
Симптомы молочницы у девочек
Характерными признаками заражения кандидозом считаются сильный зуд, покраснение слизистой влагалища, обильные творожистые выделения, а также жжение в процессе мочеиспускания. Половые органы становятся гиперчувствительными, отечными. Характеристика зуда носит постоянный характер, усиливается в процессе движения.
Из-за мучительных ощущений есть опасность того, что ребенок расчешет пораженное место и занесет инфекцию. Подобные боли, зуд и жжение способны вызвать панические расстройства, страх перед посещением туалета, нарушить сон ребенка.
Способы лечения молочницы
При обнаружении первичных признаков кандидозного недуга необходимо обратиться к врачу, а именно гинекологу. Таким образом вы сможете избежать различных осложнений и проблем, а также получите своевременную консультацию, осмотр и медикаментозное лечение. Категорически запрещается заниматься самолечением в таком уязвимом возрасте. В противном случае последствия могут быть неприятными, а последующее лечение — более длительным.
Вылечить молочницу можно с помощью противогрибковых препаратов и антисептиков. Подобные медикаментозные средства обладают рядом преимуществ, а именно:
- Системная безопасность.
- Быстрое действие и эффективное устранение неприятных симптомов.
- Концентрация воздействия, благодаря локальному методу лечения.
Для быстрого лечения можно использовать специальные суппозитории, которые содержат антибиотики, а именно Натамицин, Леворин. Эффективными также считаются медикаментозные препараты, принадлежащие к азоловому ряду, а именно Клотримазол. Перечисленные препараты должен вводить лечащий врач или медицинская сестра. Проводятся процедуры лечения ежедневно до полного выздоровления. Следите за своим здоровьем и не занимайтесь самолечением!
Молочница у детей в паховой области: лечение, причины и симптомы
 Молочница у детей в паховой области – заболевание, которое развивается на фоне роста количества грибка рода Candida albicans в организме. В норме некоторое количество дрожжеподобной микрофлоры присутствует в организме каждого ребенка. Симптоматика заболевания возникает при воздействии определенных предрасполагающих факторов. Чем раньше будет начато лечение заболевания, тем больше вероятности, что осложнения не разовьются.
Молочница у детей в паховой области – заболевание, которое развивается на фоне роста количества грибка рода Candida albicans в организме. В норме некоторое количество дрожжеподобной микрофлоры присутствует в организме каждого ребенка. Симптоматика заболевания возникает при воздействии определенных предрасполагающих факторов. Чем раньше будет начато лечение заболевания, тем больше вероятности, что осложнения не разовьются.
Полезная молочнокислая микрофлора организма регулирует баланс, что не допускает рост дрожжеподобных микроорганизмов. У новорожденных детей защитные функции организма развиты недостаточно хорошо, т. к. находятся еще на стадии формирования. Именно поэтому они входят в группу риска развития кандидоза. Если маленький ребенок находится на грудном вскармливании, то риски развития молочницы снижаются, что связано с наличием иммунных антител в молоке матери.
Молочница половых органов у детей развивается на фоне следующих причин:
Заражение может произойти внутриутробно- Внутриутробное заражение или инфицирование во время прохождения по родовым путям.
- Пересушенный воздух в помещении, что способствует быстрому прогрессированию инфекции.
- Снижение защитных функций организма в период смены молочных зубов постоянными.
- Несбалансированное питание: включение в рацион большого количества сладких продуктов.
Среди внешних предрасполагающих факторов следует выделить ношение тесного синтетического белья и переохлаждение. Наиболее частыми причинами является бесконтрольный прием антибактериальных препаратов и несоблюдение личной гигиены.
Более других развитию молочницы в области половых органов подвержены те дети, которые родились ранее положенного срока. К группе риска можно отнести грудничков, у которых имеет место иммунодефицитное состояние и гормональный дисбаланс. Молочница чаще возникает у тех детей, которые болеют сахарным диабетом или дисбактериозом кишечника.
Симптоматика
Молочница в паху и на половых органах у ребёнка сопровождается характерной клинической картиной:
Покраснение в паху у ребенка- Появление белого налета на слизистых и кожном покрове.
- Отечность и гиперемия в области поражения.
- Сухость и жжение в районе локализации творожистого налета.
У мальчиков отмечается покраснение на головке полового члена. Ребенок может испытывать жжение во время мочеиспускания. В запущенных случаях отмечается отечность крайней плоти. Не исключено появление сметанообразных выделений из уретры.
Постановка диагноза
Самостоятельно определить кандидоз у ребенка в паховой области несложно. Несмотря на явность проявлений заболевания консультация специалиста обязательна. Без врача невозможно правильно определить возбудителя инфекционной болезни и назначить эффективное и безопасное лечение.
Для выявления молочницы необходимо провести лабораторную диагностику:
- Метод исследования ПЦР. Проводится с целью выявления возбудителя заболевания и представляет собой посев в лабораторных условиях на определенную среду.
- Микроскопия. Патологический материал берется с целью досконального изучения.
- Реакция агглютинации и РСК. Серологическая диагностика необходима для выделения возбудителя молочницы.
До тех пор, пока не будет поставлен окончательный диагноз, лечение кандидоза у детей в паховой области, как правило, не проводится. Для уменьшения выраженности симптоматики рекомендуется использовать специальные противогрибковые кремы и мази. Обратите внимание, что самолечение кандидоза может стать причиной перехода заболевания в хроническую форму развития.
Лечебные меры
 Молочница у детей в паховой области требует лечения, назначенного специалистом, который предварительно проведет необходимое диагностирование для оценки состояния ребенка. Только так можно разработать правильную тактику борьбы с грибковым заболеванием.
Молочница у детей в паховой области требует лечения, назначенного специалистом, который предварительно проведет необходимое диагностирование для оценки состояния ребенка. Только так можно разработать правильную тактику борьбы с грибковым заболеванием.
Лечение кандидоза в паху у детей в первую очередь требует принятия следующих мер:
- Изменение рациона. Исключить из меню сдобу, выпечку, дрожжевой хлеб и сахар. Больше есть продуктов, богатых белками, минералами и витаминами. В ограниченных количествах употреблять кисломолочную продукцию.
- Ношение свободной одежды из натуральных тканей. На время лечения молочницы в области паха рекомендуется отказаться от подгузников. Поверхность кожи нельзя пересушивать и чрезмерно увлажнять. Обратите внимание, что потоотделение способствует росту патогенной микрофлоры.
- Укрепление иммунитета. Помимо противогрибковой медикаментозной терапии родители должны позаботиться о том, чтобы ребенок получал все необходимое для повышения защитных сил организма. Витамины и препараты, эффективность которых направлена на стимуляцию иммунитета, должен назначать врач после проведения ряда обязательных исследований.
Медикаментозная терапия
Среди эффективных растворов пригодных для обработки кожного покрова новорожденных детей при поражении кандидозом можно использовать «Бриллиантовый зеленый», «Фукорцин» или «Метиленовый синий». Достаточно действенным симптоматическим средством является мазь и крем, разработанный на основе клотримазола. Данное активное вещество быстро справляется с дрожжеподобными колониями, подавляя рост патогенных микроорганизмов и восстанавливая целостность слизистых оболочек и кожного покрова.
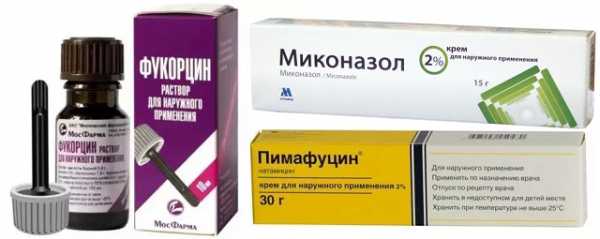 Средства для лечения молочницы в паху у ребенка
Средства для лечения молочницы в паху у ребенка Среди более действенных лекарственных препаратов, предназначенных для местного нанесения, следует выделить:
- «Миконазол». Препарат эффективно уничтожает патогенные микроорганизмы и грибок рода Кандида. Он обладает выраженным бактерицидным действием. Наносить крем следует на пораженные дрожжеподобной микрофлорой участки 1-2 раза в сутки. На кожу после обработки накладывается герметичная повязка. Курс лечения составляет от 1 до 3 месяцев, что зависит от степени поражения.
- «Сертаконазол». Противогрибковый крем разработан на основе такого активного компонента, как сертаконазола нитрат. Препарат обладает выраженным фунгицидным и фунгистатическим воздействием. Действующее вещество способствует угнетению синтеза эргостерола и увеличивает проницаемость клеточных структур. Наносить крем следует на пораженные участки слизистой оболочки или кожного покрова в паховой области 1-3 раза в день. Курс лечения составляет 3-4 недели.
- «Натамицин». Рекомендуется использовать для детей против молочницы в области половых органов. Препарат эффективно снимает жжение и зуд, а также помогает восстановить целостность кожного покрова и слизистой оболочки. Наносить рекомендуется на поврежденные участки тонким слоем 2-3 раза в сутки. Курс лечения составляет от 5 дней до 2 недель.
Обратите внимание, что маленьким детям нельзя давать системные лекарственные средства, так как они обладают целым рядом противопоказаний и могут стать причиной развития серьезных побочных реакций.
Исключением является генерализованная форма молочницы в паху, которая сопровождается развитием общей интоксикации организма. В данном случае возникает необходимость в принятии следующих мер:
- Назначение противогрибковых антибактериальных препаратов.
- Использование антимикотических мазей и кремов.
- Длительность курса лечения 7-14 суток, в зависимости от степени поражения.
- Использование пробиотиков для восстановления естественной микрофлоры.
Народное лечение
Лечить молочницу на начальных стадиях прогрессирования можно с помощью нетрадиционной медицины. В состав предлагаемых средств входят только натуральные компоненты:
 Используйте лекарственные травы для купания
Используйте лекарственные травы для купания - Ванночки с лекарственными травами: аптечная ромашка, календула, шалфей и череда.
- Компрессы из целебных растений.
- Каланхоэ: сок растения следует нанести на поврежденные участки.
- Эвкалипт: отваром обрабатываются пораженные грибком участки кожи и слизистой.
Отличным противогрибковым и антисептическим эффектом обладает масло чайного дерева. Его необходимо разбавить соком алоэ или кипяченой водой и обрабатывать с помощью ватного тампона поврежденные грибком участки.
Пораженные грибком половые органы у мальчиков и девочек следует обрабатывать раствором пищевой соды. Для его приготовления следует растворить 1 ч. л. продукта в 200 мл теплой кипяченой воды. Это средство не только снимет зуд и жжение, но и восстановит естественную микрофлору кожного покрова и слизистых. Как правило, такая мера эффективна только на начальных стадиях прогрессирования заболевания. В запущенных случаях содовый раствор лучше применять в комплексе с медикаментами.
Несмотря на то что народные средства не вызывают побочных реакций, за исключением аллергии, предварительная консультация с врачом является обязательной мерой. В противном случае эффективности подобного лечения может оказаться недостаточно. В данном случае существуют большие риски развития опасных осложнений и прогрессирования грибкового заболевания.
Меры профилактики
Для того чтобы предотвратить повторные рецидивы молочницы в области паха у детей, рекомендуется придерживаться следующих профилактических рекомендаций:
- Использовать любые лекарства только после консультации с врачом.
- Проводить лечение инфекционных заболеваний своевременно. При проведении антибактериальной терапии принимать препараты, содержащие лактобактерии.
- Придерживаться сбалансированного и полезного рациона.
- Следить за личной гигиеной ребенка и носить только хлопчатобумажное нижнее белье.
- Укреплять иммунитет закаливанием и выполнением легких физических упражнений.
Молочница в области паха у новорожденных детей – частое заболевание, которое застает многих родителей врасплох. Необходимо знать симптоматику грибкового заболевания, чтобы можно было своевременно принять меры и исключить вероятность развития осложнений. Не следует заниматься самолечением. При появлении первичной симптоматики кандидоза в области половых органов ребенка следует отправиться на прием к педиатру, который проведет первичную диагностику и при необходимости направит ребенка к дерматологу или микологу.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе