Левое предсердие размеры норма у взрослых
Строение, функции и болезни левого предсердия
Левое предсердие (ЛП) – анатомический отдел (камера) сердца, осуществляющий прием артериальной крови из легочных вен и перекачивающий в левый желудочек. Патологические отклонения, которые развиваются в ЛП, – основа для некоторых распространенных заболеваний. Возникающие нарушения изменяют показатели кровообращения и существенно влияют на качество и длительность жизни людей.
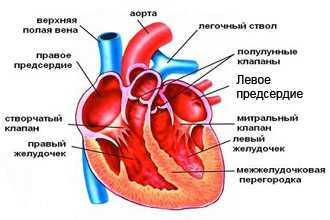 По строению левое предсердие, как и правое, похоже на неправильный куб.
По строению левое предсердие, как и правое, похоже на неправильный куб.
Стенки камеры:
- Передняя – выпячивается и образует левое ушко, которое прилегает слева к легочному стволу.
- Задняя.
- Верхняя.
- Внутренняя – берет участие в формировании межпредсердной перегородки. Она имеет более тонкую часть, которая соответствует овальной ямке.
- Нижняя – составляет основу левого желудочка.
- Наружная.
Стенка ЛП тоньше правого. Внутренняя поверхность ушка выстлана гребенчатыми мышцами, остальная часть предсердия – гладкая.
Четыре легочные вены впадают в ЛП (по две с каждого легкого):
- Правая верхняя.
- Правая нижняя.
- Левая верхняя.
- Левая нижняя.
Они несут артериальную кровь от легких. Отверстия этих вен расположены на задней стенке ЛП и не имеют клапанов.
Функция
Основные функции левого предсердия:
- Депонирующая. Камера представляет собой емкость, которая принимает кровь от легочных вен.
- Соответственно градиенту давления проводит кровь в левый желудочек после открытия митрального клапана.
- Помогает завершить наполнение левого желудочка путем своего сокращения.
- В момент растяжения стенок предсердия давление поднимается, что стимулирует образование натрийуретического пептида (НУП). Биологически активное вещество снижает объем циркулирующей крови и показатели артериального давления. Доказано, что НУП предупреждает развитие гипертрофии сердца.
- В ЛП расположено множество баро- и механорецепторов. Первые реагируют на увеличение центрального венозного давления, что в свою очередь приводит к активации вторых, которые способствуют развитию тахикардии (ускоренного сердцебиения).
Нормальные размеры левого предсердия
Измерение параметров камеры выполняют при помощи эхокардиографии (ЭхоКГ) – ультразвукового неинвазивного метода исследования.
Нормальные размеры левого предсердия у взрослых:
- размер полости – 8-40 мм;
- передне-задний – 1,3-3,7 см;
- ширина: спереди – 1,2-3,1 см, сзади – 1,4-3,3 см;
- высота – 1,5-3,9 см;
- толщина стенки – 1,5-2 мм;
- толщина межпредсердной перегородки – 0,7-1,2 см;
- масса – 15-25 г (5,6-9,2 % от общей).
Адекватные показатели работы
Объем полости (количество крови, которое вмещается в предсердии) – 110-130 см3.
Давление крови: 2-4 мм рт. ст. в диастолу и 9-12 мм рт. ст. при систоле.
Кроме того, оценивают адекватность наполнения кровью из легочных вен, равномерность сокращения мышечных волокон всех стенок и направление потока крови в разные фазы цикла.
Как определить патологию?
К основным методам, с помощью которых можно определить состояние левого предсердия, относят: электрокардиографию (ЭКГ) и эхокардиографию (ЭхоКГ).
ЭКГ
Функцию левого предсердия на ЭКГ оценивают по зубцу Р в I, II, aVL, V5, V6-отведениях.
Этот метод позволяет увидеть:
- Гипертрофию предсердия (утолщение стенок). Признаки на кардиограмме: увеличение высоты и раздвоение Р в I, II, aVL, V5, V6 (так называемый «Р – mitrale» – подъем второй части зубца); отрицательный или двухфазный Р, длительность Р больше 0,1 с.
Гипертрофия – основа для возникновения фибрилляции (мерцания) предсердий. На ЭКГ выражается: отсутствием зубца Р, наличием хаотичных f-волн (особенно во II, III, aVF, V1, V2), неправильным желудочковым ритмом. Кроме того, разрастание мышечных волокон способствует появлению синусовой тахикардии – увеличения количества импульсов, возникающих в синоатриальном узле. На ЭКГ зубец Р нормальный, расстояние R-R сокращено.
- Дилатацию предсердия (увеличение размера полости на фоне истончения стенки) с помощью электрокардиограммы можно заподозрить только при наличии аритмий.
ЭхоКГ-признаки
ЭхоКГ или УЗИ (ультразвуковое исследование) определяет размеры и показатели работы левого предсердия, что позволяет диагностировать гипертрофию и дилатацию этого отдела.
Метод используют для диагностики коарктации аорты, пороков митрального и аортального клапана, опухолей сердца (миксом), наличие которых влияет на размеры и функцию ЛП.
Признаки нарушения функции
Перегрузка левого предсердия
Признаки нарушения работы левого предсердия называют перегрузкой (гиперфункцией). В основе состояния лежит гемодинамическое напряжение стенок сопротивлением или объемом.
Длительная нагрузка на мышечную массу миокарда камеры вызывает сначала гипертрофию волокон. Однако истощение энергетических запасов и прогрессирование патологии способствуют атрофии мышц, и предсердие начинает дилатировать.
Характерные клинические симптомы:
- утомляемость;
- одышка;
- перебои в работе сердца;
- боль в области сердца;
- снижение выносливости к физическим нагрузкам.
Наиболее частые причины перегрузки:
|
|
ЭКГ-признаки перегрузки: увеличение высоты и длительности Р (в большей мере его второй фазы) в V1, V2, иногда отрицательный Р у V1.
Перегрузка ЛП чаще всего приводит к его гипертрофии или дилатации. При объективном осмотре (при помощи перкуссии) патологию можно заподозрить по смещению верхней границы сердца вверх.
Лечение всегда зависит от того, какая патология привела к перегрузке и, как следствие, к гипертрофии или дилатации. Если речь идет об острых состояниях, то их купируют доктора соответственно протоколов оказания неотложной помощи в каждом из случаев. Длительные, хронические болезни лечат пожизненным приемом медикаментов, а многие требуют оперативного вмешательства.
Если не проводить терапию вышеуказанных состояний, то возникает большой риск ряда опасных осложнений:
- тяжелая сердечная недостаточность;
- сердечная астма;
- фибрилляция предсердий.
Выводы
Левое предсердие – тот отдел сердца, который часто поддается патологическим изменениям. Они, в свою очередь, приводят к весьма серьезным заболеваниям с осложнениями, нарушениями ритма. Например, фибрилляция предсердий – главная причина ишемических инсультов. Поэтому, если при рутинном обследовании у пациента обнаружили перегрузку или гипертрофию ЛП, рекомендуют дальнейшую детальную диагностику.
Для подготовки материала использовались следующие источники информации.
Норма объем левого предсердия
УЗИ сердца – один из наиболее информативных методов диагностики, который дает возможность «увидеть» анатомические особенности сердечной мышцы, патологии клапанного аппарата, изменения в расположенных рядом структурах: мышцах, сосудах.
Оглавление:
Визуализируя сердце при помощи ультразвука, врач так же дает оценку функциональным параметрам.
Когда необходимо сделать УЗИ сердца?
Клиника многих заболеваний (ЖКТ, нервной системы, органов дыхания) схожа с таковой при кардиологических патологиях. Чтобы правильно поставить диагноз, необходимо сделать УЗИ сердца в случае, когда имеют место перечисленные ниже симптомы:
- тошнота, сопровождающаяся скачками АД;
- постоянно возникающие головные боли; • головокружения вплоть до потери сознания;
- слабость;
- непроходящий кашель;
- одышка;
- отеки (ног, туловища);
- сердечные аритмии;
- сердцебиение или чувство замирания сердечной мышцы;
- боли разной локализации: в верхней половине живота, в правом подреберье, в груди, под лопаткой слева, за грудиной;
- увеличенная печень;
- холодные конечности;
- бледная, с синюшным оттенком, кожа;
- гипертермия на фоне одышки, грудной боли и цианоза, а так же появления данной симптоматики после приема спиртных напитков;
- при аускультации прослушиваются шумы.
Именно такое исследование позволяет подтвердить или исключить поражение сердца.
Показания
Существует ряд заболеваний, при которых «страдает» сердце. К ним относятся:
- склеродермия;
- стенокардия;
- ревматизм;
- миокардиодистрофия;
- врожденные аномалии и приобретенные пороки;
- системные патологии (красная волчанка и т.д.);
- инфаркт миокарда в анамнезе;
- аритмии;
- аневризма сосудов;
- опухолевые образования;
- артериальная гипертензия (включая гипертоническую болезнь);
- сердечные шумы невыясненной этиологии.
При наличии этих патологий ультразвуковое исследование дает возможность своевременно заметить появление каких-либо отклонений (как анатомических, так и функциональных), и принять адекватные меры.
УЗИ сердца проводится в случаях, когда необходимо установить причину появления изменений на ЭКГ, тип сердечной недостаточности, а так же для оценки функционального состояния органа у спортсменов и у людей, перенесших операцию на сердце.
Процедура безопасная, выполняется пациентам любого возраста. Направления не требуется. Если врач рекомендует ее провести, где сделать УЗИ сердца – решать должен сам пациент, исходя из своих материальных возможностей. Стоимость УЗИ сердца варьирует от 1200 до 4500 рублей (в зависимости от уровня медицинского учреждения, квалификации специалиста и объема необходимого обследования).
Когда нужно сделать УЗИ ребенку
УЗИ сердца ребенку необходимо сделать в случае, когда имеют место следующие нарушения:
- беспричинная потеря сознания;
- отклонения в кардиограмме;
- наличие в сердце шумов;
- частые простуды;
- наследственная отягощенность (у близких родственников имели место сердечные патологии);
- малыш с трудом сосет бутылочку (или грудь);
- ребенок говорит о неприятных и болезненных ощущениях в области груди;
- у малыша (даже в состоянии покоя) цвет кожи вокруг рта, а так же на ручках и ножках, изменяется;
- при небольших физических нагрузках ребенок сильно потеет, быстро устает.
Если родители хотят знать, здорово ли сердце их малыша, необходимо обследовать орган. Где можно сделать УЗИ сердца, расскажет врач. Информация о том, сколько стоит УЗИ сердца, уточняется по телефону у медрегистратора или на сайте медицинского учреждения. Цены на эту услугу колеблются в пределах рублей.
УЗИ у плода
Для ранней диагностики заболеваний сердечнососудистой системы, уже на ранних этапах эмбрионального развития проводится УЗИ сердца плода.
На первое ультразвуковое исследование женщина приходит при сроке 6-8 недель. Фиксируя показания УЗИ сердца плода при беременности на этом этапе, врач обращает внимание на частоту сердечных сокращений. В норме данный показатель находится в пределахуд/мин. Если ЧСС выше указанных цифр, это говорит о недостаточном поступлении к органам и тканям зародыша кислорода. При низких показателях ЧСС возможны какие-то патологии со стороны сердечной мышцы.
На ранних сроках по УЗИ сердца плода можно узнать, скольких малышей вынашивает женщина.
Когда будущая мама приходит на УЗИ сердца на более поздних сроках беременности, врач оценивает не только число сердечных сокращений в минуту, но и правильность развития органа, наличие (или отсутствие) пороков.
На 20-й неделе сердечные камеры и их структуры хорошо визуализируются. И увидеть какие-либо отклонения для опытного специалиста не представляет труда. В случае выявления у будущего малыша сердечной патологии, к лечению можно приступить сразу, после его рождения.
Какую информацию дает ультразвуковое исследование?
Прибегая к данному методу диагностики, пациента интересует вопрос: что показывает УЗИ сердца. Первое, на что обращает внимание врач – морфологические параметры. К ним относят: размер органа и его параметры, объем и толщину стенок его камер, состояние клапанного аппарата, сосудов, присутствие рубцовых изменений или тромбов (при наличии таковых). Так же оценивается функциональная активность сердца: частота сокращений, ритмичность работы и т.д. дается оценка состоянию перикарда и миокарда.
Расшифровка результатов ультразвукового исследования сердца
По окончании УЗИ врач заполняет протокол обследования с (расшифровкой УЗИ сердца и заключением). В протоколе напротив каждого параметра указаны показатели нормы УЗИ сердца, с которыми и сравнивают данные обследуемого.
Показатели нормы для левого желудочка
Нормальные показатели УЗИ сердца могут разниться, в зависимости от пола пациента.
Масса миокарда –г (для женщин),г (для мужчин).
Индекс массы для миокарда (ИММЛЖ) – 71-89г/м2 (для женщин), 71-94г/м2 (для мужчин).
Конечный диастолический размер – от 4,6 до 5,7см.
Конечно-систолический размер – от 3,1 до 4,3см.
Толщина стенки вне сокращения сердца (в фазу диастолы) – около 1,1см. Если этот показатель увеличен, это обозначается термином «гипертрофия». Такое изменение чаще всего связано с повышенной нагрузкой на сердечную мышцу.
Фракция выброса составляет 55-60%. Показывает, сколько крови (в объеме) выбрасывает в момент очередного сокращения сердце (по отношению к общему количеству крови в органе). Низкие цифры данного показателя указывают на сердечную недостаточность. Ударный объем (60-100мл) – столько крови в норме выбрасывает ЛЖ в момент систолы.
Показатели нормы для правого желудочка
Индекс размера ПЖ – от 0,75 до 1,25см/м2.
Толщина стенки ПЖ – 4-5мм.
Размер в покое (диастолический) – от 0,95 до 2,05см.
Показатели нормы для межжелудочковой перегородки
Толщина в диастолу находится в пределах 0,75 – 1,1см.
Показатель экскурсии (или отклонение в обе стороны при сокращении) колеблется от 0,5 до 0,95см. При сердечных пороках существенно увеличивается.
Показатели нормы для правого предсердия
Основной параметр для данной камеры – КДО (конечный диастолический объем). Пределы его нормы достаточно широки – от 20 до 100мл.
Показатели нормы для левого предсердия
Индекс размера ЛП – от 1,45 до 2,90см/м2.
Размер – от 1,85 до 3,30см.
Отклонения в работе клапанов (1-3 степени)
Недостаточность – патологическое состояние, при котором створки клапана не способны полностью смыкаться. Это приводит к частичному возврату крови в обратном направлении, что снижает эффективность функционирования сердечной мышцы.
Стеноз – состояние, противоположное недостаточности. Характеризуется сужением отверстия определенного клапана сердца, что создает препятствие для прохождения крови из камеры в камеру или сосудистое русло. Как результат – развивается гипертрофия стенки.
Относительная недостаточность – клапан в норме, но имеют место патологические изменения сердечных камер, в которые через него проходит кровь.
Норма при УЗИ для перикарда
Околосердечная сумка чаще всего подвергается воспалительному процессу (перикардиту). В результате в ее полости скапливается жидкость, на стенках образуются спайки. В норме объем экссудата не превышает 30мл. При его повышении оказывается дополнительное давление на орган, что значительно затрудняет его функционирование.
Еще один показатель – толщина аорты, которая в норме составляет 2, 1-4.1см.
Если при обследовании обнаружены небольшие отклонения от нормальных параметров УЗИ сердца, не стоит ставить себе самостоятельно диагноз. Необходимо проконсультироваться с врачом. Пол, возраст, сопутствующие болезни – то, что может повлиять на конечный результат. Расшифровкой нормы УЗИ сердца, а так же имеющих место несоответствий, может заниматься только квалифицированный специалист кардиолог.
Как проводится ультразвуковое исследование
Особая подготовка к УЗИ сердца не требуется. Все, что необходимо от пациента для получения максимально объективных результатов: успокоится и ровно дышать. Непосредственно перед обследованием не стоит физически перенапрягаться, пить кофеин содержащие напитки, принимать лекарственные препараты (успокоительные и т.д.).
Подробно узнать, как делают УЗИ сердца можно в интернете. На сайтах многих медицинских центров, наряду с описанием самой процедуры, ценой на УЗИ сердца, представлены наглядные материалы в виде фотографий и видео УЗИ сердца.
Перед обследованием сердца пациент раздевается до пояса и ложится на кушетку. Все украшения с обнаженной зоны (цепочки и т.п.) необходимо снять. Процедура неинвазивная. Вначале обследуемый ложится на спину, затем – на правый бок. Область грудной клетки обрабатывают гелем. После, перемещая датчик по поверхности кожи в области проекции органа, исследуют сердце. Вся процедура занимает не более 20 минут. На мониторе отображается сердце и прилегающие структуры, что становится возможным благодаря свойству ультразвука. Он отражается от ткани, и, в зависимости от их плотности, дает соответствующую картинку.
УЗИ сердца позволяет диагностировать патологии, которые еще не начали проявляться симптоматически.
Комментарии
© NASHE-SERDCE.RU при копировании материалов сайта, обязательно указать прямую ссылку на источник.
Перед применением информации, обязательно проконсультируйтесь с лечащим врачом!
Источник: http://nashe-serdce.ru/drugie/uzi-serdtsa
Расшифровка УЗИ сканирования сердца
Вне зависимости от болезни сердца, выделяют два основных метода инструментальной диагностики, которые достаточно информативны и доступны населению. ЭКГ позволяет оценить наличие патологий в проведении импульса и создать общее представление о состоянии органа. С помощью УЗИ сердца можно оценить его строение, размеры составных частей (стенок, клапанов, перегородок), отследить перемещение крови по отделам и обнаружить любые объемные образования (опухоли, абсцессы, фибринозные наложения и так далее).
Качество УЗИ зависит не только от техники проведения, но и от расшифровки результатов. При ошибочной интерпретации показателей, возможна постановка неправильного диагноза и выбор неадекватной тактики лечения. Несмотря на то, что при знании норм любой человек сможет определить наличие отклонений, только специалист может предположить определенное заболевание, основываясь на этих данных. Поэтому важно, чтобы расшифровку по результатам диагностики производил только квалифицированный врач.
Нормальные результаты УЗИ
Функция сердца существенно зависит от возраста пациента, поэтому нормы показателей отличаются у взрослой группы населения и детей. Нормальный объем сердца и крупных сосудов у ребенка значительно меньше, при большей скорости кровотока. К 18 годам, при отсутствии поражений этих органов, происходит их постепенное увеличение со снижением средней скорости.Норма УЗИ у взрослых
С помощью УЗИ оценивают строение и размеры всех основных элементов сердца: 2-х предсердий и 2-х желудочков (правых и левых), их стенок и межжелудочковую перегородку. Необходимо отметить, что некоторые образования изменяются, в зависимости от того сокращается (систола) или расслабляется (диастола) сердце. Это левый желудочек и межжелудочковая перегородка.
В соответствии с данными профессора С.И. Пиманова, следует считать нормальными следующие показатели при расшифровке:
- Размер полости ЛП (левого предсердия) – от 8-ми до 40 мм;
- Размер полости ПЖ (правого желудочка) — от 9-ти до 30-ти мм;
- Размер полости ЛЖ (левого желудочка) – до 41 мм (систолический), до 57 мм (диастолический);
- Толщина стенки (задней) ЛЖ —мм (систолический), 7-12 (диастолический);
- Толщина МЖ (межжелудочковой перегородки)мм (систолический), 7-12 мм (диастолический);
- Размеры аорты (восходящего отдела) – до 40 мм;
- Размеры легочной артерии (начального отдела) – от 18-ти до 28 мм.
Обычное УЗИ, как правило, дополняется доплерометрией – это метод определения скорости перемещения крови по отделам сердца. С помощью него, делают вывод о состоянии клапанного аппарата и способности сердца к сокращению.
Скорость кровотока определяется в проекции какого-либо клапана и в конечных отделах сердца (выход левого желудочка в аорту):
- Трансмитральный ток (через двустворчатый клапан) — 0,6-1,3 метров/сек;
- Транскуспидальный ток (через трехстворчатый клапан) — 0,3-0,7 метров/сек;
- Транспульмональный ток (через легочный клапан) — 0,6-0,9 метров/сек;
- Ток в конечных отделах сердца (через аортальный клапан) — 0,7-1,1 метров/сек.
Как правило, вышеперечисленных показателей достаточно для постановки диагноза. Дополнительно возможно оценить объем выброса крови левого желудочка (норма 3,5-5,5 л/минуту), высчитать сердечный индекс (норма 2,6-4,2 л/минуту*м 2 ) и другие характеристики работы сердца.
Для оценки динамики болезней, УЗИ обязательно проводят несколько раз. Интервал зависит от времени терапии и состояния пациента. Количество ультразвуковых обследований не ограничено для больного, так как метод не имеет противопоказаний и негативного влияния на организм.
Норма УЗИ у детей
Расшифровка проведенной ультразвуковой диагностики у детей имеет особенности. Нормальный показатель определяется в соответствии с площадью тела ребенка. Чтобы ее определить, достаточно воспользоваться готовыми формулами подсчета (необходимые параметры – рост в см и вес в кг).Определив нужные границы нормы УЗИ, можно сделать заключение о наличии/отсутствии патологий при расшифровке данных:
Помимо показателей УЗИ, отражающих структуру сердца, детям также показано проведение доплерометрии. Средняя скорость движения крови их несколько выше, чем во взрослом организме, что необходимо учитывать при расшифровке:
- Трансмитральный ток — 0,8-1,3 метров/сек;
- Транскуспидальный ток — 0,5-0,8 метров/сек;
- Транспульмональный ток — 0,7-1,1 метров/сек;
- Ток в конечных отделах сердца — 0,7-1,2 метров/сек.
Оценка этих показателей не зависит от площади тела и является универсальной при возрасте до 18 лет.
Очевидно, что без проведения УЗИ и его расшифровки нельзя считать полноценной диагностику патологий сердца. Небольшая стоимость исследования, высокая скорость выполнения (10-15 минут), наличие ультразвуковых аппаратов на периферии позволяет каждому больному пройти через это исследование. Оно позволяет оценить не только строение всех элементов сердца, но и его сократительную способность. Сочетание информативности и доступности делает этот метод ведущим в первичной диагностики сердечно-сосудистых болезней.
Похожие статьи
© uzigid // Копирование материалов разрешено только с указанием активной ссылки на первоисточник Карта сайта
Источник: http://uzigid.ru/organy-i-tkani/rasshifrovka-uzi-skanirovaniya-serdca.html
УЗИ сердца: расшифровка, норма
Если Вы уже проходили ультразвуковое исследование почек или, например, органов брюшной полости, то Вы помните, что для примерной расшифровки их результатов чаще всего не приходится обращаться к доктору – основную информацию можно узнать и до посещения врача, при самостоятельном прочтении заключения. Результаты УЗИ сердца не так просты для понимания, поэтому разгадать их бывает непросто, особенно если разбирать каждый показатель по циферке.
Можно, конечно, просто посмотреть на последние строки бланка, где написано общее резюме по исследованию, но это тоже не всегда проясняет ситуацию. Чтобы Вы лучше смогли разобраться в полученных результатах, приведем основные нормы УЗИ сердца и возможные патологические изменения, которые можно установить этим методом.
Нормы в УЗИ для камер сердца
Для начала приведем несколько цифр, которые обязательно встречаются в каждом заключении доплер-эхокардиографии. Они отражают различные параметры строения и функции отдельных камер сердца. Если Вы – педант, и ответственно подходите к расшифровке своих данных, уделите этому разделу максимальное внимание. Пожалуй, здесь Вы встретите наиболее подробные сведения, в сравнении с другими интернет-источниками, предназначенными для широкого круга читателей. В разных источниках данные могут несколько различаться; здесь приведены цифры по материалам пособия «Нормы в медицине» (Москва, 2001).
Масса миокарда левого желудочка: мужчины –г, женщины –г.
Индекс массы миокарда левого желудочка (в бланке часто обозначается как ИММЛЖ): мужчиныг/м2, женщиныг/м2.
Конечно-диастолический объем (КДО) левого желудочка (объем желудочка, который он имеет в состоянии покоя) : мужчины – 112±27 (65-193) мл, женщины 89±20 (59-136) мл
Конечно-диастолический размер (КДР) левого желудочка (размер желудочка в сантиметрах, который он имеет в состоянии покоя): 4,6 – 5,7 см
Конечный систолический размер (КСР) левого желудочка (размер желудочка, который он имеет во время сокращения): 3,1 – 4,3 см
Толщина стенки в диастолу (вне сокращений сердца): 1,1 см
При гипертрофии – увеличении толщины стенки желудочка, обусловленной слишком большой нагрузкой на сердце – этот показатель увеличивается. Цифры 1,2 – 1,4 см говорят о незначительной гипертрофии, 1,4-1,6 – о средней, 1,6-2,0 – о значительной, и величина более 2 см свидетельствует о гипертрофии высокой степени.
В состоянии покоя желудочки наполняются кровью, которая не полностью выбрасывается из них во время сокращений (систолы). Фракция выброса показывает, какой объем крови относительно ее общего количества выбрасывает сердце при каждом сокращении, в норме это чуть больше половины. При снижении показателя ФВ говорят о сердечной недостаточности, это значит, что орган неэффективно перекачивает кровь, и она может застаиваться.
Ударный объем (количество крови, которое выбрасывается левым желудочком за одно сокращение):мл.
Толщина стенки: 5 мл
Индекс размера 0,75-1,25 см/м2
Диастолический размер (размер в покое) 0,95-2,05 см
Параметры межжелудочковой перегородки
Толщина в состоянии покоя (диастолическая толщина): 0,75-1,1 см
Экскурсия (перемещение из стороны в сторону во время сокращений сердца): 0,5-0,95 см. Увеличение этого показателя наблюдается, например, при некоторых пороках сердца.
Для этой камеры сердца определяется лишь значение КДО – объема в состоянии покоя. Значение менее 20 мл говорит об уменьшении КДО, показатель больше 100 мл свидетельствует о его увеличении, а КДО более 300 мл бывает при очень значительном увеличении правого предсердия.
Размер: 1,85-3,3 см
Индекс размера: 1,45 – 2,9 см/м2.
Скорее всего, даже очень подробное изучение параметров сердечных камер не даст Вам особенно четких ответов на вопрос о состоянии Вашего здоровья. Вы просто сможете сравнить свои показатели с оптимальными и на этом основании сделать предварительные выводы о том, все ли у Вас в целом нормально. За более подробной информацией обращайтесь к специалисту; для более широкого ее освещения объем этой статьи слишком мал.
Нормы в УЗИ для клапанов сердца
Что касается расшифровки результатов обследования клапанов, то она должна представлять более простую задачу. Вам будет достаточно взглянуть на общее заключение об их состоянии. Основных, самых частых патологических процессов всего два: это стеноз и недостаточность клапана.
Термином «стеноз» обозначается сужение отверстия клапана, при котором выше лежащая камера сердца с трудом прокачивает через него кровь и может подвергаться гипертрофии, о которой мы говорили в предыдущем разделе.
Недостаточность – это противоположное состояние. Если створки клапана, в норме препятствующие обратному току крови, по каким-то причинам перестают выполнять свои функции, кровь, прошедшая из одной камеры сердца в другую, частично возвращается обратно, снижая эффективность работы органа.
В зависимости от тяжести нарушений, стеноз и недостаточность могут быть 1,2 или 3 степени. Чем выше степень, тем серьезнее патология.
Иногда в заключении УЗИ сердца можно встретить такое определение, как «относительная недостаточность». При данном состоянии сам клапан остается нормальным, а нарушения кровотока возникают из-за того, что патологические изменения происходят в смежных камерах сердца.
Нормы в УЗИ для перикарда
Перикард, или околосердечная сумка – это «мешок», который окружает сердце снаружи. Он срастается с органом в области отхождения сосудов, в его верхней части, а между ним и самим сердцем имеется щелевидная полость.
Наиболее частая патология перикарда – это воспалительный процесс, или перикардит. При перикардите между околосердечной сумкой и сердцем могут формироваться спайки и накапливаться жидкость. В норме еемл, 100 мл говорит о небольшом накоплении, а свыше 500 – о значительном накоплении жидкости, что может приводить к затруднению полноценной работы сердца и его сдавливанию…
Чтобы освоить специальность кардиолога, человек вначале должен в течение 6 лет учиться в университете, а затем на протяжении минимум года отдельно изучать кардиологию. Квалифицированный врач обладает всеми необходимыми знаниями, благодаря которым он сможет не только без труда расшифровать заключение к УЗИ сердца, но и поставить на его основании диагноз и назначить лечение. По этой причине расшифровку результатов такого сложного исследования, как ЭХО-кардиография, следует предоставить профильному специалисту, а не пытаться сделать это самостоятельно, долго и безуспешно «ковыряясь» в цифрах и пытаясь понять, что означают те или иные показатели. Это сэкономит Вам очень много времени и нервов, так как Вам не придется переживать по поводу своих, вероятно, неутешительных и, еще более вероятно, неправильных выводов о состоянии Вашего здоровья.
Похожие статьи
Понравилась статья — поделитесь
Просьба проверить правильность представляемой информации. Есть опечатки и ошибки. Например, толщина стенки не может измеряться в мл.
Источник: http://analizi-uzi.com/uzi-serdca-rasshifrovka-norma.html
Эхокардиография
Функциональная диагностика (ЭКГ, спирография и др.)
Общее описание
Эхокардиография (ЭхоКГ) — это метод исследования морфологических и функциональных изменений сердца и его клапанного аппарата при помощи ультразвука.
- Количественно и качественно оценить функциональное состояние ЛЖ и ПЖ.
- Оценить региональную сократимость ЛЖ (например, у больных ИБС).
- Оценить ММЛЖ и выявить ультразвуковые признаки симметричной и асимметричной гипертрофии и дилатации желудочков и предсердий.
- Оценить состояние клапанного аппарата (стеноз, недостаточность, пролапс клапана, наличие вегетаций на створках клапана и т.д.).
- Оценить уровень давления в ЛА и выявить признаки легочной гипертензии.
- Выявить морфологические изменения перикарда и наличие жидкости в полости перикарда.
- Выявить внутрисердечные образования (тромбы, опухоли, дополнительные хорды и т.д.).
- Оценить морфологические и функциональные изменения магистральных и периферических артерий и вен.
Показания к эхокардиографии:
- подозрение на наличие приобретенных или врожденных пороков сердца;
- аускультация сердечных шумов;
- лихорадочные состояния неопределенной причины;
- изменения на ЭКГ;
- перенесенный инфаркт миокарда;
- повышение артериального давления;
- регулярные спортивные тренировки;
- подозрение на наличие опухоли сердца;
- подозрение на аневризму грудного отдела аорты.
Левый желудочек
Основные причины локальных нарушений сократимости миокарда ЛЖ:
- Острый инфаркт миокарда (ИМ).
- Постинфарктный кардиосклероз.
- Преходящая болевая и безболевая ишемия миокарда, в том числе ишемия, индуцированная функциональными нагрузочными тестами.
- Постоянно действующая ишемия миокарда, еще сохранившего свою жизнеспособность (так называемый «гибернирующий миокард»).
- Дилатационная и гипертрофическая кардиомиопатии, которые нередко также сопровождаются неравномерным поражением миокарда ЛЖ.
- Локальные нарушения внутрижелудочковой проводимости (блокада, синдром WPW и др.).
- Парадоксальные движения МЖП, например при объемной перегрузке ПЖ или блокадах ножек пучка Гиса.
Правый желудочек
Наиболее частые причины нарушения систолической функции ПЖ:
- Недостаточность трехстворчатого клапана.
- Легочное сердце.
- Стеноз левого атриовентрикулярного отверстия (митральный стеноз).
- Дефекты межпредсердной перегородки.
- Врожденные пороки сердца, сопровождающиеся выраженной легочной артериальной гортензией (например, ДМЖП).
- Недостаточность клапана ЛА.
- Первичная легочная гипертензия.
- Острый ИМ правого желудочка.
- Аритмогенная дисплазия ПЖ и др.
Межжелудочковая перегородка
Увеличение нормальных показателей наблюдается, например, при некоторых пороках сердца.
Правое предсердие
Определяется лишь значение КДО — объема в состоянии покоя. Значение менее 20 мл говорит об уменьшении КДО, показатель больше 100 мл свидетельствует о его увеличении, а КДО более 300 мл бывает при очень значительном увеличении правого предсердия.
Клапаны сердца
Эхокардиографическое исследование клапанного аппарата позволяет выявить:
- сращение створок клапана;
- недостаточность того или иного клапана (в том числе признаки регургитации);
- дисфункцию клапанного аппарата, в частности папиллярный мышц, ведущую к развитию пролабирования створок;
- наличие вегетации на створках клапанов и другие признаки поражения.
Наличие в полости перикарда 100 мл жидкости говорит о небольшом накоплении, а свыше 500 — о значительном накоплении жидкости, что может приводить к сдавливанию сердца.
Нормы
Параметры левого желудочка:
- Масса миокарда левого желудочка: мужчины —г, женщины —г.
- Индекс массы миокарда левого желудочка (в бланке часто обозначается как ИММЛЖ): мужчиныг/м 2 , женщиныг/м 2 .
- Конечно-диастолический объем (КДО) левого желудочка (объем желудочка, который он имеет в состоянии покоя) : мужчины — 112±27 (65-193) мл, женщины 89±20 (59-136) мл.
- Конечно-диастолический размер (КДР) левого желудочка (размер желудочка в сантиметрах, который он имеет в состоянии покоя): 4,6-5,7 см.
- Конечный систолический размер (КСР) левого желудочка (размер желудочка, который он имеет во время сокращения): 3,1-4,3 см.
- Толщина стенки в диастолу (вне сокращений сердца): 1,1 см. При гипертрофии — увеличении толщины стенки желудочка, обусловленной слишком большой нагрузкой на сердце — этот показатель увеличивается. Цифры 1,2-1,4 см говорят о незначительной гипертрофии, 1,4-1,6 — о средней, 1,6-2,0 — о значительной, и величина более 2 см свидетельствует о гипертрофии высокой степени.
- Фракция выброса (ФВ): 55-60%. Фракция выброса показывает, какой объем крови относительно ее общего количества выбрасывает сердце при каждом сокращении, в норме это чуть больше половины. При снижении показателя ФВ говорят о сердечной недостаточности.
- Ударный объем (УО) — количество крови, которое выбрасывается левым желудочком за одно сокращение:мл.
Параметры правого желудочка:
- Толщина стенки: 5 мл.
- Индекс размера 0,75-1,25 см/м 2 .
- Диастолический размер (размер в покое) 0,95-2,05 см.
Параметры межжелудочковой перегородки:
- Толщина в состоянии покоя (диастолическая толщина): 0,75-1,1 см. Экскурсия (перемещение из стороны в сторону во время сокращений сердца): 0,5-0,95 см.
Параметры левого предсердия:
Нормы для клапанов сердца:
Нормы для перикарда:
- В полости перикарда в норме не болеемл жидкости.
Заболевания, при которых врач может назначить эхокардиографию
Системная красная волчанка
Выявляются гидроперикард, патология клапанного аппарата.
Склеродермия
ЭхоКГ проводится для выявления осложнений.
Смешанное заболевание соединительной ткани
При ЭхоКГ выявляются экссудативный перикардит, патология клапанов.
Узелковый периартериит
Выявляются дилатация камер сердца, пороки клапанного аппарата.
© ООО «Интеллектуальные медицинские системы», 2012—2018 гг.
Все права защищены. Информация сайта юридически защищена, копирование преследуется по закону.
Нажимая кнопку «Отправить», Вы подтверждаете свое совершеннолетие и согласие на получение новостей в области медицины и здоровья. Отправить
Источник: http://online-diagnos.ru/analiz/ehokardiografiya
УЗИ сердца у взрослых и детей: расшифровка
- Как расшифровать детское УЗИ?
- УЗИ (эхокардиография) сердца: расшифровка обследования сердечных камер взрослых людей
- Как расшифровать исследования УЗИ (эхоКГ) клапанов сердца взрослого человека
- Расшифровка УЗИ перикарда у взрослых
УЗИ сердца и его расшифровка — это диагностический метод, который применяется для исследования состояния сердца. Другое название данной процедуры — эхокардиография. С помощью специальной аппаратуры можно определить, какие присутствуют морфологические, функциональные или патологические изменения в сердце, а также оценить, присутствуют ли патологические изменения в клапанах, визуально осмотреть их, определить сердечные габариты, объем любой полости, присутствуют ли рубцы. Ультразвуковое обследование сердца и расшифровка результатов помогают выявлять сердечно-сосудистые заболевания.
В протоколе исследования сердца присутствуют сокращения, которые понятны только докторам. Человек, не имеющий медицинское образование, вряд ли сможет расшифровать протокол ультразвукового обследования сердца. Но, отталкиваясь от нормативов, можно вполне сделать самостоятельный вывод.
Как расшифровать детское УЗИ?
У новорожденных деток до 3,5 кг показатель конечно-диастолического (КДР) размера левого желудочка (ЛЖ) равен: дев. от 1,6 см до 2,1 см; мальч. от 1,7 см до 2,2 см. Коэффициент конечно-систолического размера (КСР) ЛЖ — от 1,1 см до 1,5 см. В норме левое предсердие должно быть диаметром: (дев. и мальч. соответственно) от 1,1 см до 1,6 см/от 1,2 см до 1,7 см. Правый желудочек не должен превышать у дев. 1,3 см, у мальч.1,4 см. Норма толщины стенки задней левого желудочка (ТЗСЛЖ) от 0,2 см до 0,4 см (девочки); от 0,3 см до 0,4 см (мальчики). Толщина перегородки между желудочками (МЖП) у мальчиков не превышает 0,6 см, у девочек — 0,5 см. Коэффициент свободной стенки правого желудочка: (мальч./дев.) не более 0,3 см, но не меньше 0,2 см. Фракции выброса (ФВ) — не более 75% для обоих полов. Для скорости кровотока в клапане легочной артерии нормальным считается показатель 1,42-1,6 м/с.
Дети с весом до 4,5 кг имеют такие критерии. КДР ЛЖ: у мальч. до 2,5 см, у девоч. до 2,4 см. КСР ЛЖ: до 1,7 см. Диаметры ЛП могут варьироваться от 1,2 см до 1,7 см (дев.); от 1,3 см до 1,8 см (мальч.). Диаметры ЛЖ: от 0,6 см до 1,4 см (мальч.); от 0,5 см до 1,3 см (дев.). ТЗСЛЖ: 0,5 см. Толщина МЖП: от 0,3 см до 0,6 см. Толщина стенки ПЖ: до 0,3 см. Скорость кровотока возле клапана легочной артерии: 1,3 м/сек.
Подростки имеют уже практически такие же данные, как у взрослых людей.
УЗИ (эхокардиография) сердца: расшифровка обследования сердечных камер взрослых людей
Первоначально после проведения ультразвукового обследования (эхокардиографии) расшифровываются параметры камер.
Левый желудочек должен иметь вес мышечной ткани (миокард): у мужского пола — от 135 г до 182 г, у женского — от 95 до 141 г. Если данные завышены, возможно, у человека присутствует гипертрофия миокарда. Коэффициент индекса массы сердечной мышцы: мужчины от 71 до 94 г/м 2 , женщины от 71 до 89 г/м 2 . В норме желудочек в спокойном состоянии имеет показатель объема у мужчин от 65 до 193 мл, у женщин — от 59 до 136 мл. Размеры его в состоянии покоя и в момент сокращений соответственно: от 4,6 см до 5,7 см/ от 3,1 см до 4,3 см. В спокойном состоянии сердце имеет толщину стенки 1,1 см. Завышенные данные, которые определены эхокардиографией, могут также свидетельствовать о гипертрофии. Отношение ударного объема к конечно-диастолическому объему (в медицине называется фракцией выброса) — от 55 до 60%. В случае, если показатель занижен, это может свидетельствовать о том, что у человека присутствует сердечная недостаточность. Коэффициент ударного объема (УО) — от 60 до 100 мл. Межжелудочковая перегородка должна иметь толщину не более 1,5 см, но не менее 1 см (в систолу), не более 1,1 см и не менее 0,6 см (в диастолу). Значительные отклонения от нормы могут означать, что присутствует такое заболевание, как гипертрофическая кардиомиопатия. Для просвета аорты нормальные критерии — от 1,8 см до 3,5 см
В норме правый желудочек должен иметь толщину стенки в состоянии покоя 0,5 см, индекс размера от 75 до 125 г/м 2 . В спокойном состоянии он имеет размер от 0,95 см до 2,05 см.
Основным параметром правого предсердия является КДО — конечный диастолический объем в состоянии покоя, норма его — от 20 до 100 мл.
Если присутствуют отклонения в показателях, выявленные ультразвуковым исследованием, возможно, у человека развивается гипертрофия, дисплазия, гипоплазия правого желудочка.
Размер левого предсердия в норме должен быть не менее 1,85 см, но не более 3,3 см. Индекс размера левого предсердия у здоровых людей — от 145 г/м 2 до 290 г/м 2 .
Если при ультразвуковом исследовании были обнаружены показатели размеров выше или ниже нормы, то это может означать наличие у человека недостаточности левого предсердно-желудочкового клапана (митральная недостаточность) или патологический дефект межпредсердной перегородки.
Эти показатели являются стандартными характеристиками сердечных камер у здоровых людей, но сказать о том, однозначно ли присутствуют отклонения или заболевания, сможет только узкий специалист.
Проводит расшифровку результата ультразвукового исследования не врач, который занимался непосредственным обследованием, а лечащий кардиолог.
Как расшифровать исследования УЗИ (эхоКГ) клапанов сердца взрослого человека
Для расшифровки УЗИ сердечных клапанов нужно просто изучить заключение (протокол) исследования. Основными заболеваниями, которые возникают чаще всего в сердечных клапанах, являются стенозы, врожденные и приобретенные сердечные пороки.
При стенозе аортальное отверстие будет сужено (норма — 2,5-3,5 см 2 ), увеличена толщина стенок левого желудочка. На створках аортального клапана будут видны отложения кальция. Если присутствует недостаточность клапанов, будет нарушаться кровоток. Определить направление кровообращения можно с помощью доплера.
Расшифровка УЗИ перикарда у взрослых
Перикард — наружная сердечная оболочка, окружающая сердце с внешней стороны. Самые частые проблемы, которые определяются с помощью ультразвукового исследования, это воспалительные заболевания перикарда (перикардит). При этом не исключается образование дополнительных спаек и накопление жидкости. Норма варьируется от 10 до 30 мл. Если в протоколе УЗИ присутствует показатель свыше 500 мл, это уже накопление жидкости. Толщина аорты (норма) — от 2,0 см до 4,2 см.
Протокол ультразвукового исследования содержит аббревиатуры, которые расшифровываются следующим образом:
- (ММЛЖ) — m миокарда левого желудочка:
- (ИММЛЖ) — показатель индекса m миокарда ЛЖ: от 71 до 93 г/м 2 ;
- (КДО) — коэфф. конечного диастолического V левого желудочка: от 113 до 28 (66-194) мл;
- (КДР) — коэфф. конечных диастолических размеров: от 46 мм до 57 мм;
- (КСР) — коэфф. конечных систолических размеров: от 31 мм до 43 мм;
- (ДО) — определяет длинную ось;
- (КО) — определяет короткую ось;
- (АО) — аортальный коэффициент: до 21 мм до 41 мм;
- (АК) — габариты аортального клапана: от 15 мм до 26 мм;
- (ЛП) — габариты левого предсердия: от 19 мм до 40 мм;
- (ПР) — габариты правого предсердия: от 27 мм до 45 мм;
- (ТММЖПд) — определяет толщину миокарда межжелудочковой перегородки диастологический: от 4 мм до 7 мм;
- (ТММЖПс) — определяет толщину миокарда межжелудочковой перегородки систологический: от 3 мм до 6 мм;
- (ФВ) — определяет фракцию выброса: 56-61%;
- (МК) — показатель митрального клапана;
- (ДМ) — показатель движения миокарда;
- (ЛА) — коэфф. легочной артерии: 7,6 мм;
- (УО) — коэфф. ударного Vмл;
- (ДР) — показатель диастолического размера: от 9,5 мм до 26 мм.
Ультразвуковое исследование нужно проходить в том случае, если у человека ощущается тяжесть и жжение, болевые ощущения в груди с левой стороны, регулярно повышается артериальное давление, нарушается частота сердечных ритмов, присутствует одышка, немеют руки и ноги. Все эти симптомы могут свидетельствовать о множественных заболеваниях сердечно-сосудистой системы, в том числе о сердечной недостаточности. Чтобы пройти ультразвуковое обследование, не обязательно иметь направление от врача.
очень познавательная статья! спасибо автору)
- Аритмия
- Болезни сердца
- Брадикардия
- ВСД
- Гипертензия
- Гипертоническая болезнь
- Давление и пульс
- Диагностика
- Другое
- Инфаркт
- Ишемическая болезнь
- Народная медицина
- Порок сердца
- Профилактика
- Сердечная недостаточность
- Стенокардия
- Тахикардия
Показания и противопоказания к прижиганию сердца
Как проявляется неполная блокада правой ножки пучка Гиса?
Симптомы и лечение хронической сердечной недостаточности
Возможные последствия аритмии сердца
осталось несколько упаковок Плавикс 75 мг N84 из Европы. Ори.
Я для поддержания сердечной мышцы пью кардиоактив. Врач реко.
Спасибо за интересную статью. У моей мамы тоже начались проб.
У моего ребенка врожденная портальная гипертензия (в год с л.
© Copyright 2014–2018 1poserdcu.ru
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом!
Источник: http://1poserdcu.ru/diagnostika/uzi-serdca-rasshifrovka.html
Фракция выброса сердца
Предложив использовать метод УЗИ для визуализации органов человека в 1950-х годах, Инге Элдер не ошибся. Сегодня этот метод играет важную и иногда ключевую роль в диагностике заболеваний сердца. Поговорим о расшифровке его показателей.
1 Важный метод диагностики
Исследование сердца ультразвуком
Эхокардиографическое исследование сердечно-сосудистой системы является очень важным и к тому же достаточно доступным методом диагностики. В ряде случае метод является «золотым стандартом», позволяя верифицировать тот или иной диагноз. Кроме того, метод позволяет выявить скрытую сердечную недостаточность, не проявляющую себя при интенсивных физических нагрузках. Данные об эхокардиографии (нормальных показателях) могут несколько разниться в зависимости от источника. Мы приводим нормы, предложенные Американской ассоциацией эхокардиографии и Европейской ассоциацией кардиоваскулярной визуализации от 2015 года.
2 Фракция выброса
Здоровая фракция выброса крови и патологическая (менее 45%)
Фракция выброса (ФВ) имеет важное диагностическое значение, так позволяет оценивать систолическую функцию ЛЖ и правого желудочков. Фракция выброса — это процентное соотношение объема крови, которое изгоняется в сосуды из правого и левого желудочка в фазу систолы. Если, к примеру, из 100 мл крови в сосуды поступило 65 мл крови, в процентном соотношении это составит 65%.
Левый желудочек. Норма фракции выброса левого желудочка у мужчин — ≥ 52%, для женщин — ≥ 54%. Кроме фракции выброса ЛЖ, определяется также показатель фракции укорочения ЛЖ, который отображает состояние его насосной (сократительной функции). Норма для фракции укорочения (ФУ) левого желудочка — ≥ 25%.
Низкая фракция выброса левого желудочка может наблюдаться при ревматической болезни сердца, дилатационной кардиомиопатии, миокардите, инфаркте миокарда и других состояниях, приводящих к развитию сердечной недостаточности (слабости сердечной мышцы). Уменьшение ФУ левого желудочка является признаком сердечной недостаточности ЛЖ. ФУ левого желудочка снижается при заболеваниях сердца, которые приводят к сердечной недостаточности — инфаркт миокарда, пороки сердца, миокардит и т.д.
Правый желудочек. Норма фракции выброса для правого желудочка (ПЖ)- ≥ 45%.
3 Размеры камер сердца
Размеры камер сердца — параметр, который определяется для того, чтобы исключить или подтвердить перегрузку предсердий или желудочков.
Левое предсердие. Норма диаметра левого предсердия (ЛП) в мм для мужчин — ≤ 40, для женщин ≤ 38. Увеличение диаметра левого предсердия может свидетельствовать о сердечной недостаточности у пациента. Кроме диаметра ЛП, измеряется также его объем. Норма объема ЛП для мужчин в мм3 составляет ≤ 58, для женщин ≤ 52. Размеры ЛП возрастает при кардиомиопатиях, пороках митрального клапана, аритмиях (нарушениях ритма сердца), врожденных пороках сердца.
Правое предсердие. Для правого предсердия (ПП), как и для левого предсердия, методом ЭхоКГ определяются размеры (диаметр и объем). В норме диаметр ПП составляет ≤ 44 мм. Объем правого предсердия делится на площадь поверхности тела (ППТ). Для мужчин нормальным считается соотношение объем ПП/ППТ ≤ 39 мл/м2, для женщин — ≤33 мл/м2. Размеры правого предсердия могут увеличиваться при недостаточности правых отделов сердца. Легочная гипертензия, тромбоэмболия легочной артерии, хроническая обструктивная болезнь легких и другие заболевания могут стать причиной развития недостаточности правого предсердия.
ЭХО Кардиография (УЗИ сердца)
Левый желудочек. Для желудочков введены свои параметры, касающиеся их размеров. Так как практикующему врачу представляет интерес функциональное состояние желудочков в систолу и диастолу, существуют соответствующие показатели. Основные показатели размеров для ЛЖ:
- Диастолический размер в мм (мужчины) — ≤ 58, женщины — ≤ 52;
- Диастолический размер/ППТ (мужчины) — ≤ 30 мм/ м2, женщины — ≤ 31 мм/ м2;
- Конечный диастолический объем (мужчины) — ≤ 150 мл, женщины — ≤ 106 мл;
- Конечный диастолический объем/ППТ (мужчины) — ≤ 74 мл/м2, женщины — ≤61 мл/м2;
- Систолический размер в мм (мужчины) — ≤ 40, женщины — ≤ 35;
- Конечный систолический объем (мужчины) — ≤ 61мл, женщины — ≤ 42 мл;
- Конечный систолический объем/ППТ (мужчины) — ≤ 31 мл/м2, женщины — ≤ 24 мл/м2;
Показатели диастолического и систолического объема и размера могут увеличиваться при заболеваниях миокарда, сердечной недостаточности, а также при врожденных и приобретенных пороках сердца.
Показатели массы миокарда
Масса миокарда ЛЖ может увеличиваться при утолщении его стенок (гипертрофии). Причиной гипертрофии могут быть различные заболевания сердечно-сосудистой системы: артериальная гипертензия, пороки митрального, аортального клапана, гипертрофической кардиомиопатии.
Правый желудочек. Диаметр базальный — ≤ 41 мм;
Конечный диастолический объем (КДО) ПЖ/ППТ (мужчины) ≤ 87 мл/м2, женщины ≤ 74 мл/м2;
Конечный систолический объем (КСО) ПЖ/ППТ (мужчины) — ≤ 44 мл/м2, женщины — 36 мл/м2;
Толщина стенки ПЖ — ≤ 5 мм.
Межжелудочковая перегородка. Толщина МЖП у мужчин в мм — ≤ 10, у женщин — ≤ 9;
4 Клапаны
Для оценки состояния клапанов в эхокардиографии используются такие параметры как площадь клапана и средний градиент давления.
5 Сосуды
Кровеносные сосуды сердца
Легочная артерия. Диаметр легочной артерии (ЛА) — ≤ 21 мм, время ускорения ЛА — ≥110 мс. Уменьшение просвета сосуда свидетельствует о стенозе или патологическом сужении легочной артерии. Систолическое давление ≤ 30 мм рт.ст., среднее давление — ≤мм рт.ст.; Повышение давления в легочной артерии, превышающие допустимые пределы, свидетельствует о наличии легочной гипертензии.
Нижняя полая вена. Диаметр нижней полой вены (НПВ) — ≤ 21 мм; Увеличение нижней полой вены в диаметре может наблюдаться при значительном увеличении объема правого предсердия (ПП) и ослабления его сократительной функции. Такое состояние может встречаться при сужении правого атриовентрикулярного отверстия и при недостаточности трехстворчатого клапана (ТК).
В других источниках можно найти более подробную информацию об остальных клапанах, крупных сосудах, а также расчетах показателей. Приводим некоторые из них, которых недоставало выше:
- Фракция выброса по Симпсону — норма ≥ 45%, по Тейхольцу — ≥ 55%. Метод Симпсона применяется чаще, так как обладает большей точностью. Согласно этому методу вся полость ЛЖ разделяется условно на определенное количество тонких дисков. Оператор ЭхоКГ в конце систолы и диастолы производит измерения. Метод Тейхольца по определению фракции выброса проще, однако при наличии в ЛЖ асинергичных зон полученные данные о фракции выброса являются неточными.
- Понятие нормокинеза, гиперкинеза и гипокинеза. Такие показатели оценивается по амплитуде межжелудочковой перегородки и задней стенки ЛЖ. В норме колебания межжелудочковой перегородки (МЖП) находятся в переделах 0,5-0,8 см, для задней стенки ЛЖ — 0,9 — 1,4 см. Если амплитуда движений составляет меньше указанных цифр, говорят о гипокинезе. При отсутствии движений — акинез. Существует понятие и дискинезии — движение стенок с отрицательным знаком. При гиперкинезе показатели превышают нормальные значения. Может также иметь место асинхронное движение стенок ЛЖ, что часто встречается при нарушении внутрижелудочковой проводимости, мерцательной аритмии (МА), искусственном водителе ритма.
Похожие Статьи
Биение сердца: показатели работы и норма по возрастам
Преобладание потенциала левого желудочка: норма или патология?
Публикация материалов сайта на вашей странице возможна только при указании полной активной ссылки на источник
Источник: http://zabserdce.ru/diagnostika/frakciya-vybrosa-serdca.html
Индекс массы миокарда левого желудочка норма
Общее описание
Эхокардиография (ЭхоКГ) — это метод исследования морфологических и функциональных изменений сердца и его клапанного аппарата при помощи ультразвука.
Эхокардиографический метод исследования позволяет:
- Количественно и качественно оценить функциональное состояние ЛЖ и ПЖ.
- Оценить региональную сократимость ЛЖ (например, у больных ИБС).
- Оценить ММЛЖ и выявить ультразвуковые признаки симметричной и асимметричной гипертрофии и дилатации желудочков и предсердий.
- Оценить состояние клапанного аппарата (стеноз, недостаточность, пролапс клапана, наличие вегетаций на створках клапана и т.д.).
- Оценить уровень давления в ЛА и выявить признаки легочной гипертензии.
- Выявить морфологические изменения перикарда и наличие жидкости в полости перикарда.
- Выявить внутрисердечные образования (тромбы, опухоли, дополнительные хорды и т.д.).
- Оценить морфологические и функциональные изменения магистральных и периферических артерий и вен.
Показания к эхокардиографии:
- подозрение на наличие приобретенных или врожденных пороков сердца;
- аускультация сердечных шумов;
- лихорадочные состояния неопределенной причины;
- изменения на ЭКГ;
- перенесенный инфаркт миокарда;
- повышение артериального давления;
- регулярные спортивные тренировки;
- подозрение на наличие опухоли сердца;
- подозрение на аневризму грудного отдела аорты.
Левый желудочек
Основные причины локальных нарушений сократимости миокарда ЛЖ:
- Острый инфаркт миокарда (ИМ).
- Постинфарктный кардиосклероз.
- Преходящая болевая и безболевая ишемия миокарда, в том числе ишемия, индуцированная функциональными нагрузочными тестами.
- Постоянно действующая ишемия миокарда, еще сохранившего свою жизнеспособность (так называемый «гибернирующий миокард»).
- Дилатационная и гипертрофическая кардиомиопатии, которые нередко также сопровождаются неравномерным поражением миокарда ЛЖ.
- Локальные нарушения внутрижелудочковой проводимости (блокада, синдром WPW и др.).
- Парадоксальные движения МЖП, например при объемной перегрузке ПЖ или блокадах ножек пучка Гиса.
Правый желудочек
Наиболее частые причины нарушения систолической функции ПЖ:
- Недостаточность трехстворчатого клапана.
- Легочное сердце.
- Стеноз левого атриовентрикулярного отверстия (митральный стеноз).
- Дефекты межпредсердной перегородки.
- Врожденные пороки сердца, сопровождающиеся выраженной легочной артериальной гортензией (например, ДМЖП).
- Недостаточность клапана ЛА.
- Первичная легочная гипертензия.
- Острый ИМ правого желудочка.
- Аритмогенная дисплазия ПЖ и др.
Межжелудочковая перегородка
Увеличение нормальных показателей наблюдается, например, при некоторых пороках сердца.
Правое предсердие
Определяется лишь значение КДО — объема в состоянии покоя. Значение менее 20 мл говорит об уменьшении КДО, показатель больше 100 мл свидетельствует о его увеличении, а КДО более 300 мл бывает при очень значительном увеличении правого предсердия.
Клапаны сердца
Эхокардиографическое исследование клапанного аппарата позволяет выявить:
- сращение створок клапана;
- недостаточность того или иного клапана (в том числе признаки регургитации);
- дисфункцию клапанного аппарата, в частности папиллярный мышц, ведущую к развитию пролабирования створок;
- наличие вегетации на створках клапанов и другие признаки поражения.
Наличие в полости перикарда 100 мл жидкости говорит о небольшом накоплении, а свыше 500 — о значительном накоплении жидкости, что может приводить к сдавливанию сердца.
Нормы
Параметры левого желудочка:
- Масса миокарда левого желудочка: мужчины —г, женщины —г.
- Индекс массы миокарда левого желудочка (в бланке часто обозначается как ИММЛЖ): мужчиныг/м 2 , женщиныг/м 2 .
- Конечно-диастолический объем (КДО) левого желудочка (объем желудочка, который он имеет в состоянии покоя) : мужчины — 112±27 (65-193) мл, женщины 89±20 (59-136) мл.
- Конечно-диастолический размер (КДР) левого желудочка (размер желудочка в сантиметрах, который он имеет в состоянии покоя): 4,6-5,7 см.
- Конечный систолический размер (КСР) левого желудочка (размер желудочка, который он имеет во время сокращения): 3,1-4,3 см.
- Толщина стенки в диастолу (вне сокращений сердца): 1,1 см. При гипертрофии — увеличении толщины стенки желудочка, обусловленной слишком большой нагрузкой на сердце — этот показатель увеличивается. Цифры 1,2-1,4 см говорят о незначительной гипертрофии, 1,4-1,6 — о средней, 1,6-2,0 — о значительной, и величина более 2 см свидетельствует о гипертрофии высокой степени.
- Фракция выброса (ФВ): 55-60%. Фракция выброса показывает, какой объем крови относительно ее общего количества выбрасывает сердце при каждом сокращении, в норме это чуть больше половины. При снижении показателя ФВ говорят о сердечной недостаточности.
- Ударный объем (УО) — количество крови, которое выбрасывается левым желудочком за одно сокращение:мл.
Параметры правого желудочка:
- Толщина стенки: 5 мл.
- Индекс размера 0,75-1,25 см/м 2 .
- Диастолический размер (размер в покое) 0,95-2,05 см.
Параметры межжелудочковой перегородки:
- Толщина в состоянии покоя (диастолическая толщина): 0,75-1,1 см. Экскурсия (перемещение из стороны в сторону во время сокращений сердца): 0,5-0,95 см.
Параметры левого предсердия:
Нормы для клапанов сердца:
Нормы для перикарда:
- В полости перикарда в норме не болеемл жидкости.
Формула
Масса миокарда левого желудочка (расчет) определяется по такой формуле:
- МЖП – величина (в см), равная толщине межжелудочковой перегородки в диастолу;
- КДР – величина, равная конечно-диастолическому размеру левого желудочка;
- ЗСЛЖ – величина (в см), равная толщине задней стенки левого желудочка в диастолу.
MI – индекс массы миокарда определяется по формуле:
MI=M/h3,7 или MI=M/S, где
- M – масса миокарда левого желудочка (в г);
- H – рост (в м);
- S – площадь поверхности тела (в м2).
Причины
К причинам, приводящим к гипертрофии левого желудочка относят:
- артериальную гипертензию;
- различные пороки сердца;
- кардиомиопатию и кардиомегалию.
Масса миокарда левого желудочка у 90% больных артериальной гипертензией превышает норму. Часто гипертрофия развивается при недостаточности митрального клапана или при аортальных пороках.
Причины, по которым масса миокарда может превышать норму, делятся на:
Ученые выяснили, что гипертрофии сердца может способствовать наличие или отсутствие нескольких фрагментов в ДНК человека. Из биохимических факторов, приводящих к гипертрофии миокарда можно выделить переизбыток норадреналина и ангиотензина. К демографическим факторам развития гипертрофии сердца относятся раса, возраст, пол, физическая активность, склонность к ожирению и алкоголизму, чувствительность организма к соли. Например, у мужчин масса миокарда выше нормы чаще, чем у женщин. Кроме того, количество людей, имеющих гипертрофированное сердце, увеличивается с возрастом.
Стадии и симптомы
В процессе увеличения массы миокарда выделяют три стадии:
- период компенсации;
- период субкомпенсации;
- период декомпенсации.
Симптомы гипертрофии левого желудочка начинают ощутимо проявляться только на стадии декомпенсации. При декомпенсации больного беспокоят одышка, быстрая утомляемость, сердцебиение, сонливость и другие симптомы сердечной недостаточности. К специфическим признакам гипертрофии миокарда можно отнести сухой кашель и отеки лица, которые появляются среди дня или вечером.
Последствия гипертрофии миокарда левого желудочка
Повышенное артериальное давление не только ухудшает самочувствие, но и провоцирует начало патологических процессов, поражающих органы-мишени, в том числе и сердце: при артериальной гипертензии происходит гипертрофия миокарда левого желудочка. Это объясняется повышением содержания коллагена в миокарде и его фиброзе. Увеличение массы миокарда влечет за собой повышения потребности миокарда в кислороде. Что, в свою очередь, приводит к ишемии, аритмии и нарушению функции сердца.
Гипертрофия сердца (увеличенная масса миокарда левого желудочка) увеличивает риск развития сердечно-сосудистых заболеваний и может привести к преждевременной смерти.
Тем не менее, гипертрофия миокарда не является приговором: люди с гипертрофированным сердцем могут прожить десятки лет. Просто необходимо контролировать артериальное давление и регулярно проходить УЗИ сердца, чтобы отслеживать гипертрофию в динамике.
Лечение
Способ лечения гипертрофии миокарда левого желудочка зависит от причины, вызвавшей развитие этой патологии. При необходимости может быть назначено хирургическое вмешательство.
Операция на сердце при гипертрофии миокарда может быть направлена на устранение ишемии – стентирование коронарных артерий и ангиопластика. При гипертрофии миокарда из-за порока сердца при необходимости проводится протезирование клапанов или рассечение спаек.
Замедления процессов гипертрофии (если он вызван малоподвижным образом жизни) в некоторых случаях можно достичь применением умеренных физических нагрузок, таких как плавание или бег. Причиной гипертрофии миокарда левого желудочка может быть ожирение: нормализация веса при переходе к рациональному питанию позволит снизить нагрузку на сердце. Если гипертрофия вызвана повышенными нагрузками (например, при профессиональном занятии спортом), то нужно постепенно их снизить до приемлемого уровня.
Лекарственные средства, назначаемые врачами при гипертрофии левого желудочка, направлены на улучшение питания миокарда и нормализацию ритма сердца. При лечении гипертрофии миокарда следует отказаться от курения (никотин снижает поступление кислорода к сердцу) и от приема алкоголя (многие лекарственные средства, применяемые при гипертрофии миокарда, не совместимы с алкоголем).
Как устроена мышечная система сердца
Миокард — самый толстый слой сердца, расположен посредине между эндокардом (внутренний слой) и эпикардом снаружи. Особенностью сердца является способность предсердий и желудочков сокращаться самостоятельно, независимо друг от друга, даже «работать» в автономном режиме.
Сократительная способность обеспечивается особыми волокнами (миофибриллами). Они сочетают в себе признаки скелетной и гладкой мышечной ткани. Поэтому:
- распределяют нагрузку равномерно по всем отделам;
- имеют поперечнополосатую исчерченность;
- обеспечивают безостановочную работу сердца всю жизнь человека;
- сокращаются независимо от влияния сознания.
В каждой клетке есть вытянутое ядро с большим количеством хромосом. Благодаря этому миоциты более «живучи» по сравнению с клетками других тканей и способны выдержать значительные нагрузки.
Предсердия и желудочки имеют разную плотность миокарда:
- В предсердиях он состоит из двух слоев (поверхностного и глубокого), которые отличаются направлением волокон, кнаружи расположены поперечные или циркулярные миофибриллы, а внутри — продольные.
- Желудочки обеспечены дополнительным третьим слоем, лежащим между первыми двумя, с горизонтальным направлением волокон. Подобный механизм укрепляет и поддерживает силу сокращения.
На что указывает масса миокарда
Общая масса сердца у взрослого человека — около 300 г. Развитие способов ультразвуковой диагностики позволило высчитать из этого веса часть, относящуюся к миокарду. Усредненный показатель массы миокарда для мужчин — 135 г, у женщин — 141 г. Точную массу определяют по формуле. Она зависит от:
- размера левого желудочка в фазу диастолы;
- толщины межжелудочковой перегородки и задней стенки.
Еще более специфичен для диагностики такой показатель, как индекс массы миокарда. Для левого желудочка нормой мужчин является 71 г/м2, женщин — 62. Эта величина рассчитывается автоматически компьютером при внесении данных о росте человека, площади поверхности тела.
Механизм сокращения сердца
Благодаря развитию электронной микроскопии установлено внутреннее строение миокарда, структура миоцита, обеспечивающая свойство сократимости. Выявлены тонкие и толстые белковые цепочки, получившие название «актин» и «миозин». Когда актиновые волокна скользят по миозиновым, происходит сокращение мышцы (фаза систолы).
Биохимический механизм сокращения заключается в образовании общего вещества «актомиозина». При этом важную роль играет калий. Выходя из клетки, он способствует соединению актина и миозина и поглощению ими энергии.
Энергетический баланс в миоцитах поддерживается за счет пополнения в фазу расслабления (диастолы). В этом процессе участвуют биохимические компоненты:
- кислород,
- гормоны,
- ферменты и коферменты (в их роли особенно важны витамины группы В),
- глюкоза,
- молочная и пировиноградная кислоты,
- кетоновые тела.
- аминокислоты.
Что влияет на процесс сократимости?
Любая диастолическая дисфункция нарушает выработку энергии, сердце теряет «подпитку», не отдыхает. На метаболизм миоцитов оказывают влияние:
- нервные импульсы, поступающие из головного и спинного мозга;
- недостаток или избыток «компонентов» для биохимической реакции;
- нарушение поступления нужных веществ по коронарным сосудам.
Кровоснабжение миокарда осуществляется по венечным артериям, отходящим от основания аорты. Они направляются в разные отделы желудочков и предсердий, распадаются на мелкие ветки, питающие глубокие слои. Важный приспособительный механизм — система коллатеральных (вспомогательных) сосудов. Это зарезервированные артерии, в норме находящиеся в спавшемся состоянии. Для их включения в русло кровообращения должны выйти из строя основные сосуды (спазм, тромбоз, атеросклеротическое повреждение). Именно этот резерв способен ограничить зону инфаркта, обеспечивает компенсацию питания в случае утолщения миокарда при гипертрофии.
Поддержка удовлетворительной сократимости необходима для предупреждения сердечной недостаточности.
Свойства сердечной мышцы
Кроме сократимости, миокард обладает другими исключительными свойствами, которые присущи только мышечной ткани сердца:
- Проводимость — приравнивает миоциты к нервным волокнам, поскольку они тоже способны проводить импульсы, передавая их от одних участков в другие.
- Возбудимость — за 0,4 сек. в возбуждение приходит вся мышечная структура сердца и обеспечивает полноценный выброс крови. Правильный ритм сердца зависит от возникновения возбуждения в синусовом узле, расположенном в глубине правого предсердия и дальнейшего прохождения импульса по волокнам к желудочкам.
- Автоматизм — способность самостоятельно образовывать очаг возбуждения в обход установленного направления. Этот механизм вызывает нарушение правильного ритма, поскольку другие участки берут на себя роль водителя.
Разные заболевания миокарда сопровождаются незначительными или выраженными нарушениями перечисленных функций. Они определяют клинические особенности течения и требуют специального подхода к лечению.
Рассмотрим патологические изменения в миокарде и их роль в возникновении отдельных болезней сердечной мышцы.
Виды поражения миокарда
Все повреждения миокарда делятся на:
- Некоронарогенные заболевания миокарда — характеризуются отсутствием связи причин с поражением венечных артерий. К ним относятся болезни воспалительного характера или миокардиты, дистрофические и неспецифические изменения миокарда.
- Коронарогенные — последствия нарушенной проходимости венечных сосудов (очаги ишемии, некроза, очагового или диффузного кардиосклероза, рубцовых изменений).
Особенности миокардитов
Миокардиты нередко встречаются у мужчин, женщин и в детском возрасте. Чаще всего они связаны с воспалением отдельных участков (очаговый) или всего мышечного слоя сердца (диффузный). Причинами служат инфекционные болезни (грипп, риккетсиозы, дифтерия, скарлатина, корь, тифы, сепсис, полиомиелит, туберкулез).
Проведение профилактической работы по формированию достаточной защитной реакции с помощью прививок позволило ограничить заболевание. Однако, остаются серьезные проблемы в сердце после заболеваний носоглотки, из-за развития хронического ревматического процесса. Неревматический миокардит связан с тяжелой стадией уремической комы, острого нефрита. Возможен аутоиммунный характер воспалительной реакции, протекающий как аллергия.
При гистологическом исследовании среди мышечных клеток обнаруживают:
- гранулемы типичного строения при ревматизме;
- отек со скоплением базофилов и эозинофилов;
- гибель мышечных клеток с разрастанием соединительной ткани;
- скопление жидкости между клетками (серозной, фибринозной);
- участки дистрофии.
Результатом во всех случаях является нарушенная сократимость миокарда.
Клиническая картина отличается разнообразием. Она складывается из симптомов сердечной и сосудистой недостаточности, нарушения ритма. Иногда одновременно поражаются эндокард и перикард.
Обычно чаще развивается недостаточность по правожелудочковому типу, поскольку миокард правого желудочка слабее и первым выходит из строя.
Пациенты жалуются на одышку, сердцебиение, чувство перебоев на фоне острого заболевания или после перенесенной инфекции.
Ревматическое воспаление всегда сопровождается эндокардитом, обязательно процесс распространяется на клапанный аппарат. При задержке лечения формируется порок. Для хорошей реакции на терапию типичны временные нарушения ритма и проводимости без последствий.Нарушения метаболизма миокарда
Обменные нарушения часто сопровождают миокардиты и ишемическую болезнь сердца. Выяснить, что является первичным, не представляетcя возможным, настолько связана эта патология. Из-за отсутствия веществ для производства энергии в клетках, недостатка кислорода в крови при тиреотоксикозе, анемиях, авитаминозах миофибриллы замещаются рубцовой тканью.
Сердечная мышца начинает атрофироваться, слабеть. Этот процесс характерен для старческого возраста. Особая форма сопровождается отложением в клетках пигмента липофусцина, благодаря чему при гистологии мышца сердца изменяет цвет на коричнево-красный, а процесс получил название «бурая атрофия миокарда». Одновременно дистрофические изменения находят в других органах.
Когда возникает гипертрофия миокарда?
Наиболее частой причиной гипертрофического изменения мышцы сердца является гипертоническая болезнь. Повышенное сопротивление сосудов заставляет сердце работать против высокой нагрузки.
Для развития концентрической гипертрофии характерно: объем полости левого желудочка сохранен без изменений при общем росте размеров.
Симптоматические гипертонии при болезнях почек, эндокринной патологии встречаются реже. Умеренное утолщение стенки желудочка затрудняет прорастание сосудов в глубину массы, поэтому сопровождается ишемией и состоянием кислородной недостаточности.
Кардиомиопатии — заболевания с невыясненными причинами, сочетают все возможные механизмы повреждения миокарда от нарастающей дистрофии, приводящей к увеличению полости желудочков (дилатационная форма), до выраженной гипертрофии (рестриктивная, гипертрофическая).
Особый вариант кардиомиопатии — губчатый или некомпактный миокард левого желудочка носит врожденный характер, часто связан с другими пороками сердца и сосудов. В норме некомпактный миокард составляет определенную долю в массе сердца. Он увеличивается при гипертонии, гипертрофической кардиомиопатии.
Патология выявляется только во взрослом состоянии по симптомам сердечной недостаточности, аритмии, эмболическим осложнениям. При цветовом допплеровском исследовании получают изображение в нескольких проекциях, а толщину некомпактных участков измеряют во время систолы, а не диастолы.
Поражение миокарда при ишемии
В 90% случаев в коронарных сосудах при ишемической болезни находят атеросклеротические бляшки, перекрывающие диаметр питающей артерии. Определенную роль играют метаболические изменения под влиянием нарушенной нервной регуляции — накопление катехоламинов.
При стенокардии состояние миокарда можно охарактеризовать как вынужденную «спячку» (гибернацию). Гибернирующий миокард представляет собой приспособительную реакцию на дефицит кислорода, молекул аденозинтрифосфата, ионов калия, основных поставщиков калорий. Возникает локальными участками при длительном нарушении кровообращения.
Поддерживается равновесие между снижением сократимости в соответствии с нарушенным кровоснабжением. При этом клетки-миоциты вполне жизнеспособны и могут полностью восстановиться при улучшении питания.
«Оглушенный миокард» — современный термин, характеризующий состояние мышцы сердца после восстановления коронарного кровообращения в участке сердца. Клетки еще несколько дней накапливают энергию, сократимость в этот период нарушена. Его следует отличать от фразы «ремоделирование миокарда», что означает фактические изменения в миоцитах под воздействием патологических причин.
Как изменяется миокард при тромбозе венечных артерий?
Длительный спазм или закупорка венечных артерий вызывают некроз того участка мышцы, который они снабжают кровью. Если этот процесс идет медленно, коллатеральные сосуды возьмут на себя «работу» и предотвратят некроз.
Очаг инфаркта располагается в области верхушки, передней, задней и боковой стенки левого желудочка. Редко захватывает перегородку и правый желудочек. Некроз в нижней стенке встречается при закупорке правой коронарной артерии.
Если клинические проявления и картина ЭКГ сходятся в подтверждении формы болезни, то в диагнозе можно быть уверенным и использовать комбинированное лечение. Но бывают случаи, требующие подтверждения мнения врача, прежде всего с помощью точных неоспоримых маркеров некроза миокарда. Как правило, диагностика основана на количественном определении более или менее специфичных для некротизированных тканей продуктов распада, ферментов.
Можно ли подтвердить некроз лабораторными методами?
Развитие современной биохимической диагностики инфаркта позволило выделить стандартные маркеры некроза миокарда для ранних и поздних проявлений инфаркта.
К ранним маркерам относятся:
- Миоглобин — повышается в первые 2 часа, оптимальное использование показателя для контроля за эффективностью действия фибринолитической терапии.
- Креатинфосфокиназа (КФК) — фракция из сердечной мускулатуры составляет всего 3% общей массы, поэтому если нет возможности определять только эту часть фермента, диагностического значения тест не имеет. При некрозе миокарда повышается на вторые-третьи сутки. Возможен рост показателя при почечной недостаточности, гипотиреозе, онкологических заболеваниях.
- Сердечный тип белка, связывающего жирные кислоты — кроме миокарда имеется в стенке аорты, диафрагме. Расценивается как наиболее специфичный показатель.
Поздними маркерами считаются:
- Лактатдегидрогеназа, первый изоэнзим — достигает наибольшего уровня к шестым-седьмым суткам, затем снижается. Тест признан низко специфичным.
- Аспартатаминотрансфераза — достигает максимума к 36-ому часу. Из-за низкой специфичности используется только в сочетании с другими тестами.
- Сердечные тропонины — сохраняются в крови до двух недель. Считаются наиболее специфичным показателем некроза и рекомендованы международными стандартами диагностики.
Приведенные данные по изменению миокарда подтверждаются анатомическими, гистологическими и функциональными исследованиями сердца. Их клиническое значение позволяет своевременно выявить и оценить степень разрушения миоцитов, возможность их восстановления, вести контроль эффективности лечения.
Если Вы уже проходили ультразвуковое исследование почек или, например, органов брюшной полости, то Вы помните, что для примерной расшифровки их результатов чаще всего не приходится обращаться к доктору – основную информацию можно узнать и до посещения врача, при самостоятельном прочтении заключения. Результаты УЗИ сердца не так просты для понимания, поэтому разгадать их бывает непросто, особенно если разбирать каждый показатель по циферке.
Можно, конечно, просто посмотреть на последние строки бланка, где написано общее резюме по исследованию, но это тоже не всегда проясняет ситуацию. Чтобы Вы лучше смогли разобраться в полученных результатах, приведем основные нормы УЗИ сердца и возможные патологические изменения, которые можно установить этим методом.
Нормы в УЗИ для камер сердца
Для начала приведем несколько цифр, которые обязательно встречаются в каждом заключении доплер-эхокардиографии. Они отражают различные параметры строения и функции отдельных камер сердца. Если Вы – педант, и ответственно подходите к расшифровке своих данных, уделите этому разделу максимальное внимание. Пожалуй, здесь Вы встретите наиболее подробные сведения, в сравнении с другими интернет-источниками, предназначенными для широкого круга читателей. В разных источниках данные могут несколько различаться; здесь приведены цифры по материалам пособия «Нормы в медицине» (Москва, 2001).
Масса миокарда левого желудочка: мужчины –г, женщины –г.
Индекс массы миокарда левого желудочка (в бланке часто обозначается как ИММЛЖ): мужчиныг/м2, женщиныг/м2.
Конечно-диастолический объем (КДО) левого желудочка (объем желудочка, который он имеет в состоянии покоя) : мужчины – 112±27 (65-193) мл, женщины 89±20 (59-136) мл
Конечно-диастолический размер (КДР) левого желудочка (размер желудочка в сантиметрах, который он имеет в состоянии покоя): 4,6 – 5,7 см
Конечный систолический размер (КСР) левого желудочка (размер желудочка, который он имеет во время сокращения): 3,1 – 4,3 см
Толщина стенки в диастолу (вне сокращений сердца): 1,1 см
При гипертрофии – увеличении толщины стенки желудочка, обусловленной слишком большой нагрузкой на сердце – этот показатель увеличивается. Цифры 1,2 – 1,4 см говорят о незначительной гипертрофии, 1,4-1,6 – о средней, 1,6-2,0 – о значительной, и величина более 2 см свидетельствует о гипертрофии высокой степени.
В состоянии покоя желудочки наполняются кровью, которая не полностью выбрасывается из них во время сокращений (систолы). Фракция выброса показывает, какой объем крови относительно ее общего количества выбрасывает сердце при каждом сокращении, в норме это чуть больше половины. При снижении показателя ФВ говорят о сердечной недостаточности, это значит, что орган неэффективно перекачивает кровь, и она может застаиваться.
Ударный объем (количество крови, которое выбрасывается левым желудочком за одно сокращение):мл.
Толщина стенки: 5 мл
Индекс размера 0,75-1,25 см/м2
Диастолический размер (размер в покое) 0,95-2,05 см
Параметры межжелудочковой перегородки
Толщина в состоянии покоя (диастолическая толщина): 0,75-1,1 см
Экскурсия (перемещение из стороны в сторону во время сокращений сердца): 0,5-0,95 см. Увеличение этого показателя наблюдается, например, при некоторых пороках сердца.
Для этой камеры сердца определяется лишь значение КДО – объема в состоянии покоя. Значение менее 20 мл говорит об уменьшении КДО, показатель больше 100 мл свидетельствует о его увеличении, а КДО более 300 мл бывает при очень значительном увеличении правого предсердия.
Размер: 1,85-3,3 см
Индекс размера: 1,45 – 2,9 см/м2.
Скорее всего, даже очень подробное изучение параметров сердечных камер не даст Вам особенно четких ответов на вопрос о состоянии Вашего здоровья. Вы просто сможете сравнить свои показатели с оптимальными и на этом основании сделать предварительные выводы о том, все ли у Вас в целом нормально. За более подробной информацией обращайтесь к специалисту; для более широкого ее освещения объем этой статьи слишком мал.
Нормы в УЗИ для клапанов сердца
Что касается расшифровки результатов обследования клапанов, то она должна представлять более простую задачу. Вам будет достаточно взглянуть на общее заключение об их состоянии. Основных, самых частых патологических процессов всего два: это стеноз и недостаточность клапана.
Термином «стеноз» обозначается сужение отверстия клапана, при котором выше лежащая камера сердца с трудом прокачивает через него кровь и может подвергаться гипертрофии, о которой мы говорили в предыдущем разделе.
Недостаточность – это противоположное состояние. Если створки клапана, в норме препятствующие обратному току крови, по каким-то причинам перестают выполнять свои функции, кровь, прошедшая из одной камеры сердца в другую, частично возвращается обратно, снижая эффективность работы органа.
В зависимости от тяжести нарушений, стеноз и недостаточность могут быть 1,2 или 3 степени. Чем выше степень, тем серьезнее патология.
Иногда в заключении УЗИ сердца можно встретить такое определение, как «относительная недостаточность». При данном состоянии сам клапан остается нормальным, а нарушения кровотока возникают из-за того, что патологические изменения происходят в смежных камерах сердца.
Нормы в УЗИ для перикарда
Перикард, или околосердечная сумка – это «мешок», который окружает сердце снаружи. Он срастается с органом в области отхождения сосудов, в его верхней части, а между ним и самим сердцем имеется щелевидная полость.
Наиболее частая патология перикарда – это воспалительный процесс, или перикардит. При перикардите между околосердечной сумкой и сердцем могут формироваться спайки и накапливаться жидкость. В норме еемл, 100 мл говорит о небольшом накоплении, а свыше 500 – о значительном накоплении жидкости, что может приводить к затруднению полноценной работы сердца и его сдавливанию…
Чтобы освоить специальность кардиолога, человек вначале должен в течение 6 лет учиться в университете, а затем на протяжении минимум года отдельно изучать кардиологию. Квалифицированный врач обладает всеми необходимыми знаниями, благодаря которым он сможет не только без труда расшифровать заключение к УЗИ сердца, но и поставить на его основании диагноз и назначить лечение. По этой причине расшифровку результатов такого сложного исследования, как ЭХО-кардиография, следует предоставить профильному специалисту, а не пытаться сделать это самостоятельно, долго и безуспешно «ковыряясь» в цифрах и пытаясь понять, что означают те или иные показатели. Это сэкономит Вам очень много времени и нервов, так как Вам не придется переживать по поводу своих, вероятно, неутешительных и, еще более вероятно, неправильных выводов о состоянии Вашего здоровья.
Источник: http://serdce5.ru/spravka/indeks-massy-miokarda-levogo-zheludochka-norma.html
Размер левого предсердия норма у взрослых
Современный метод аппаратной диагностики – эхокардиография или УЗИ сердца, основан на использовании колебаний высокочастотных звуковых волн. Посредством ультразвукового исследования медицинский специалист устанавливает причину функциональных сбоев в органе, выявляет изменения в анатомической структуре и гистологическом строении тканей, определяет аномалии в сосудах и клапанах сердца.
Оглавление:
Прерогативными аспектами ультразвуковой диагностики являются:
- отсутствие повреждений кожного покрова и проникновения в тело пациента (неинвазивность);
- безвредность. Ультразвуковые волны безопасны для здоровья;
- информативность. Четкая визуализация сердца позволяет точно определить патологию;
- отсутствие противопоказаний к использованию метода;
- возможность наблюдения динамических процессов;
- относительно невысокая стоимость исследования;
- незначительные временные затраты на процедуру.
УЗИ сердца выполняет врач отделения лучевой диагностики по направлению и рекомендации кардиолога. При желании можно пройти процедуру самостоятельно.
Назначение исследования
Показаниями к процедуре выступают жалобы пациента на определенную симптоматику:
- систематические боли в области груди;
- трудности с дыханием во время физической активности;
- сбои сердечного ритма (чаще учащенный);
- отечность конечностей, не связанная с болезнями почек;
- стабильно повышенное артериальное давление.
Показания для ЭхоКГ детям
Исследование новорожденных производится при подозрении на аномалии развития и при патологии, диагностированной в перинатальный период. Поводом проверить работу сердца у ребенка могут стать следующие случаи: потеря сознания на незначительное время, нежелание сосать молоко из груди без видимых причин (простуда, спазмы в животе), затрудненное дыхание с одышкой без признаков ОРВИ.
Перечень продолжают систематически мерзнущие руки и ноги в нормальных температурных условиях, синеватая окраска (цианоз) в области рта, подбородка и носогубной части лица, быстрая усталость, пульсирующие вены в правом подреберье и на шее, отклонения в развитии. Пройти обследование также может порекомендовать педиатр, если при прослушивании медицинским фонендоскопом обнаружен посторонний звук во время сократительной деятельности миокарда.
Процедура ультразвукового исследования сердца у грудного ребенка требует обязательного присутствия родителей
Детям в пубертатный период следует пройти процедуру, поскольку в организме происходит резкий скачок роста, а сердечная мышца может запаздывать. В данном случае, УЗИ ориентированно на оценку адекватного развития внутренних органов внешним данным подростка.
Параметры исследования и возможные диагнозы
С применением ультразвука устанавливаются:
- размеры сердца, желудочков и предсердий;
- толщину сердечных стенок, структуру тканей;
- ритмичность ударов.
На изображении врач может зафиксировать наличие рубцов, новообразований, тромбов. Эхокардиография информирует о состоянии сердечной мышцы (миокарда) и наружной соединительно-тканной оболочки сердца (перикарда), исследует клапан, расположенный между левыми предсердием и желудочком (митральный). УЗИ с допплерографией дает врачу полное представление о состоянии сосудов, степени их закупорки, интенсивности и объеме кровотока.
Информация о здоровье сердца и системы сосудов, полученная на исследовании, позволяет максимально точно диагностировать следующие заболевания:
- нарушенное кровоснабжение, вследствие закупорки сосудов (ишемия);
- некроз части сердечной мышцы (инфаркт миокарда, и предынфарктную стадию);
- стадия гипертонической болезни, гипотония;
- дефект в структуре сердца (порок врожденного или приобретенного характера);
- клинический синдром хронического нарушения работы органа (сердечная декомпенсация);
- дисфункция клапанов;
- сбой сердечного ритма (экстрасистолия, аритмия, стенокардия, брадикардия);
- воспалительное поражение ткани в оболочках сердца (ревматизм);
- поражение сердечной мышцы (миокардит) воспалительной этиологии;
- воспаление сердечной оболочки (перикардит);
- сужение просвета аорты (стеноз);
- комплекс симптомов дисфункции органа (вегетососудистая дистония).
Декодирование результатов исследования
Посредством процедуры УЗИ сердца можно подробно проанализировать весь сердечный цикл – период, который состоит из одного сокращения (систола) и одного расслабления (диастола). При условии, что нормальное сердцебиение составляет около 75 ударов в минуту, длительность сердечного цикла должна быть 0,8 секунд.
Расшифровка показателей эхокардиографии производится последовательно. Каждая единица сердечной структуры описывается врачом-диагностом в протоколе исследования. Данный протокол не является документом с окончательным заключением. Диагноз ставит кардиолог после детального анализа и сопоставления данных протокола. Поэтому, сравнивая показатели своего УЗИ и нормативы, не следует заниматься самодиагностикой.Нормальные показатели ультразвука представляют собой усредненное значение. На результаты оказывает влияние гендерная принадлежность и возрастная категория пациента. У мужчин и женщин отличаются показатели массы миокарда (мышечной ткани сердца) левого желудочка, коэффициент индекса этой массы, объем желудочка.
Для детей существуют отдельные нормы размеров, веса, объема, и функциональности отделов сердца. При этом они различны для мальчиков и девочек, для новорожденных малышей и грудничков. У подростков с 14-летнего возраста показатели сверяют по взрослым мужским и женским нормативам.
Обозначение отделов сердца на снимке УЗИ, оценку состояния и размеров которых проводит врач-узист
В итоговом протоколе параметры оценки условно обозначаются начальными буквами своих полных названий.
Параметры и нормативы детской эхокардиографии
Расшифровка УЗИ сердца и функций кровеносной системы новорожденного производится следующим образом:
- левое предсердие (ЛП) или межпредсердная перегородка в диаметре у девочек/мальчиков: 11–16 мм/12–17 мм, соответственно;
- правый желудочек (ПЖ) в диаметре: девочки/мальчики – 5–23 мм/6–14 мм;
- конечный размер левого желудочка при расслаблении (диастоле): дев./мал. – 16–21 мм/17–22 мм. Аббревиатура в протоколе КДР ЛЖ;
- конечный размер левого желудочка при сокращении (систоле) одинаковый для обеих полов – 11–15 мм. В протоколе – КСР ЛЖ ;
- задняя стенка левого желудочка по толщине: дев./мал. – 2–4 мм/3–4 мм. Аббревиатура – ТЗСЛЖ;
- межжелудочная перегородка по толщине: дев./мал. – 2–5 мм/3–6 мм. (МЖП);
- свободная стенка ПЖ – 0,2 см–0,3 см (у мальчиков и девочек);
- фракция выброса, то есть, часть крови, которая выбрасывается из желудочка в сосуды в момент сердечного сокращения – 65–75% . Аббревиатура ФБ;
- кровоток в клапане легочной артерии по своей скорости – от 1,42 до 1,6 м/с.
Показатели размеров и функций сердца для грудничка соответствуют следующим нормам:
Плановое УЗИ сердца малышам проводят младенцам в возрасте одного месяца и годовалым малышам.
Нормативы для взрослых
Нормальными показателями УЗИ у взрослого должны соответствовать следующим цифровым диапазонам:
- масса миокарда ЛЖ (левого желудочка): мужчины/женщины – 135–182 г/95–141 г соответственно;
- индекс массы миокарда ЛЖ: мужской – от 71 до 94 г/м 2 , женский – от 71 от 89 г/м 2 ;
- конечный диастолический размер (КДР)/КСР (конечный систолический размер): 46–57,1 мм/ 31–43 мм, соответственно;
- стенка ЛЖ по толщине в расслаблении (диастоле) – до 1,1 см;
- выброс крови при сокращении (ФБ) – 55–60%;
- количество выталкиваемой в сосуды крови – от 60 мл до 1/10 литра;
- ПЖ индекс размера – от 0,75 до 1,25 см/м 2 ;
- стенка ПЖ по толщине – до ½ см;
- КДР ПЖ: 0,95 см–2,05 см.
Нормальные УЗИ-показатели для МЖП (межжелудочная перегородка) и предсердий:
- стенка по толщине в диастолическую фазу – 7,5 мм–1,1 см;
- предельное отклонение в систолический момент – 5 мм–9,5 мм.
- конечный диастолический объем ПП (правое предсердие) – от 20 мл до 1/10 литра;
- размеры ЛП (левое предсердие) – 18,5–33 мм;
- индекс размера ЛП – 1,45–2,9 см/м 2 .
Аортное отверстие в норме составляет от 25 до 35 мм 2 . Уменьшение показателя свидетельствует о стенозе. В сердечных клапанах не должно быть присутствия новообразований и отложений. Оценка работы клапанов осуществляется сравнением размеров нормы и возможных отклонений по четырем степеням: I – 2–3 мм; II – 3–6 мм; III – 6–9 мм; IV – свыше 9 мм. Данные показатели определяют на сколько миллиметров клапан провисает при смыкании створок.
Описание работы сердечных клапанов в протоколе ультразвукового исследования — информация, которую расшифровывает лечащий кардиолог
Наружная сердечная оболочка (перикард) в здоровом состоянии не имеет спаек и не содержит жидкость. Интенсивность движение кровяных потоков определяется при дополнительном к УЗИ обследовании – допплерографии.
ЭКГ считывает электростатическую активность сердечных ритмов и тканей сердца. На ультразвуковом исследовании оценивается скорость циркуляции крови, структура и размеры органа. УЗ-диагностика, по мнению кардиологов, является более надежной процедурой для постановки правильного диагноза.
Источник: http://diametod.ru/uzi/rasshifrovka-serdca
Как проводят расшифровку результатов УЗИ сердца, нормы и отклонения
Ультразвуковое исследование сердца (ЭхоКС) представляет собой результативный метод диагностики, с помощью которого удается выявить патологии на ранней стадии и вовремя избавиться от них. Исследование сердца проводится посредством проникновения ультразвуковых волн в организм человека. Данная процедура совершенно безвредна и назначается без ограничений. Как правильно читать ее результат?
Когда назначают обследование?
Ультразвуковую диагностику делают в случае, если больной страдает сердечными патологиями, заболеваниями лёгких, ревматизмом, пульмональной регургитацией, проблемами с давлением в легочной артерии. Другие показания к эхокардиографии: нехватка воздуха, боли в сердце, головокружение, отечность ног.
Обследование выполняется при восстановлении пациента после оперативного вмешательства на сердце, после перенесенного инфаркта, при тромбофлебите и варикозе. Ультразвуковое исследование выполняют и грудным детям, если у них замечены признаки врожденного порока: недобор веса, синеватый оттенок кожи, шумы в сердце.
УЗИ позволяет врачу выявить нарушения в деятельности органа, определить его размер, частоту сердцебиения, скорость кровообращения внутри органа и прочие важные показатели. При расшифровке результатов ЭхоКГ можно проанализировать состояние сосудов сердца и патологические изменения в них. ЭхоКГ сердца проводят совместно с допплерографией, чтобы оценить особенности кровотока.
УЗИ КС – безопасная процедура, которая назначается пациентам любого возраста. Обычно ее проводят при наличии изменений после ЭКГ сердца. Никаких ограничений к проведению такой диагностики нет. Единственное, что исследовать сердце может быть трудно, если у женщины большие молочные железы, или у пациента деформирована грудная клетка, имеются приступы бронхиальной астмы.
Показатели при здоровом сердце
Функционирование сердца напрямую зависит от возраста человека. Поэтому результаты УЗИ сердца у ребенка и у взрослого расшифровываются по-разному. В норме объем сердца и крупных сосудов у малыша намного меньше, хоть скорость кровотока высокая. Со временем размер органа увеличивается, а скорость кровообращения снижается.
Каковы нормы у взрослых?
С помощью ультразвуковой диагностики проверяется строение и параметры всех основных частей сердца мужчин и женщин. К ним относят два предсердия, два желудочка, их стенки и перегородки между камерами. При расшифровке ЭхоКС у взрослых нормальными считаются следующие читаемые значения:
- Левое предсердие должно иметь размер не более 40 мм.
- Правый желудочек должен обладать параметрами не больше 30 мм.
- Левый желудочек имеет КСР – не более 40 мм, а КДР – менее 57 мм.
- Задняя стенка ЛЖ –мм (систолический размер), 7-12 (диастолический размер).
- В толщину межжелудочковая перегородка составляет от 11 до 16 мм (в систолу), от 7 до 12 мм (в диастолу).
- Параметры аорты – не больше 40 мм.
- Размер лёгочной артерии – от 18 до 28 мм.
Обычно ультразвуковое исследование ЭХО КС проводится вместе с допплерометрией, которая помогает определить скорость движения крови по сердечным отделам. Благодаря этому методу можно оценить состояние клапанов и сократительную способность сердца.
Нормальные показатели кровотока при расшифровке УЗИ сердца следующие:
- трансмитральное движение – 0,6-1,3 м/сек.;
- транскуспидальное движение – 0,3-0,7 м/сек.;
- транспульмональное движение – 0,6-0,9 м/сек.;
- Кровоток в конечных отделах сердца через клапан аорты – 0,7-1,1 м/сек.
Расшифруйте результат УЗИ по таблице с указанными нормами, и уже удастся сделать вывод о состоянии и деятельности сердечно-сосудистой системы.
Для постановки точного диагноза может понадобиться оценить фракцию выброса – ФВ. Нормальной считаетсяпроцентов. Еще может потребоваться определить среднее давление в легочной артерии СДЛА, сердечный индекс и прочие характеристики деятельности органа.
Показатели при отсутствии патологий у детей
Расшифровка эхокардиографических показателей у детей имеет некоторые особенности, поэтому нужно знать, как оценивать их. Показатель нормы УЗИ определяется в зависимости от площади тела малыша. Чтобы ее рассчитать, применяются готовые формулы, в которых используется рост и вес ребенка.
Когда площадь определена, врач расшифрует результаты эхокардиографии (ЭХО КГ) в соответствии со следующими данными.
Другая у детей и скорость кровотока, она несколько выше, чем у взрослых людей. При расшифровке результатов УЗИ сердца с допплером следует отталкиваться от следующих средних характеристик:
- трансмитральный кровоток – 0,8-1,3 м/сек.;
- транскуспидальный кровоток – 0,5-0,8 м/сек.;
- транспульмональный кровоток – 0,7-1,1 м/сек.;
- Кровоток в конечных сердечных отделах – 0,7-1,2 м/сек.
Данные показатели не зависят от того, какую площадь тела имеет ребенок, и считаются одинаковыми для всех детей до достижения ими 18 лет.
Какие заболевания можно обнаружить?
При эхокардиографическом исследовании врач может получить больше информации, чем при ЭКГ. Он обнаруживает изменения в параметрах деятельности сердца, это значит, что у пациента присутствует патология этого органа. Поэтому при расшифровке эхокардиографии сердца удается выявить следующие нарушения:
- Если стенки сосудов утолщены, то ставят диагноз «кардиомиопатия». Это заболевание затрагивает миокард.
- Если же, наоборот, стенки истончены, или имеется аневризма, то можно говорить о развитии гипертонии.
- Если сосуды изменены в размерах и снижен кровоток в них, то это свидетельствует о наличии порока клапана.
- Если обнаружен низкий объем крови, которая выбрасывается сердцем во время сокращения, то можно сделать вывод о наличии сердечной недостаточности либо застойных явлений.
С помощью электрокардиографии выявляют врожденные и приобретенные пороки сердца и магистральных сосудов, ишемию, сбой ритма сердечных сокращений, сердечную недостаточность, легочную гипертензию, стеноз или недостаточность клапанов и другие болезни.
Отклонения показателей УЗИ от норма отмечаются у людей пожилого возраста, имеющих лишний вес, страдающих алкогольной зависимостью, курящих, профессиональных спортсменов. Все данные, которые получены в ходе проверки, записываются в заключении УЗИ сердца.
Ультразвуковое исследование ЭхоКС – важнейшая методика диагностики заболеваний сердца. Оно помогает проверить состояние всех частей этого органа, оценить его сократительную способность. Обследование достаточно информативное, что позволяет поставить диагноз без применения дополнительных методик.
Источник: http://lechiserdce.ru/diagnostika/4356-rasshifrovku-rezultatov-uzi-serdtsa.html
Нормы ЭхоКГ у детей и взрослых
Таблица. Размеры сердца у взрослых
Более правильно соотносить размеры сердца с площадью поверхности тела (ППТ). В большинстве УЗИ-аппаратов ППТ можно вычислить автоматически в программе КАРДИОЛОГИЯ.
Таблица. Размеры сердца у детей и взрослых в соответствии с ППТ (м²) — для печати
Скорости кровотока при ЭхоКГ (по L. Hatle, B. Angelsen, 1985)
ДИАСТОЛА
Скорость раннего диастолического наполнения
- трансмитральный поток 0,7-1,3 м/с
- транстрикуспидальный поток 0,5-0,8 м/с
Максимальная скорость предсердной систолы
- трансмитральный поток 0,42-0,7 м/с
- транстрикудальный поток 0,3-0,5 м/с
Отношение скоростей Е/А: 1-2,2
Время замедления потока раннего диастолического наполнения (ДТЕ):мс
Время изоволюметрического расслабления (ТИВР):мс
Нарушения диастолической функции
- 1 тип — обструктивный, поступает большое количество крови в желудочек во время систолы предсердий.
- 2 тип — рестриктивный, возникает при дальнейшем развитии заболевания (после 1 типа), увеличивается давление в предсердиях и повышается КДД в желудочках.
Фракция выброса
Фракция выброса по Тейхольцу (КДО-КСО)/КДО
- Взрослые%
- Дети%
- Новорожденные, дети до года, подростки%
Таблица. Фракция выброса (%) — для печати
Отправить ответ
«Я не знаю лучшего лекарства от астмы…» Николас Калпепер, 1653 Жимолость вьющаяся (L. periclymenum) некогда широко применялась в Европе для лечения бронхиальной астмы, расстройств мочевыделения и при родах. Плиний рекомендует добавлять ее в вино при болезнях селезенки. На основе настоя из цветков жимолости вьющейся (L. periclymenum) традиционно делают сироп, который принимают как отхаркивающее при сильном кашле […]
К середине лета расцветает кипрей, покрывая розоватым ковром большие площади лесных гарей и вырубок. Цветки и листья заготавливают во время цветения, сушат в тени и хранят в плотно закрытых банках, коробках. Кипрей узколистный, иван-чай или копорский чай — известное травянистое растение с раскидистой кистью розовых цветков. Это одно из немногих дикорастущих растений, у которого используются в пищу […]
«Это одна из самых удивительных трав от ран, высокоценимая и дорогая, применяемая как снадобье внутреннее и наружное». Николас Калпепер, 1653 Свое русское название трава получила из-за фестончатых листьев, напоминающих отделку средневековых платьев, а ее латинское название происходит от слова «алхимия», что указывает на чудодейственные свойства растения. Собирают траву во время цветения. Характер: прохладный, сухой; вкус […]
«Природа этого растения так удивительна, что одно его прикосновение останавливает кровотечение». Плиний, 77 г. н.э. Хвощ — ботанический реликт, близкий деревьям, которые росли на Земле 270 млн. лет назад, в каменноугольный период. В СССР произрастало 15 видов хвощей. Наибольший практический интерес представляет хвощ полевой (Е. arvense). Хвощ полевой (Е. arvense) — многолетнее споровое травянистое растение […]
Растение эфедра (Ма Хуанг, по-китайски) содержит алкалоиды — эфедрин, норэфедрин и псевдоэфедрин. Алкалоидов от 0,5 до 3%. В эфедре хвощевой и эфедре рослой больше эфедрина, а в эфедре средней — псевдоэфедрина. В осенние и зимние месяцы содержание алкалоидов максимальное. Кроме алкалоидов в эфедре до 10% дубильных веществ и эфирные масла.
Эфедрин, норэфедрин и псевдоэфедрин похожи на адреналин — стимулируют альфа- и бета-адренорецепторы.
Эта книга предназначена для начинающих любителей-женьшеневодов, выращивающих растение на приусадебных участках, и женьшеневодов, которые впервые приступают к работе на промышленных плантациях. Опыт выращивания и все рекомендации даны с учетом климатических особенностей Нечерноземья. Готовясь описать свой опыт выращивания женьшеня, я долго думал над тем, с чего начать изложение накопленных сведений, и пришел к выводу, что есть смысл кратко и последовательно рассказать о всем пройденном мной пути женьшеневода, чтобы читатель смог взвесить свои силы и возможности в этом трудоемком деле.
В семенах тыквы содержится вещество кукурбитин, которое парализует некоторых паразитов – острицы, солитер, аскарида и другие ленточные и круглые черви. После того, как черви ослабят свою хватку их легко удалить из кишечника, приняв слабительное – например, касторовое масло.
Для убийственного напитка от глистов нужно: 3 столовые ложки сырых (не жареных) семян тыквы, половина небольшой луковицы, 1 чайная ложка меда, ? стакана молока, блендер.
Доктор Попов о народных средствах против болезни Крона и неспецифического язвенного колита (НЯК): Хронический колит вылечить очень просто, если утром натощак принимать чайную ложку семян подорожника, а вечером чайную ложку семян конского щавеля.
Каждую весну одними из первых появляются побеги крапивы. Крапива – это первый подарок весны. Чай из крапивы оздоровит, восстановит силы, поднимет иммунитет и пробудит организм весной.
Пришло время избавиться от кровоточивости десен и укрепить десны. Весной растет уникальная трава, которая называется свербига. Если поесть ее хотя бы неделю, кровоточивость десен пройдет у Вас навсегда.
Потеют ноги! Ужас! Что делать? А выход очень прост. Все рецепты, которые мы даем, проверены прежде всего на себе и имеют 100% гарантию эффективности. Итак, избавляемся от потливости ног.
В истории из жизни больного гораздо больше полезного, чем во всех энциклопедиях мира. Людям нужен Ваш опыт — «сын ошибок трудных». Всех прошу, присылайте рецепты, не жалейте совета, они для больного — луч света!
О лечебном свойстве тыквы Вросший ноготь Мне 73 года. Болячки появляются такие, о каких даже не знала, что они существуют. Например, на большом пальце ноги вдруг стал врастать ноготь. Боль не давала мне ходить. Предлагали операцию. В «ЗОЖ» я прочитала о мази из тыквы. Очистила от семян мякоть, приложила к ногтю и полиэтиленом забинтовала, чтобы сок […]
Грибок на ногах Грибок на ногах В таз налейте горячую воду (чем горячее, тем лучше) и потрите мочалкой в воде хозяйственное мыло. Подержите в ней ногиминут, чтобы как следует их распарить. Потом почистите подошвы и пятки пемзой, обязательно подстригите ногти. Вытрите ноги насухо, высушите и смажьте их питательным кремом. Теперь возьмите аптечный березовый […]
15 лет нога не беспокоит Натоптыш на ноге Долгое время меня беспокоил натоптыш на левой ступне. Я вылечила его за 7 ночей, избавилась от боли и стала нормально ходить. Надо кусочек черной редьки натереть на терке, кашицу выложить на тряпочку, крепко привязать к больному месту, обернуть целлофаном и надеть носок. Компресс желательно делать на ночь. Мне […]
Молодой доктор прописал рецепт своей бабушки Подагра, шпоры пяточные Посылаю вам рецепт лечения пяточной шпоры и шишек возле большого пальца ноги. Его мне дал молодой врач лет 15 назад. Он сказал: «Больничный лист по этому поводу я выписать не могу, не положено. Но моя бабушка лечилась от этих неприятностей так…» Я взяла на вооружение совет […]
Аспирин от трещин на ногах Трещины на ногах Хочу поделиться рецептом для заживления кожи на пальцах ног. 100 мл спирта и 10 растертых в порошок таблеток аспирина взболтать, пока не растворятся таблетки. Затем добавить один пузырек йода и снова все перемешать. Хранить в темном месте в хорошо закрытой посуде. Мазать потрескавшуюся кожу. Баун Л. В. […]
Начнем с подагры, вызываемой в основном нарушением обменных процессов. Послушаем, что говорит о падагре винницкий врач Д.В.НАУМОВ. Лечим подагру по Наумову Подагра «ЗОЖ»: Очень много вопросов по поводу растворения солей в суставах. Вы утверждаете, что пищевая соль, которую мы употребляем внутрь, никакого отношения к нерастворимым солям типа уратов, фосфатов и оксалатов не имеет. А что имеет […]
По совету Антонины Хлобыстиной Остеомиелит В 12 лет я заболела остеомиелитом и чуть не осталась без ноги. Меня положили в стационар в тяжелом состоянии и в тот же день прооперировали. Целый месяц лечили, а сняли с учета только через 12 лет. Вылечилась я все-таки простым народным средством, которое мне подсказала Антонина Хлобыстина из Челябинска-70 (сейчас […]
Упал, очнулся — гипс С годами кости становятся очень хрупкими, развивается остеопороз — особенно страдают от этого женщины. Что делать, ежели у вас перелом? Чем помимо гипса и постельного режима можно помочь себе? С этими вопросами мы обратились к доктору биологических наук, профессору Дмитрию Дмитриевичу СУМАРОКОВУ, специалисту по восстановлению костных тканей. «ЗОЖ»: Вы 25 лет […]
Луковый суп против остеопороза Остеопороз Медики называют остеопороз «молчаливый вор». Тихо и без боли кальций уходит из костей. Человек болеет остеопорозом и ничего не знает об этом! А потом начинаются неожиданные переломы костей. В нашу больницу поступил мужчина 74 лет с переломом бедра. Он упал в квартире на ровном месте — кость не выдержала тела и […]
Источник: http://diagnoster.ru/uzi/normy/norma-ehokg/
Расшифровка УЗИ сканирования сердца
Вне зависимости от болезни сердца, выделяют два основных метода инструментальной диагностики, которые достаточно информативны и доступны населению. ЭКГ позволяет оценить наличие патологий в проведении импульса и создать общее представление о состоянии органа. С помощью УЗИ сердца можно оценить его строение, размеры составных частей (стенок, клапанов, перегородок), отследить перемещение крови по отделам и обнаружить любые объемные образования (опухоли, абсцессы, фибринозные наложения и так далее).
Качество УЗИ зависит не только от техники проведения, но и от расшифровки результатов. При ошибочной интерпретации показателей, возможна постановка неправильного диагноза и выбор неадекватной тактики лечения. Несмотря на то, что при знании норм любой человек сможет определить наличие отклонений, только специалист может предположить определенное заболевание, основываясь на этих данных. Поэтому важно, чтобы расшифровку по результатам диагностики производил только квалифицированный врач.
Нормальные результаты УЗИ
Функция сердца существенно зависит от возраста пациента, поэтому нормы показателей отличаются у взрослой группы населения и детей. Нормальный объем сердца и крупных сосудов у ребенка значительно меньше, при большей скорости кровотока. К 18 годам, при отсутствии поражений этих органов, происходит их постепенное увеличение со снижением средней скорости.
Норма УЗИ у взрослых
С помощью УЗИ оценивают строение и размеры всех основных элементов сердца: 2-х предсердий и 2-х желудочков (правых и левых), их стенок и межжелудочковую перегородку. Необходимо отметить, что некоторые образования изменяются, в зависимости от того сокращается (систола) или расслабляется (диастола) сердце. Это левый желудочек и межжелудочковая перегородка.
В соответствии с данными профессора С.И. Пиманова, следует считать нормальными следующие показатели при расшифровке:
- Размер полости ЛП (левого предсердия) – от 8-ми до 40 мм;
- Размер полости ПЖ (правого желудочка) — от 9-ти до 30-ти мм;
- Размер полости ЛЖ (левого желудочка) – до 41 мм (систолический), до 57 мм (диастолический);
- Толщина стенки (задней) ЛЖ —мм (систолический), 7-12 (диастолический);
- Толщина МЖ (межжелудочковой перегородки)мм (систолический), 7-12 мм (диастолический);
- Размеры аорты (восходящего отдела) – до 40 мм;
- Размеры легочной артерии (начального отдела) – от 18-ти до 28 мм.
Обычное УЗИ, как правило, дополняется доплерометрией – это метод определения скорости перемещения крови по отделам сердца. С помощью него, делают вывод о состоянии клапанного аппарата и способности сердца к сокращению.
Скорость кровотока определяется в проекции какого-либо клапана и в конечных отделах сердца (выход левого желудочка в аорту):
- Трансмитральный ток (через двустворчатый клапан) — 0,6-1,3 метров/сек;
- Транскуспидальный ток (через трехстворчатый клапан) — 0,3-0,7 метров/сек;
- Транспульмональный ток (через легочный клапан) — 0,6-0,9 метров/сек;
- Ток в конечных отделах сердца (через аортальный клапан) — 0,7-1,1 метров/сек.
Как правило, вышеперечисленных показателей достаточно для постановки диагноза. Дополнительно возможно оценить объем выброса крови левого желудочка (норма 3,5-5,5 л/минуту), высчитать сердечный индекс (норма 2,6-4,2 л/минуту*м 2 ) и другие характеристики работы сердца.
Для оценки динамики болезней, УЗИ обязательно проводят несколько раз. Интервал зависит от времени терапии и состояния пациента. Количество ультразвуковых обследований не ограничено для больного, так как метод не имеет противопоказаний и негативного влияния на организм.
Норма УЗИ у детей
Расшифровка проведенной ультразвуковой диагностики у детей имеет особенности. Нормальный показатель определяется в соответствии с площадью тела ребенка. Чтобы ее определить, достаточно воспользоваться готовыми формулами подсчета (необходимые параметры – рост в см и вес в кг).
Определив нужные границы нормы УЗИ, можно сделать заключение о наличии/отсутствии патологий при расшифровке данных:
Помимо показателей УЗИ, отражающих структуру сердца, детям также показано проведение доплерометрии. Средняя скорость движения крови их несколько выше, чем во взрослом организме, что необходимо учитывать при расшифровке:
- Трансмитральный ток — 0,8-1,3 метров/сек;
- Транскуспидальный ток — 0,5-0,8 метров/сек;
- Транспульмональный ток — 0,7-1,1 метров/сек;
- Ток в конечных отделах сердца — 0,7-1,2 метров/сек.
Оценка этих показателей не зависит от площади тела и является универсальной при возрасте до 18 лет.
Очевидно, что без проведения УЗИ и его расшифровки нельзя считать полноценной диагностику патологий сердца. Небольшая стоимость исследования, высокая скорость выполнения (10-15 минут), наличие ультразвуковых аппаратов на периферии позволяет каждому больному пройти через это исследование. Оно позволяет оценить не только строение всех элементов сердца, но и его сократительную способность. Сочетание информативности и доступности делает этот метод ведущим в первичной диагностики сердечно-сосудистых болезней.
Похожие статьи
© uzigid // Копирование материалов разрешено только с указанием активной ссылки на первоисточник Карта сайта
Источник: http://uzigid.ru/organy-i-tkani/rasshifrovka-uzi-skanirovaniya-serdca.html
УЗИ сердца у взрослых и детей: расшифровка
- Как расшифровать детское УЗИ?
- УЗИ (эхокардиография) сердца: расшифровка обследования сердечных камер взрослых людей
- Как расшифровать исследования УЗИ (эхоКГ) клапанов сердца взрослого человека
- Расшифровка УЗИ перикарда у взрослых
УЗИ сердца и его расшифровка — это диагностический метод, который применяется для исследования состояния сердца. Другое название данной процедуры — эхокардиография. С помощью специальной аппаратуры можно определить, какие присутствуют морфологические, функциональные или патологические изменения в сердце, а также оценить, присутствуют ли патологические изменения в клапанах, визуально осмотреть их, определить сердечные габариты, объем любой полости, присутствуют ли рубцы. Ультразвуковое обследование сердца и расшифровка результатов помогают выявлять сердечно-сосудистые заболевания.
В протоколе исследования сердца присутствуют сокращения, которые понятны только докторам. Человек, не имеющий медицинское образование, вряд ли сможет расшифровать протокол ультразвукового обследования сердца. Но, отталкиваясь от нормативов, можно вполне сделать самостоятельный вывод.
Как расшифровать детское УЗИ?
У новорожденных деток до 3,5 кг показатель конечно-диастолического (КДР) размера левого желудочка (ЛЖ) равен: дев. от 1,6 см до 2,1 см; мальч. от 1,7 см до 2,2 см. Коэффициент конечно-систолического размера (КСР) ЛЖ — от 1,1 см до 1,5 см. В норме левое предсердие должно быть диаметром: (дев. и мальч. соответственно) от 1,1 см до 1,6 см/от 1,2 см до 1,7 см. Правый желудочек не должен превышать у дев. 1,3 см, у мальч.1,4 см. Норма толщины стенки задней левого желудочка (ТЗСЛЖ) от 0,2 см до 0,4 см (девочки); от 0,3 см до 0,4 см (мальчики). Толщина перегородки между желудочками (МЖП) у мальчиков не превышает 0,6 см, у девочек — 0,5 см. Коэффициент свободной стенки правого желудочка: (мальч./дев.) не более 0,3 см, но не меньше 0,2 см. Фракции выброса (ФВ) — не более 75% для обоих полов. Для скорости кровотока в клапане легочной артерии нормальным считается показатель 1,42-1,6 м/с.
Дети с весом до 4,5 кг имеют такие критерии. КДР ЛЖ: у мальч. до 2,5 см, у девоч. до 2,4 см. КСР ЛЖ: до 1,7 см. Диаметры ЛП могут варьироваться от 1,2 см до 1,7 см (дев.); от 1,3 см до 1,8 см (мальч.). Диаметры ЛЖ: от 0,6 см до 1,4 см (мальч.); от 0,5 см до 1,3 см (дев.). ТЗСЛЖ: 0,5 см. Толщина МЖП: от 0,3 см до 0,6 см. Толщина стенки ПЖ: до 0,3 см. Скорость кровотока возле клапана легочной артерии: 1,3 м/сек.
Подростки имеют уже практически такие же данные, как у взрослых людей.
УЗИ (эхокардиография) сердца: расшифровка обследования сердечных камер взрослых людей
Первоначально после проведения ультразвукового обследования (эхокардиографии) расшифровываются параметры камер.
Левый желудочек должен иметь вес мышечной ткани (миокард): у мужского пола — от 135 г до 182 г, у женского — от 95 до 141 г. Если данные завышены, возможно, у человека присутствует гипертрофия миокарда. Коэффициент индекса массы сердечной мышцы: мужчины от 71 до 94 г/м 2 , женщины от 71 до 89 г/м 2 . В норме желудочек в спокойном состоянии имеет показатель объема у мужчин от 65 до 193 мл, у женщин — от 59 до 136 мл. Размеры его в состоянии покоя и в момент сокращений соответственно: от 4,6 см до 5,7 см/ от 3,1 см до 4,3 см. В спокойном состоянии сердце имеет толщину стенки 1,1 см. Завышенные данные, которые определены эхокардиографией, могут также свидетельствовать о гипертрофии. Отношение ударного объема к конечно-диастолическому объему (в медицине называется фракцией выброса) — от 55 до 60%. В случае, если показатель занижен, это может свидетельствовать о том, что у человека присутствует сердечная недостаточность. Коэффициент ударного объема (УО) — от 60 до 100 мл. Межжелудочковая перегородка должна иметь толщину не более 1,5 см, но не менее 1 см (в систолу), не более 1,1 см и не менее 0,6 см (в диастолу). Значительные отклонения от нормы могут означать, что присутствует такое заболевание, как гипертрофическая кардиомиопатия. Для просвета аорты нормальные критерии — от 1,8 см до 3,5 см
В норме правый желудочек должен иметь толщину стенки в состоянии покоя 0,5 см, индекс размера от 75 до 125 г/м 2 . В спокойном состоянии он имеет размер от 0,95 см до 2,05 см.
Основным параметром правого предсердия является КДО — конечный диастолический объем в состоянии покоя, норма его — от 20 до 100 мл.
Если присутствуют отклонения в показателях, выявленные ультразвуковым исследованием, возможно, у человека развивается гипертрофия, дисплазия, гипоплазия правого желудочка.
Размер левого предсердия в норме должен быть не менее 1,85 см, но не более 3,3 см. Индекс размера левого предсердия у здоровых людей — от 145 г/м 2 до 290 г/м 2 .
Если при ультразвуковом исследовании были обнаружены показатели размеров выше или ниже нормы, то это может означать наличие у человека недостаточности левого предсердно-желудочкового клапана (митральная недостаточность) или патологический дефект межпредсердной перегородки.
Эти показатели являются стандартными характеристиками сердечных камер у здоровых людей, но сказать о том, однозначно ли присутствуют отклонения или заболевания, сможет только узкий специалист.
Проводит расшифровку результата ультразвукового исследования не врач, который занимался непосредственным обследованием, а лечащий кардиолог.
Как расшифровать исследования УЗИ (эхоКГ) клапанов сердца взрослого человека
Для расшифровки УЗИ сердечных клапанов нужно просто изучить заключение (протокол) исследования. Основными заболеваниями, которые возникают чаще всего в сердечных клапанах, являются стенозы, врожденные и приобретенные сердечные пороки.
При стенозе аортальное отверстие будет сужено (норма — 2,5-3,5 см 2 ), увеличена толщина стенок левого желудочка. На створках аортального клапана будут видны отложения кальция. Если присутствует недостаточность клапанов, будет нарушаться кровоток. Определить направление кровообращения можно с помощью доплера.
Расшифровка УЗИ перикарда у взрослых
Перикард — наружная сердечная оболочка, окружающая сердце с внешней стороны. Самые частые проблемы, которые определяются с помощью ультразвукового исследования, это воспалительные заболевания перикарда (перикардит). При этом не исключается образование дополнительных спаек и накопление жидкости. Норма варьируется от 10 до 30 мл. Если в протоколе УЗИ присутствует показатель свыше 500 мл, это уже накопление жидкости. Толщина аорты (норма) — от 2,0 см до 4,2 см.
Протокол ультразвукового исследования содержит аббревиатуры, которые расшифровываются следующим образом:
- (ММЛЖ) — m миокарда левого желудочка:
- (ИММЛЖ) — показатель индекса m миокарда ЛЖ: от 71 до 93 г/м 2 ;
- (КДО) — коэфф. конечного диастолического V левого желудочка: от 113 до 28 (66-194) мл;
- (КДР) — коэфф. конечных диастолических размеров: от 46 мм до 57 мм;
- (КСР) — коэфф. конечных систолических размеров: от 31 мм до 43 мм;
- (ДО) — определяет длинную ось;
- (КО) — определяет короткую ось;
- (АО) — аортальный коэффициент: до 21 мм до 41 мм;
- (АК) — габариты аортального клапана: от 15 мм до 26 мм;
- (ЛП) — габариты левого предсердия: от 19 мм до 40 мм;
- (ПР) — габариты правого предсердия: от 27 мм до 45 мм;
- (ТММЖПд) — определяет толщину миокарда межжелудочковой перегородки диастологический: от 4 мм до 7 мм;
- (ТММЖПс) — определяет толщину миокарда межжелудочковой перегородки систологический: от 3 мм до 6 мм;
- (ФВ) — определяет фракцию выброса: 56-61%;
- (МК) — показатель митрального клапана;
- (ДМ) — показатель движения миокарда;
- (ЛА) — коэфф. легочной артерии: 7,6 мм;
- (УО) — коэфф. ударного Vмл;
- (ДР) — показатель диастолического размера: от 9,5 мм до 26 мм.
Ультразвуковое исследование нужно проходить в том случае, если у человека ощущается тяжесть и жжение, болевые ощущения в груди с левой стороны, регулярно повышается артериальное давление, нарушается частота сердечных ритмов, присутствует одышка, немеют руки и ноги. Все эти симптомы могут свидетельствовать о множественных заболеваниях сердечно-сосудистой системы, в том числе о сердечной недостаточности. Чтобы пройти ультразвуковое обследование, не обязательно иметь направление от врача.
очень познавательная статья! спасибо автору)
- Аритмия
- Болезни сердца
- Брадикардия
- ВСД
- Гипертензия
- Гипертоническая болезнь
- Давление и пульс
- Диагностика
- Другое
- Инфаркт
- Ишемическая болезнь
- Народная медицина
- Порок сердца
- Профилактика
- Сердечная недостаточность
- Стенокардия
- Тахикардия
Показания и противопоказания к прижиганию сердца
Как проявляется неполная блокада правой ножки пучка Гиса?
Симптомы и лечение хронической сердечной недостаточности
Возможные последствия аритмии сердца
осталось несколько упаковок Плавикс 75 мг N84 из Европы. Ори.
Я для поддержания сердечной мышцы пью кардиоактив. Врач реко.
Спасибо за интересную статью. У моей мамы тоже начались проб.
У моего ребенка врожденная портальная гипертензия (в год с л.
© Copyright 2014–2018 1poserdcu.ru
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом!
Источник: http://1poserdcu.ru/diagnostika/uzi-serdca-rasshifrovka.html
Эхокардиография
Функциональная диагностика (ЭКГ, спирография и др.)
Общее описание
Эхокардиография (ЭхоКГ) — это метод исследования морфологических и функциональных изменений сердца и его клапанного аппарата при помощи ультразвука.
- Количественно и качественно оценить функциональное состояние ЛЖ и ПЖ.
- Оценить региональную сократимость ЛЖ (например, у больных ИБС).
- Оценить ММЛЖ и выявить ультразвуковые признаки симметричной и асимметричной гипертрофии и дилатации желудочков и предсердий.
- Оценить состояние клапанного аппарата (стеноз, недостаточность, пролапс клапана, наличие вегетаций на створках клапана и т.д.).
- Оценить уровень давления в ЛА и выявить признаки легочной гипертензии.
- Выявить морфологические изменения перикарда и наличие жидкости в полости перикарда.
- Выявить внутрисердечные образования (тромбы, опухоли, дополнительные хорды и т.д.).
- Оценить морфологические и функциональные изменения магистральных и периферических артерий и вен.
Показания к эхокардиографии:
- подозрение на наличие приобретенных или врожденных пороков сердца;
- аускультация сердечных шумов;
- лихорадочные состояния неопределенной причины;
- изменения на ЭКГ;
- перенесенный инфаркт миокарда;
- повышение артериального давления;
- регулярные спортивные тренировки;
- подозрение на наличие опухоли сердца;
- подозрение на аневризму грудного отдела аорты.
Левый желудочек
Основные причины локальных нарушений сократимости миокарда ЛЖ:
- Острый инфаркт миокарда (ИМ).
- Постинфарктный кардиосклероз.
- Преходящая болевая и безболевая ишемия миокарда, в том числе ишемия, индуцированная функциональными нагрузочными тестами.
- Постоянно действующая ишемия миокарда, еще сохранившего свою жизнеспособность (так называемый «гибернирующий миокард»).
- Дилатационная и гипертрофическая кардиомиопатии, которые нередко также сопровождаются неравномерным поражением миокарда ЛЖ.
- Локальные нарушения внутрижелудочковой проводимости (блокада, синдром WPW и др.).
- Парадоксальные движения МЖП, например при объемной перегрузке ПЖ или блокадах ножек пучка Гиса.
Правый желудочек
Наиболее частые причины нарушения систолической функции ПЖ:
- Недостаточность трехстворчатого клапана.
- Легочное сердце.
- Стеноз левого атриовентрикулярного отверстия (митральный стеноз).
- Дефекты межпредсердной перегородки.
- Врожденные пороки сердца, сопровождающиеся выраженной легочной артериальной гортензией (например, ДМЖП).
- Недостаточность клапана ЛА.
- Первичная легочная гипертензия.
- Острый ИМ правого желудочка.
- Аритмогенная дисплазия ПЖ и др.
Межжелудочковая перегородка
Увеличение нормальных показателей наблюдается, например, при некоторых пороках сердца.
Правое предсердие
Определяется лишь значение КДО — объема в состоянии покоя. Значение менее 20 мл говорит об уменьшении КДО, показатель больше 100 мл свидетельствует о его увеличении, а КДО более 300 мл бывает при очень значительном увеличении правого предсердия.
Клапаны сердца
Эхокардиографическое исследование клапанного аппарата позволяет выявить:
- сращение створок клапана;
- недостаточность того или иного клапана (в том числе признаки регургитации);
- дисфункцию клапанного аппарата, в частности папиллярный мышц, ведущую к развитию пролабирования створок;
- наличие вегетации на створках клапанов и другие признаки поражения.
Наличие в полости перикарда 100 мл жидкости говорит о небольшом накоплении, а свыше 500 — о значительном накоплении жидкости, что может приводить к сдавливанию сердца.
Нормы
Параметры левого желудочка:
- Масса миокарда левого желудочка: мужчины —г, женщины —г.
- Индекс массы миокарда левого желудочка (в бланке часто обозначается как ИММЛЖ): мужчиныг/м 2 , женщиныг/м 2 .
- Конечно-диастолический объем (КДО) левого желудочка (объем желудочка, который он имеет в состоянии покоя) : мужчины — 112±27 (65-193) мл, женщины 89±20 (59-136) мл.
- Конечно-диастолический размер (КДР) левого желудочка (размер желудочка в сантиметрах, который он имеет в состоянии покоя): 4,6-5,7 см.
- Конечный систолический размер (КСР) левого желудочка (размер желудочка, который он имеет во время сокращения): 3,1-4,3 см.
- Толщина стенки в диастолу (вне сокращений сердца): 1,1 см. При гипертрофии — увеличении толщины стенки желудочка, обусловленной слишком большой нагрузкой на сердце — этот показатель увеличивается. Цифры 1,2-1,4 см говорят о незначительной гипертрофии, 1,4-1,6 — о средней, 1,6-2,0 — о значительной, и величина более 2 см свидетельствует о гипертрофии высокой степени.
- Фракция выброса (ФВ): 55-60%. Фракция выброса показывает, какой объем крови относительно ее общего количества выбрасывает сердце при каждом сокращении, в норме это чуть больше половины. При снижении показателя ФВ говорят о сердечной недостаточности.
- Ударный объем (УО) — количество крови, которое выбрасывается левым желудочком за одно сокращение:мл.
Параметры правого желудочка:
- Толщина стенки: 5 мл.
- Индекс размера 0,75-1,25 см/м 2 .
- Диастолический размер (размер в покое) 0,95-2,05 см.
Параметры межжелудочковой перегородки:
- Толщина в состоянии покоя (диастолическая толщина): 0,75-1,1 см. Экскурсия (перемещение из стороны в сторону во время сокращений сердца): 0,5-0,95 см.
Параметры левого предсердия:
Нормы для клапанов сердца:
Нормы для перикарда:
- В полости перикарда в норме не болеемл жидкости.
Заболевания, при которых врач может назначить эхокардиографию
Системная красная волчанка
Выявляются гидроперикард, патология клапанного аппарата.
Склеродермия
ЭхоКГ проводится для выявления осложнений.
Смешанное заболевание соединительной ткани
При ЭхоКГ выявляются экссудативный перикардит, патология клапанов.
Узелковый периартериит
Выявляются дилатация камер сердца, пороки клапанного аппарата.
© ООО «Интеллектуальные медицинские системы», 2012—2018 гг.
Все права защищены. Информация сайта юридически защищена, копирование преследуется по закону.
Нажимая кнопку «Отправить», Вы подтверждаете свое совершеннолетие и согласие на получение новостей в области медицины и здоровья. Отправить
Источник: http://online-diagnos.ru/analiz/ehokardiografiyaРасшифровка результатов УЗИ сердца для постановки диагноза
Расшифровка результатов узи сердца — важная составляющая всего диагностического комплекса. В кардиологической практике данное обследование — эхокардиография, применяемая для выявления, подтверждения различных сбоев в функционировании сердца (функциональных, морфологических). С помощью такого метода стало возможным находить структурные аномалии сердечной системы человека.
Эхокардиография — распространенный метод исследования, имеющий множество преимуществ:
- совершенно неинвазивный;
- высокоинформативный;
- безопасный;
- не противопоказан новорожденным, беременным;
- не требует особой подготовки;
- может проводится в любое время суток;
- недорогая стоимость процедуры;
- высокая скорость выполнения (до 10 минут);
- многократное повторение исследования (в отличие от рентгенологического обследования);
- наличие диагностических устройств на периферии;
- позволяет постоянно контролировать состояние пациента на протяжении лечения.
Для контроля за состоянием сердечно-сосудистой системы ЭКГ и Эхокг — главные способы инструментального обследования. Они информативные и доступные жителям периферии. ЭКГ оценивает и диагностирует отклонения в распространении сердечного импульса.
Эхокардиография оценивает само построение сердечного органа, объемы его частей, толщину стенок, клапанов перегородок. Методика способна выявить различные объемные образования (опухоли, абсцессы, наросты), оценить ток крови по сердцу.
Точность ультразвукового обследования зависит от многих факторов. Для качественного исследования применяют специальный гель, который обеспечивает лучшее проникновение ультразвука в сердечные структуры. Информативность исследования зависит во многом от методики, точности ее проведения. Важна правильная трактовка результатов. Неправильная расшифровка показателей может повлечь за собой недостоверный диагноз, назначение неадекватной терапии. Интерпретацию обследования должен проводить специалист. Он не только выявит отклонения от нормы, но также сможет заподозрить недуг, базируясь на полученных значениях.
Различают 2 основных вида недугов клапанов сердца: стеноз, недостаточность клапанного аппарата. Стенозирование — патологическое состояние, проявляемое в уменьшении размеров отверстия клапана. Из-за этого верхним отделам сердца становится труднее проталкивать кровь в другие (нижние отделы органа). Такое состояние приводит к гипертрофии (утолщению стенок) некоторых отделов сердца.
Недостаточность — кардинально иная патология. При данном недуге створки клапана не могут полноценно исполнять свою работу. Во время сокращения сердца часть крови возвращается обратно из-за неполноценности створок. При этом значительно падает действенность, результативность функционирования органа; ткани организма недополучают кислород, полезные вещества.
Оба недуга бывают трех форм тяжести (чем выше значение, тем тяжелее недуг). В медицинской терминологии существует словосочетание такое, как относительная недостаточность. Она возникает при патологических поражениях смежных отделов сердца. При этом клапан полноценный, здоровый, нормальный. Это посредственная недостаточность, ведь клапан не поврежден.
Перикард — внешняя оболочка сердца, сумка, окружающая его снаружи. Между такой оболочкой и сердцем остается щелевидная полость. В местах отхождения крупных сосудов (в верхних отделах сердца) перикард срастается с органом.
Перикард очень часто поддается инфекционным, воспалительным процессам. Поэтому возникает перикардит. В полости между органом и перикардом развиваются спаечные процессы, накапливается жидкость (в норме ее выделяется до 30 мл). При значительном накоплении такой жидкости возникают трудности в работе органа, его сдавливание.
Нормы значений исследования значительно отличаются у взрослых и деток. Это объясняется тем, что работа сердца, его функциональные возможности полностью зависят от возраста человека. У деток на фоне большой скорости кровотока отмечают намного меньший объем сердца, крупных сосудов, нежели у взрослых лиц. Только ближе к 18 годам эти органы увеличиваются, а средняя скорость — уменьшается.
В ходе обследования взрослого пациента обращают внимание на внешний вид, размеры основных элементов сердца:
- левого, правого предсердия;
- левого, правого желудочка;
- межжелудочковую перегородку (мжп).
Важно помнить, что некоторые элементы могут изменяться в зависимости от систолы либо диастолы органа. К ним относят левый желудочек, мжп. Врач при обследовании обращает внимание на морфологию органа:
- его размеры;
- объемы полостей;
- толщину стенок;
- состояние клапанов;
- наличие тромботических образований;
- рубцы на тканях.
Также обязательно определяют параметры сердца, частоту его сокращений. При этом берут во внимание состояние стенок органа, их размеры, толщину, строение клапанных элементов, крупных сосудов, величину фракции выброса.
Нормальные значения некоторых показателей при интерпретации:
- 1. Размер полости ЛП (левого предсердия)мм.
- 2. Полость ПЖ (правого желудочка)мм.
- 3. Размер полости ЛЖ (левого желудочка) — до 41 мм (систолический), до 57 мм (диастолический).
- 4. Толщина задней части ЛЖмм (систолический), 7-12 (диастолический).
- 5. Толщина МЖ (межжелудочковой перегородки)мм (систолический), 7-12 мм (диастолический).
- 6. Аорта (восходящий отдел) — до 40 мм.
- 7. Размеры легочной артерии — от 18-ти до 28 мм.
Часто УЗИ проводят в комплексе с допплерометрией. С помощью этого метода можно рассчитать скорость распределения крови по камерам органа. На основе этого метода можно составить представление о работе клапанного аппарата и судить о нормокинезе сердца (нормокинез сердца — это способность органа полноценно, эффективно сокращаться).
Еще определяют скорость кровотока на различных участках:
- 1. Трансмитральный ток (до 1,3 м/с).
- 2. Транскуспидальный ток (до 0,7 м/с).
- 3. Транспульмональный ток (0,6-0,9 м/с).
- 4. Ток в конечных отделах сердца (0,7-1,1 м/с).
Это основные показатели, которые чаще всего оценивают для постановки диагноза. В трудных, запутанных случаях могут дополнительно оценивать:
- объем выброса крови левым желудочком (норма 3,5-5,5 л/мин.),
- сердечный индекс (норма 2,6-4,2 л/мин.*м 2 ).
Показатели исследования имеют некоторые особенности. Все нормативы для каждого отдельного маленького пациента вычисляют индивидуально в соответствии с площадью тела ребенка. Последний показатель рассчитывают с помощью специальных формул, зная рост малыша в см, его вес в кг. При обследовании оцениваются следующие основные показатели:
- 1. Размер полости ПЖ.
- 2. Размер левого желудочка (в диастолу).
- 3. Толщина стенки ЛЖ и межжелудочковой перегородки.
- 4. Размер полости левого предсердия.
- 5. Аорта (восходящий отдел).
Детям также проводят дополнительно допплерометрию. В детском возрасте скорость тока крови немного выше, чем у взрослых. Нормальные показатели:
- 1. Трансмитральный ток (0,8-1,3 м/с).
- 2. Транскуспидальный ток (0,5-0,8 м/с).
- 3. Транспульмональный ток (0,7-1,1 м/с).
- 4. Ток в конечных отделах сердца (0,7-1,2 м/с).
Эти показатели универсальные для всех детей до 18 лет, независимо от их роста либо веса.
Без данного обследования трудно считать диагностику патологий сердечно-сосудистой системы полноценной. Такое исследование благодаря своей разносторонности, комплексности в короткие сроки позволяет выявить кардиологические проблемы, способствуя скорой постановке диагноза с последующим назначением адекватного лечения.
Перечень недугов сердечно-сосудистой системы, которые можно выявить при эхокардиографии:
- ишемические изменения миокарда;
- инфаркт, предынфарктное состояние;
- артериальная гипертензия, гипотензия;
- всевозможные пороки сердечно-сосудистых органов (врожденные, приобретенные);
- недостаточность работы сердца;
- сбои ритма;
- ревматическая патология;
- миокардиты, перикардиты, кардиомиопатии различных видов;
- вегето-сосудистая дистония.
Благодаря своей высокой информативности, доступности данный метод исследования считают ведущим в первичной диагностики сердечной патологии.
И немного о секретах.
Вы когда-нибудь мучались от БОЛЕЙ В СЕРДЦЕ? Судя по тому, что вы читаете эту статью — победа была не на вашей стороне. И конечно вы все еще ищете хороший способ, чтобы привести работу сердца в норму.
Тогда почитайте, что говорит Елена Малышева в своей передаче о натуральных способах лечения сердца и очистки сосудов.
Вся информация на сайте предоставлена в ознакомительных целях. Перед применением любых рекомендаций обязательно проконсультируйтесь с врачом.
Полное или частичное копирование информации с сайта без указания активной ссылки на него запрещено.
Источник: http://vashflebolog.ru/diagnostics/ultrasonography/rasshifrovka-rezultatov-uzi-serdca-2.html
Мжп сердца норма
Сердце – один из наиболее важных в поддержании жизни органов. Поэтому этот орган имеет довольно сложную как структурную, так и функциональную организацию. Для диагностики нарушений состояния сердца придумано или адаптировано множество методов диагностики: начиная с осмотра и заканчивая контрастной томографией. Однако не все методы могут одновременно показывать состояние как структуры, так и работы важнейшего мотора в режиме реального времени. Таким требованиям отвечает ультразвуковая диагностика.
Показания и противопоказания
Показания к проведению ультразвукового обследования сердца, как правило, определяются ещё во время клинического обследования.
- Плановое обследование новорожденным, подросткам в период интенсивного роста, спортсменам, а также женщинам при планировании беременности
- Нарушения ритма сердца
- Артериальная гипертензия
- После перенесённых острых сердечно-сосудистых патологий
- Клинические признаки изменения структуры сердца (расширение границ желудочков и предсердия, сосудистого пучка, патологическая конфигурация, шумы над точками клапанов)
- ЭКГ признаки нарушений в структуре или функции сердца
- При наличии данных за сердечную недостаточность
- При ревматических заболеваниях
- При подозрении на бактериальный эндокардит
- Подозрения на воспалительное заболевание сердца или перикарда по другой причине
- Наблюдение за динамикой лечения или контроль перед и после оперативного вмешательства на сердце
- Контроль при проведении пункции перикарда
Противопоказаний к проведению УЗИ сердца, как и противопоказания к проведению ультразвукового исследования на данный момент не имеется.
Существуют некоторые ограничения, например, при проведении процедуры трансторакального УЗИ сердца людям с выраженной подкожно-жировой клетчаткой или травмами в области проведения процедуры, при установленном кардиостимуляторе.
Существует сложность проведения УЗИ при повышенной воздушности лёгких, которые, увеличиваясь, прикрывают сердце, а смена фаз среды отражает ультразвук.
Подготовка
Перед проведением УЗИ сердца не требуется специальной подготовки, нет необходимости в диете или изменении питьевого режима. Важно, что беспокойство при проведении процедуры может несколько исказить результаты, ведь сердце – орган, который одним из первых реагирует на изменения настроения.
Процедура проходит безболезненно и безопасно, поэтому волноваться причин нет. Также перед УЗИ не рекомендуется использовать вещества, которые могут повлиять на ритм и проводимость сердца (не курить за 2 часа). При проведении чреспищеводного УЗИ исследования есть необходимость в анестезии: проводится местная анестезия полости рта и, при необходимости, общая анестезия для введения датчика.
Как проводится диагностика
Ультразвуковое исследование сердца может проводиться разными способами. Наиболее распространено применение трансторакального и чреспищеводного способов.
При трансторакальном способе УЗИ датчик устанавливается на область грудины в её средней и нижней третях и на левую область грудной клетки. Обследуемый при этом лежит на левом боку. На область проекции исследуемого органа наносится специальный акустический гель, облегчающий проведение ультразвука. Процедура продолжается обычно не более получаса.
Чреспищеводное УЗИ проводится после установки ультразвукового датчика в просвет пищевода. В последнем случае для проведения ультразвукового исследования нет препятствий в виде ткани лёгкого или возможной выраженной подкожно-жировой клетчатки.
Пищевод очень удобен для проведения исследования, так как он подходит очень близко к сердцу, а на уровне левого предсердия прилегает к нему непосредственно, без перикарда. Однако установка датчика в пищевод может принести значительные неудобства для обследуемого, в таких случаях требуется специфическая подготовка – общая анестезия.
Другим способом проведения ультразвуковой диагностики болезней сердечно-сосудистой системы является стресс-эхокардиография. Это метод подразумевает проведения УЗИ сердца после стимуляции его работы. Для этого могут быть использованы специальные препараты или физическая нагрузка.
Такой метод используется в диагностике ишемической болезни сердца, нарушений ритма или функциональной недостаточности клапанов (когда эти нарушения вызываются под контролем врача для её выявления и документирования).
Отдельно стоит ультразвуковая доплерография. Этот метод основан на отражении ультразвука за промежуток времени от изменившей своё положение точки и призван выявлять нарушения именно кровотока, конкретно для сердца – в его полостях. Определяя скорость и направление кровотока можно определять состояние клапанов: норму, недостаточность или стенозирование.
Для определения состояния сердца плода используется другой метод – кардиотокография, который исследует частоту сердечных сокращений плода, ритм, ускорения и замедления с целью выявления внутриутробной гипоксии плода.
Результаты исследования: отклонения и нормы
Нормальные результаты
- На УЗИ сердца сначала рассматриваются и оцениваются показатели аорты. В восходящем отделе её диаметр в норме не превышает 40 мм. Легочная артерия в норме в пределах 11 – 22 мм.
- Показатели левого предсердия: его размер должен быть от 20 до 36 мм.
- Правый желудочек: толщина стенки – 2–4 мм, диаметр колеблется от 7 до 26 мм.
- Левый желудочек: конечный диастолический диаметр 37–55 мм,
- конечный систолический диаметр 26–37 мм,
- диастолический объём 55–149 мл,
- систолический объём 18–40 мл (соответственно, фракция выброса 55 – 65%),
- толщина задней стенки 9–11 мм.
- Толщина межжелудочковой перегородки 9–10 мм (несколько уменьшается в систолу).
- Максимальная скорость кровотока через митральный клапан 0,6 – 1,3 м/с,
- через трёхстворчатый клапан 0,3 – 0,7 м/с,
- площадь левого предсердно-желудочкового отверстия около 5 см², правого – около 6 см²,
- толщина створок должна быть не более 2 мм.
- Створки в норме гладкие, полностью смыкаются в систолу желудочков и пролабируют не более чем на 2 мм, в систолу предсердий открываются без стенозов.
- Аортальный клапан: площадь отверстия около 3–4 см².
Ультразвуковые признаки патологий
- Артериальная гипертензия и симптоматические артериальные гипертонии (синдром повышенного артериального давления при других заболеваниях) характеризуется картиной утолщения стенки левого желудочка. Возможны также находки, которые могут быть причиной гипертонии: коарктация аорты (сужение её после отхождения левой подключичной артерии от дуги – в месте артериальной связки) или нарушения нормальной работы аортального клапана (стеноз), расширение аорты в восходящем отделе. Кроме того, атеросклеротические бляшки, найденные в устье аорты, могут быть причиной артериальной гипертонии.
- Клапанные пороки сердца. Такие нарушения характеризуются стенозированием клапанных отверстий или наоборот недостаточностью клапанов. Наиболее часто поражается митральный клапан.
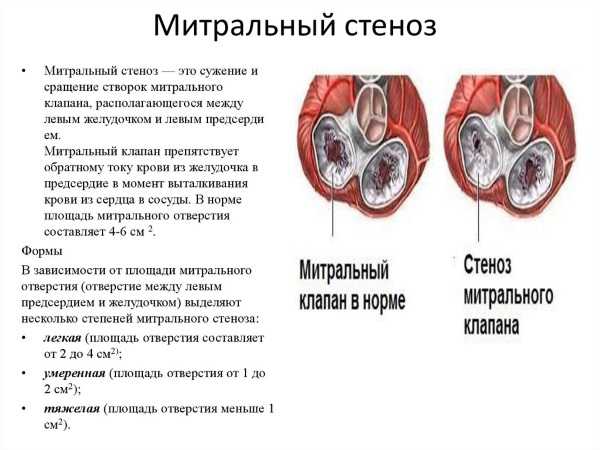
Стеноз митрального клапана
При его стенозе самым главным признаком будет являться уменьшение площади левого предсердно-желудочкового отверстия, раннее закрытие створок клапана (раньше, чем створок трёхстворчатого клапана), далее могут появляться признаки замедления открытия клапана в систолу предсердий, утолщение стенки левого предсердия, расширение его полости, намного позже – утолщение стенок правого желудочка и правого предсердия, снижение наполнения левого желудочка и, соответственно, выброса в аорту.
Недостатояность митрального клапана
Такая патология характеризуется наличием обратного тока крови (регургитацией) в систолу из левого желудочка обратно в левое предсердие: в лёгкой стадии это 30% фракции выброса, в средней – до 50%, в тяжёлой – большая часть объёма предсердия заполняется не за счёт крови из лёгочных вен, а из левого желудочка. Компенсаторно позднее развиваются гипертрофия стенки левого желудочка и увеличение его полости. Ревматические заболевания чаще всего вызывают именно такой порок сердца.
Патологии трёхстворчатого клапана
Клапанные пороки (стеноз и недостаточность) трёхстворчатого клапана встречаются реже, их УЗИ признаки сходны с таковыми при митральных пороках, за исключением отсутствия проявлений со стороны левых отделов сердца при трёхстворчатом стенозе.
- Аортальные пороки: для стеноза характерно снижение площади аортального отверстия, со временем развивается утолщение миокарда левого желудочка для того, чтобы противостоять сопротивлению створок. Аортальная недостаточность характеризуется неполным закрытием клапана в диастолу и, соответственно, частичной регургитацией крови в полость левого желудочка. Показатели те же: 30% заброса – для лёгкой степени тяжести, 30–50% для средней степени и более 50% – тяжёлая аортальная недостаточность (на УЗИ также определяется длина струи крови, забрасываемой в левый желудочек: соответственно по степеням тяжести 5 мм, 5–10 мм и более 10 мм).
- Пороки клапана лёгочной артерии по проявлениям сходны с аортальными, однако встречаются намного реже.
- Бактериальный эндокардит создаёт картину аортальной (как правило) недостаточности из-за изменения нормальной конфигурации створок клапана. Помимо изменений сердца, характерных для аортальной недостаточности, на УЗИ картине створок выявляются бактериальные вегетации, которые и являются основанием для постановки диагноза.
- Постинфарктное состояние.
Инфаркт миокарда, как правило, диагностируется с помощью более быстрых и простых методов исследования (ЭКГ), которые позволяют поставить диагноз острого состояния и начать неотложные мероприятия. Поэтому УЗИ используется больше для оценки нанесённого вреда сердечной мышце патологическим процессом и уточнении очага инфаркта.
Локализация очага – определение зоны изменённой эхогенности стенки левого желудочка, в том числе и рубцовой ткани и областей со сниженной или отсутствующей двигательной активностью.
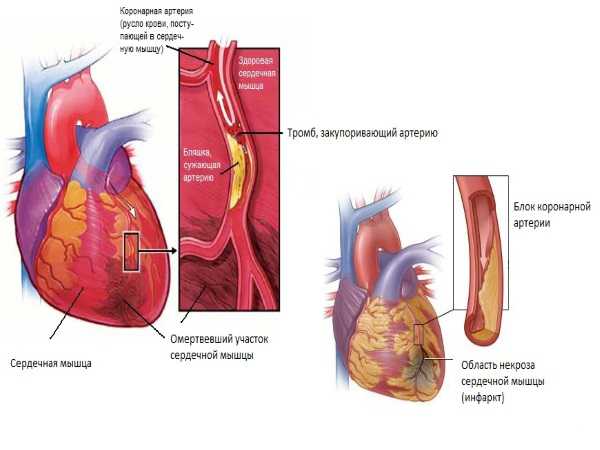
Осложнениями инфаркта миокарда, выявляемыми на УЗИ, могут быть: аневризма сердца (выпячивание истончённой стенки левого желудочка в полость перикарда), разрыв межжелудочковой перегородки (выравнивание давления крови в левом и правом желудочках), разрыв стенки сердца и тампонада (заполнение полости сердечной сумки кровью, повышение там давления и нарушение работы сердца), разрыв сосочковой мышцы (она удерживает створку митрального клапана, соответственно при разрыве мышцы на УЗИ признаки недостаточности клапана) и другие.
После перенесённого инфаркта миокарда или в острый его период могут появляться нарушения проводимости или ритма сердечных сокращений.
- Нарушения ритма и проводимости миокарда.
Опять же, решающее значение в постановке диагноза решает электрокардиография, однако УЗИ может использоваться для уточнения характера нарушения: уточнение ритма сокращения отдельных камер, выявление изменений в структуре миокарда (постинфарктный рубец), которые могут быть причиной различных нарушений проводимости, экстрасистолий.
Перикардит бывает сухой (воспаление околосердечной сумки), выпотной (в полости появляется жидкость — экссудат) и констриктивный (после выпотного между листками перикарда могут образовываться фибриновые спайки, которые ограничивают движения сердца). Лучше на УЗИ можно определить именно скопление жидкости, которое выглядит как расширение гипоэхогенной полоски вокруг сердца. Также задачей УЗИ является контроль проведения пункционной иглы для аспирации этой жидкости.
Заключение
УЗИ на сегодняшний день является практически универсальным методом исследования нарушений в различных системах организма, в том числе и сердечно-сосудистой. ЭХО сердца с успехом применяется для выявления как органических, так и функциональных патологий сердца.
uziprosto.ru
УЗИ сердца: толкование результатов, нормы и возможные изменения
УЗИ сердца, или эхокардиография – это метод исследования, который позволяет выявить наличие некоторых структурных аномалий или изменений в сердце, возникающих при различных заболеваниях или пороках развития. Эхокардиография широко применяется в диагностике пороков развития сердца у детей, заболеваний сердечной мышцы (миокарда), заболеваний клапанов сердца, сердечной сумки (перикарда), крупных сосудов (аорта и легочный ствол) и т.д. УЗИ сердца это совершенно безболезненный и безопасный метод обследования.
Из каких частей состоит сердце?
Сердце человека состоит из четырех камер: два предсердия и два желудочка. Предсердия (правое и левое) занимают верхнюю часть сердца, а желудочки (правый и левый) нижнюю. Правое и левое предсердия разделены между собой межпредсердной перегородкой, а правый и левый желудочки межжелудочковой перегородкой. Перегородки между камерами сердца предотвращают перемешивание венозной и артериальной 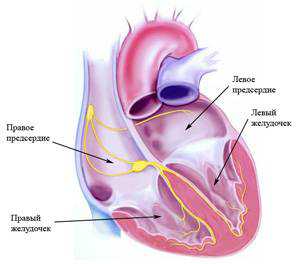 крови. Правое предсердие сообщается с правым желудочком через трехстворчатый клапан. Вместе они образуют «правое сердце», которое перекачивает венозную кровь в легкие. Левое предсердие сообщается с левым предсердием через митральный клапан. Вместе, левое предсердие и левый желудочек, образуют «левое сердце», которое перекачивает артериальную кровь, обогащенную кислородом, от легких ко всем остальным органам организма человека. Все камеры сердца (предсердия и желудочки) сообщаются с крупными сосудами: по одним кровь поступает в сердце, а в другие кровь выбрасывается при сердечном сокращении. Между предсердиями и желудочками, а также между желудочками и крупными сосудами имеются клапаны – образования, не позволяющие крови оттекать обратно во время сердечного сокращения. Сердечный цикл состоит из двух фаз: систолы и диастолы. Систола представляет собой сокращение или напряжение сердечной мышцы, во время которого кровь выталкивается из сердца. Диастола – это расслабление сердечной мышцы, во время которого кровь вновь наполняет желудочки сердца. Эти две фазы сердечного цикла непрерывно следуют друг за другом, обеспечивая работу сердца.
крови. Правое предсердие сообщается с правым желудочком через трехстворчатый клапан. Вместе они образуют «правое сердце», которое перекачивает венозную кровь в легкие. Левое предсердие сообщается с левым предсердием через митральный клапан. Вместе, левое предсердие и левый желудочек, образуют «левое сердце», которое перекачивает артериальную кровь, обогащенную кислородом, от легких ко всем остальным органам организма человека. Все камеры сердца (предсердия и желудочки) сообщаются с крупными сосудами: по одним кровь поступает в сердце, а в другие кровь выбрасывается при сердечном сокращении. Между предсердиями и желудочками, а также между желудочками и крупными сосудами имеются клапаны – образования, не позволяющие крови оттекать обратно во время сердечного сокращения. Сердечный цикл состоит из двух фаз: систолы и диастолы. Систола представляет собой сокращение или напряжение сердечной мышцы, во время которого кровь выталкивается из сердца. Диастола – это расслабление сердечной мышцы, во время которого кровь вновь наполняет желудочки сердца. Эти две фазы сердечного цикла непрерывно следуют друг за другом, обеспечивая работу сердца.
С какой целью производится УЗИ сердца, или эхокардиография?
УЗИ сердца является доступным и простым методом исследования, которое позволяет выявить некоторые заболевания сердца еще до появления их симптомов. Эхокардиография, как правило, показана людям с жалобами на одышку, головокружение, слабость, случаи потери сознания, чувство учащенного сердцебиения или «перебоев» в работе сердца, боли в области сердца и др. Врач назначает эхокардиографию при выявлении шумов в сердце, подозрении на болезни, приводящие к поражению сердца (ревматизм и др.), при повышенном артериальном давлении, наличии изменений на ЭКГ (например, признаки гипертрофии миокарда), хронических заболеваниях легких и т.д. УЗИ сердца детям показано при подозрении на наличие врожденного порока развития сердца. Большинство современных аппаратов сочетают классическое УЗИ сердца с допплерографией – методом, позволяющим увидеть направление движения крови в камерах сердца (что очень важно для определения показателей работы сердца, а также для выявления заболеваний клапанного аппарата сердца).
Подготовка к УЗИ сердца (эхокардиографии)
УЗИ сердца не требует никакой специальной подготовки.
Каковы нормы при УЗИ сердца?
Во время УЗИ сердца определяется множество показателей работы сердца, которые могут быть оценены только врачом, индивидуально для каждого пациента. Ниже приведены лишь некоторые основные нормы показателей, измеряемых при эхокардиографии:
| Показатель | Норма для взрослого |
| Толщина стенки левого желудочка в систолу | 10 – 16 мм |
| Толщина стенки левого желудочка в диастолу | 8 – 11 мм |
| Толщина стенки правого желудочка | 3 – 5 мм |
| Толщина межжелудочковой перегородки в систолу | 10 – 15 мм |
| Толщина межжелудочковой перегородки в диастолу | 6 – 11 мм |
| Диаметр аорты | 18 – 35 мм |
| Фракция выброса левого желудочка | Более 50% |
Какие заболевания могут быть выявлены с помощью УЗИ сердца (эхокардиографии)?
При УЗИ сердца обращают внимание на размеры камер сердца, толщину их стенок, на очертания и работу клапанов сердца, на движения миокарда (сердечной мышцы) и т.д. Изменения того или иного параметра указывает на различные заболевания сердца:
Врожденные пороки сердца у детей
Врожденные пороки сердца — это группа дефектов в строении сердца, которые появляются внутриутробно в результате воздействия неблагоприятных факторов на развивающийся плод. Наиболее часто встречаются следующие врожденные пороки: Открытый артериальный проток – это проток, соединяющий легочную артерию и аорту, который функционирует во время внутриутробной жизни плода, но в норме закрывается вскоре после рождения ребенка (обычно к 2-8 неделе жизни). Открытый артериальный проток в детском возрасте может ничем не проявляться, или же отмечается отставание в развитии ребенка, посинение кожи (особенно нижней половины туловища) во время плача, частые пневмонии. На УЗИ сердца у детей с открытым артериальным протоком наблюдается утолщение (гипертрофия) стенки левого предсердия и желудочка, с помощью допплерографии определяет наличие сброса крови из аорты в легочную артерию. Дефект межжелудочковой перегородки – это отверстие в перегородке между правым и левым желудочком, через которое кровь из левого желудочка (где давление крови высокое) попадает в правый желудочек (где давление крови намного ниже). Основными симптомами дефекта межжелудочковой перегородки являются: отставание ребенка в развитии, частые пневмонии. На эхокардиографии у детей с дефектом межжелудочковой перегородки отмечается расширение полостей сердца, утолщение его стенок (гипертрофия миокарда); с помощью допплерографии определяется сброс крови из левого желудочка в правый. Дефект межпредсердной перегородки – это наличие отверстия в перегородке между предсердиями. На УЗИ сердца при таком пороке, как правило, отмечается утолщение стенок предсердий, а в некоторых случаях видно само отверстие в перегородке.
Пороки митрального клапана.
Митральный клапан располагается между левым предсердием и левым желудочком и не позволяет крови попадать из желудочка в предсердие во время сердечного сокращения (систолы). Стеноз митрального клапана – это сужение отверстия, через которое кровь поступает из левого предсердия в левый желудочек во время расслабления сердца (диастолы). Основными симптомами митрального стеноза являются: головокружение, одышка, слабость, сухой кашель, приступы сердцебиения, боли в груди. При стенозе митрального клапана на эхокардиографии определяется утолщение его створок, утолщение стенок левого предсердия и правого желудочка сердца (гипертрофия левого желудочка), аномальные движения створок митрального клапана и др. Пролапс (недостаточность) митрального клапана – это расширение отверстия между левым предсердием и левым желудочком или недостаточно плотное закрытие створок митрального клапана во время сердечного сокращения (систолы). Врожденный пролапс митрального клапана 1-2 степени, который встречается у многих совершенно здоровых людей, не является опасным заболеванием и не требует никакого лечения. Возникновение пролапса митрального клапана возможно также при некоторых заболеваниях (эндокардит, ревматизм и пр). При этих заболеваниях, недостаточность митрального клапана часто и долгое время протекает бессимптомно. Основными признаками митральной недостаточности являются: одышка, слабость, боли в сердце во время физических нагрузок. При недостаточности митрального клапана на УЗИ сердца определятся утолщение стенок левого желудочка и левого предсердия, неполное смыкание створок митрального клапана во время сокращения сердца и др. С помощью допплерографии выясняют степень недостаточности митрального клапана.
Пороки аортального клапана
Аортальный клапан расположен в аорте и не дает крови возвращаться обратно в сердце после сердечного сокращения. Стеноз устья аорты (аортальный стеноз) – это сужение отверстия, через которое происходит выброс крови из левого желудочка в аорту. Аортальный стеноз долгое время протекает бессимптомно, в дальнейшем, проявляется слабостью, головокружением, обмороками при физическом напряжении, а также болями в области сердца. При аортальном стенозе на УЗИ сердца определяется утолщение стенок левого желудочка и левого предсердия (гипертрофия миокарда), а также сужение диаметра аортального отверстия. Пролапс (недостаточность) аортального клапана – это недостаточное закрытие створок аортального клапана, в результате которого кровь возвращается из аорты в левый желудочек. Пролапс аортального клапана нередко является следствием расширения луковицы (начального отрезка) аорты. Основными симптомами недостаточности аортального клапана являются: одышка, повышенная утомляемость, слабость, боли в области сердца. На УЗИ сердца определяется утолщение левого желудочка и левого предсердия, а также с помощью допплерографии определяется обратный ток крови в левый желудочек (регургитация). Общей характеристикой большинства случаев пороков строения клапанов сердца, является их длительное бессимптомное развитие. Инфаркт миокарда – это гибель участка сердечной мышцы, которая возникает в результате нарушения кровоснабжения сердца. Основными симптомами острого инфаркта миокарда являются: выраженная боль в области сердца, отдающая в левую половину шеи, в левую руку, которая длится более 15-20 минут, одышка, чувство «перебоев» в работе сердца, возможен обморок. На эхокардиографии при инфаркте миокарда определяется отсутствие или ослабление силы сокращения определенного участка сердечной мышцы. Экссудативный перикардит – это заболевание сердечной оболочки (перикарда), в результате которого в полости перикарда вокруг сердца скапливается жидкость. Существует множество причин развития экссудативного перикардита: вирусные инфекции, острый инфаркт миокарда, травмы грудной клетки, опухоли и др. Основными симптомами экссудативного перикардита являются: одышка, чувство тяжести в области сердца, кратковременные эпизоды потери сознания и др. На УЗИ сердца при экссудативном перикардите определяется наличие жидкости в перикарде (сердечной сумке). Миокардиты – это группа заболеваний, которые сопровождаются воспалением сердечной мышцы – миокарда. Миокардиты встречаются при различных вирусных, бактериальных инфекциях (например, при дифтерии), а также при отравлениях ядами и т.д. Основные симптомы миокардита: чувство слабости, повышенная утомляемость, чувство «перебоев» в работе сердца. При миокардите на УЗИ сердца определяется расширение всех полостей сердца, снижение его сократительной способности, уменьшение фракции выброса левого желудочка (в норме фракция выброса составляет больше 50%). Инфекционный эндокардит – это заболевание внутренней оболочки сердца (эндокарда), которое возникает в результате попадания в кровь инфекции (бактерии, грибы) и отложения ее на клапанах сердца. Основными симптомами инфекционного эндокардита являются: повышение температуры тела, озноб, боли в суставах, боли в области сердца, острые боли в животе и др. Как правило, на УЗИ инфекционный эндокардит сопровождается появлением вегетаций (разрастаний) на клапанах сердца, а также наличием дефектов «прорывов» в клапанах.
УЗИ сердца во время внутриутробного развития плода
Современные аппараты для УЗИ обладают достаточной проникающей и разрешающей способностью для того чтобы сканировать структуру сердца плода во время его внутриутробного развития. Обычно определение структуры сердца плода с помощью УЗИ является одним из компонентов стандартной процедуры УЗИ диагностики во время беременности. Следует подчеркнуть тот факт, что структура сердца плода сильно отличается от структуры плода новорожденного ребенка. В частности, для сердца плода является совершенно нормальным наличие открытого аорто-пульмонарного канала (Баталов канал), соединяющего аорту и легочный ствол, а также отверстия в межпредсердной перегородке. Оценка состояния сердца плода бывает очень важной в случае беременности с высоким риском рождения ребенка с тяжелым пороком сердца. В таких случаях, обнаружив отклонения в развитии сердца ребенка при помощи УЗИ, врачи могут посоветовать прервать беременность или провести операцию на сердце еще не рожденного ребенка.
polismed.ru
Нормальные результаты УЗИ
Функция сердца существенно зависит от возраста пациента, поэтому нормы показателей отличаются у взрослой группы населения и детей. Нормальный объем сердца и крупных сосудов у ребенка значительно меньше, при большей скорости кровотока. К 18 годам, при отсутствии поражений этих органов, происходит их постепенное увеличение со снижением средней скорости.
Норма УЗИ у взрослых
С помощью УЗИ оценивают строение и размеры всех основных элементов сердца: 2-х предсердий и 2-х желудочков (правых и левых), их стенок и межжелудочковую перегородку. Необходимо отметить, что некоторые образования изменяются, в зависимости от того сокращается (систола) или расслабляется (диастола) сердце. Это левый желудочек и межжелудочковая перегородка.
В соответствии с данными профессора С.И. Пиманова, следует считать нормальными следующие показатели при расшифровке:
- Размер полости ЛП (левого предсердия) – от 8-ми до 40 мм;
- Размер полости ПЖ (правого желудочка) — от 9-ти до 30-ти мм;
- Размер полости ЛЖ (левого желудочка) – до 41 мм (систолический), до 57 мм (диастолический);
- Толщина стенки (задней) ЛЖ — 12-18 мм (систолический), 7-12 (диастолический);
- Толщина МЖ (межжелудочковой перегородки) -11-16 мм (систолический), 7-12 мм (диастолический);
- Размеры аорты (восходящего отдела) – до 40 мм;
- Размеры легочной артерии (начального отдела) – от 18-ти до 28 мм.
Обычное УЗИ, как правило, дополняется доплерометрией – это метод определения скорости перемещения крови по отделам сердца. С помощью него, делают вывод о состоянии клапанного аппарата и способности сердца к сокращению.
Скорость кровотока определяется в проекции какого-либо клапана и в конечных отделах сердца (выход левого желудочка в аорту):
- Трансмитральный ток (через двустворчатый клапан) — 0,6-1,3 метров/сек;
- Транскуспидальный ток (через трехстворчатый клапан) — 0,3-0,7 метров/сек;
- Транспульмональный ток (через легочный клапан) — 0,6-0,9 метров/сек;
- Ток в конечных отделах сердца (через аортальный клапан) — 0,7-1,1 метров/сек.
Как правило, вышеперечисленных показателей достаточно для постановки диагноза. Дополнительно возможно оценить объем выброса крови левого желудочка (норма 3,5-5,5 л/минуту), высчитать сердечный индекс (норма 2,6-4,2 л/минуту*м2) и другие характеристики работы сердца.
Для оценки динамики болезней, УЗИ обязательно проводят несколько раз. Интервал зависит от времени терапии и состояния пациента. Количество ультразвуковых обследований не ограничено для больного, так как метод не имеет противопоказаний и негативного влияния на организм.
Норма УЗИ у детей
Расшифровка проведенной ультразвуковой диагностики у детей имеет особенности. Нормальный показатель определяется в соответствии с площадью тела ребенка. Чтобы ее определить, достаточно воспользоваться готовыми формулами подсчета (необходимые параметры – рост в см и вес в кг).
Определив нужные границы нормы УЗИ, можно сделать заключение о наличии/отсутствии патологий при расшифровке данных:
| Меньше 0,5 | Размер полости ПЖ | 41334 |
| Размер левого желудочка (в диастолу) | 13-32 | |
| Толщина стенки ЛЖ и межжелудочковой перегородки | 42525 | |
| Размер полости левого предсердие | 45474 | |
| Аорта (восходящий отдел) | 42186 | |
| 0,6-1,0 | Размер полости ПЖ | 43191 |
| Размер левого желудочка (в диастолу) | 24-42 | |
| Толщина стенки ЛЖ и межжелудочковой перегородки | 42556 | |
| Размер полости левого предсердие | 18-28 | |
| Аорта (восходящий отдел) | 14-22 | |
| 1,1-1,5 | Размер полости ПЖ | 42917 |
| Размер левого желудочка (в диастолу) | 33-47 | |
| Толщина стенки ЛЖ и межжелудочковой перегородки | 42588 | |
| Размер полости левого предсердие | 20-30 | |
| Аорта (восходящий отдел) | 17-27 | |
| Более 1,5 | Размер полости ПЖ | 42948 |
| Размер левого желудочка (в диастолу) | 42-52 | |
| Толщина стенки ЛЖ и межжелудочковой перегородки | 42589 | |
| Размер полости левого предсердие | 21-37 | |
| Аорта (восходящий отдел) | 20-28 |
Помимо показателей УЗИ, отражающих структуру сердца, детям также показано проведение доплерометрии. Средняя скорость движения крови их несколько выше, чем во взрослом организме, что необходимо учитывать при расшифровке:
- Трансмитральный ток — 0,8-1,3 метров/сек;
- Транскуспидальный ток — 0,5-0,8 метров/сек;
- Транспульмональный ток — 0,7-1,1 метров/сек;
- Ток в конечных отделах сердца — 0,7-1,2 метров/сек.
Оценка этих показателей не зависит от площади тела и является универсальной при возрасте до 18 лет.
Очевидно, что без проведения УЗИ и его расшифровки нельзя считать полноценной диагностику патологий сердца. Небольшая стоимость исследования, высокая скорость выполнения (10-15 минут), наличие ультразвуковых аппаратов на периферии позволяет каждому больному пройти через это исследование. Оно позволяет оценить не только строение всех элементов сердца, но и его сократительную способность. Сочетание информативности и доступности делает этот метод ведущим в первичной диагностики сердечно-сосудистых болезней.
uzigid.ru
Когда необходимо сделать УЗИ сердца?
 Клиника многих заболеваний (ЖКТ, нервной системы, органов дыхания) схожа с таковой при кардиологических патологиях. Чтобы правильно поставить диагноз, необходимо сделать УЗИ сердца в случае, когда имеют место перечисленные ниже симптомы:
Клиника многих заболеваний (ЖКТ, нервной системы, органов дыхания) схожа с таковой при кардиологических патологиях. Чтобы правильно поставить диагноз, необходимо сделать УЗИ сердца в случае, когда имеют место перечисленные ниже симптомы:
- тошнота, сопровождающаяся скачками АД;
- постоянно возникающие головные боли; • головокружения вплоть до потери сознания;
- слабость;
- непроходящий кашель;
- одышка;
- отеки (ног, туловища);
- сердечные аритмии;
- сердцебиение или чувство замирания сердечной мышцы;
- боли разной локализации: в верхней половине живота, в правом подреберье, в груди, под лопаткой слева, за грудиной;
- увеличенная печень;
- холодные конечности;
- бледная, с синюшным оттенком, кожа;
- гипертермия на фоне одышки, грудной боли и цианоза, а так же появления данной симптоматики после приема спиртных напитков;
- при аускультации прослушиваются шумы.
Именно такое исследование позволяет подтвердить или исключить поражение сердца.
Показания
Существует ряд заболеваний, при которых «страдает» сердце. К ним относятся:
- склеродермия;
- стенокардия;
- ревматизм;
- миокардиодистрофия;
- врожденные аномалии и приобретенные пороки;
- системные патологии (красная волчанка и т.д.);
- инфаркт миокарда в анамнезе;
- аритмии;
- аневризма сосудов;
- опухолевые образования;
- артериальная гипертензия (включая гипертоническую болезнь);
- сердечные шумы невыясненной этиологии.
При наличии этих патологий ультразвуковое исследование дает возможность своевременно заметить появление каких-либо отклонений (как анатомических, так и функциональных), и принять адекватные меры.
УЗИ сердца проводится в случаях, когда необходимо установить причину появления изменений на ЭКГ, тип сердечной недостаточности, а так же для оценки функционального состояния органа у спортсменов и у людей, перенесших операцию на сердце.
Процедура безопасная, выполняется пациентам любого возраста. Направления не требуется. Если врач рекомендует ее провести, где сделать УЗИ сердца – решать должен сам пациент, исходя из своих материальных возможностей. Стоимость УЗИ сердца варьирует от 1200 до 4500 рублей (в зависимости от уровня медицинского учреждения, квалификации специалиста и объема необходимого обследования).
Когда нужно сделать УЗИ ребенку
УЗИ сердца ребенку необходимо сделать в случае, когда имеют место следующие нарушения:
- беспричинная потеря сознания;
- отклонения в кардиограмме;
- наличие в сердце шумов;
- частые простуды;
- наследственная отягощенность (у близких родственников имели место сердечные патологии);
- малыш с трудом сосет бутылочку (или грудь);
- ребенок говорит о неприятных и болезненных ощущениях в области груди;
- у малыша (даже в состоянии покоя) цвет кожи вокруг рта, а так же на ручках и ножках, изменяется;
- при небольших физических нагрузках ребенок сильно потеет, быстро устает.
Если родители хотят знать, здорово ли сердце их малыша, необходимо обследовать орган. Где можно сделать УЗИ сердца, расскажет врач. Информация о том, сколько стоит УЗИ сердца, уточняется по телефону у медрегистратора или на сайте медицинского учреждения. Цены на эту услугу колеблются в пределах 1200-2500 рублей.
УЗИ у плода
Для ранней диагностики заболеваний сердечнососудистой системы, уже на ранних этапах эмбрионального развития проводится УЗИ сердца плода.
На первое ультразвуковое исследование женщина приходит при сроке 6-8 недель. Фиксируя показания УЗИ сердца плода при беременности на этом этапе, врач обращает внимание на частоту сердечных сокращений. В норме данный показатель находится в пределах 110-130 уд/мин. Если ЧСС выше указанных цифр, это говорит о недостаточном поступлении к органам и тканям зародыша кислорода. При низких показателях ЧСС возможны какие-то патологии со стороны сердечной мышцы.
На ранних сроках по УЗИ сердца плода можно узнать, скольких малышей вынашивает женщина.
Когда будущая мама приходит на УЗИ сердца на более поздних сроках беременности, врач оценивает не только число сердечных сокращений в минуту, но и правильность развития органа, наличие (или отсутствие) пороков.
На 20-й неделе сердечные камеры и их структуры хорошо визуализируются. И увидеть какие-либо отклонения для опытного специалиста не представляет труда. В случае выявления у будущего малыша сердечной патологии, к лечению можно приступить сразу, после его рождения.
Какую информацию дает ультразвуковое исследование?
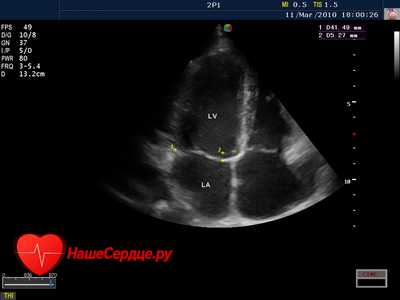 Прибегая к данному методу диагностики, пациента интересует вопрос: что показывает УЗИ сердца. Первое, на что обращает внимание врач – морфологические параметры. К ним относят: размер органа и его параметры, объем и толщину стенок его камер, состояние клапанного аппарата, сосудов, присутствие рубцовых изменений или тромбов (при наличии таковых). Так же оценивается функциональная активность сердца: частота сокращений, ритмичность работы и т.д. дается оценка состоянию перикарда и миокарда.
Прибегая к данному методу диагностики, пациента интересует вопрос: что показывает УЗИ сердца. Первое, на что обращает внимание врач – морфологические параметры. К ним относят: размер органа и его параметры, объем и толщину стенок его камер, состояние клапанного аппарата, сосудов, присутствие рубцовых изменений или тромбов (при наличии таковых). Так же оценивается функциональная активность сердца: частота сокращений, ритмичность работы и т.д. дается оценка состоянию перикарда и миокарда.
Расшифровка результатов ультразвукового исследования сердца
По окончании УЗИ врач заполняет протокол обследования с (расшифровкой УЗИ сердца и заключением). В протоколе напротив каждого параметра указаны показатели нормы УЗИ сердца, с которыми и сравнивают данные обследуемого.
Показатели нормы для левого желудочка
Нормальные показатели УЗИ сердца могут разниться, в зависимости от пола пациента.
Масса миокарда – 95-141г (для женщин), 135-182г (для мужчин).
Индекс массы для миокарда (ИММЛЖ) – 71-89г/м2 (для женщин), 71-94г/м2 (для мужчин).
Конечный диастолический размер – от 4,6 до 5,7см.
Конечно-систолический размер – от 3,1 до 4,3см.
Толщина стенки вне сокращения сердца (в фазу диастолы) – около 1,1см. Если этот показатель увеличен, это обозначается термином «гипертрофия». Такое изменение чаще всего связано с повышенной нагрузкой на сердечную мышцу.
Фракция выброса составляет 55-60%. Показывает, сколько крови (в объеме) выбрасывает в момент очередного сокращения сердце (по отношению к общему количеству крови в органе). Низкие цифры данного показателя указывают на сердечную недостаточность. Ударный объем (60-100мл) – столько крови в норме выбрасывает ЛЖ в момент систолы.
Показатели нормы для правого желудочка
Индекс размера ПЖ – от 0,75 до 1,25см/м2.
Толщина стенки ПЖ – 4-5мм.
Размер в покое (диастолический) – от 0,95 до 2,05см.
Показатели нормы для межжелудочковой перегородки
Толщина в диастолу находится в пределах 0,75 – 1,1см.
Показатель экскурсии (или отклонение в обе стороны при сокращении) колеблется от 0,5 до 0,95см. При сердечных пороках существенно увеличивается.
Показатели нормы для правого предсердия
Основной параметр для данной камеры – КДО (конечный диастолический объем). Пределы его нормы достаточно широки – от 20 до 100мл.
Показатели нормы для левого предсердия
Индекс размера ЛП – от 1,45 до 2,90см/м2.
Размер – от 1,85 до 3,30см.
Отклонения в работе клапанов (1-3 степени)
Недостаточность – патологическое состояние, при котором створки клапана не способны полностью смыкаться. Это приводит к частичному возврату крови в обратном направлении, что снижает эффективность функционирования сердечной мышцы.
Стеноз – состояние, противоположное недостаточности. Характеризуется сужением отверстия определенного клапана сердца, что создает препятствие для прохождения крови из камеры в камеру или сосудистое русло. Как результат – развивается гипертрофия стенки.
Относительная недостаточность – клапан в норме, но имеют место патологические изменения сердечных камер, в которые через него проходит кровь.
Норма при УЗИ для перикарда
Околосердечная сумка чаще всего подвергается воспалительному процессу (перикардиту). В результате в ее полости скапливается жидкость, на стенках образуются спайки. В норме объем экссудата не превышает 30мл. При его повышении оказывается дополнительное давление на орган, что значительно затрудняет его функционирование.
Еще один показатель – толщина аорты, которая в норме составляет 2, 1-4.1см.
Если при обследовании обнаружены небольшие отклонения от нормальных параметров УЗИ сердца, не стоит ставить себе самостоятельно диагноз. Необходимо проконсультироваться с врачом. Пол, возраст, сопутствующие болезни – то, что может повлиять на конечный результат. Расшифровкой нормы УЗИ сердца, а так же имеющих место несоответствий, может заниматься только квалифицированный специалист кардиолог.
Как проводится ультразвуковое исследование
Особая подготовка к УЗИ сердца не требуется. Все, что необходимо от пациента для получения максимально объективных результатов: успокоится и ровно дышать. Непосредственно перед обследованием не стоит физически перенапрягаться, пить кофеин содержащие напитки, принимать лекарственные препараты (успокоительные и т.д.).
Подробно узнать, как делают УЗИ сердца можно в интернете. На сайтах многих медицинских центров, наряду с описанием самой процедуры, ценой на УЗИ сердца, представлены наглядные материалы в виде фотографий и видео УЗИ сердца.
Перед обследованием сердца пациент раздевается до пояса и ложится на кушетку. Все украшения с обнаженной зоны (цепочки и т.п.) необходимо снять. Процедура неинвазивная. Вначале обследуемый ложится на спину, затем – на правый бок. Область грудной клетки обрабатывают гелем. После, перемещая датчик по поверхности кожи в области проекции органа, исследуют сердце. Вся процедура занимает не более 20 минут. На мониторе отображается сердце и прилегающие структуры, что становится возможным благодаря свойству ультразвука. Он отражается от ткани, и, в зависимости от их плотности, дает соответствующую картинку.
УЗИ сердца позволяет диагностировать патологии, которые еще не начали проявляться симптоматически.
nashe-serdce.ru
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе