Лейкоциты в моче единичные у ребенка
Повышенные лейкоциты в моче у ребенка: причины лейкоцитарной эстеразы у детей
Лейкоциты в моче у ребенка в норме бывают лишь в небольших количествах. Чаще всего встречаются единичные лейкоциты или они вовсе отсутствуют. При патологических состояниях лейкоциты в моче у ребенка повышены в разы. Преимущественно это заболевания мочевыделительной системы.
Общие сведения
 Лейкоцитарные клетки являются белыми кровяными клетками, защищающими человеческий организм от внешних и внутренних инфекций. Они бесцветны, их структура неоднородна, в совокупности они отвечают за активный иммунитет каждого из нас. В здоровом организме эти клетки присутствуют в крови и тканях. Их количество зависит от возраста, состояния здоровья ребенка, его активности, стрессовых ситуаций и приемов пищи.
Лейкоцитарные клетки являются белыми кровяными клетками, защищающими человеческий организм от внешних и внутренних инфекций. Они бесцветны, их структура неоднородна, в совокупности они отвечают за активный иммунитет каждого из нас. В здоровом организме эти клетки присутствуют в крови и тканях. Их количество зависит от возраста, состояния здоровья ребенка, его активности, стрессовых ситуаций и приемов пищи.
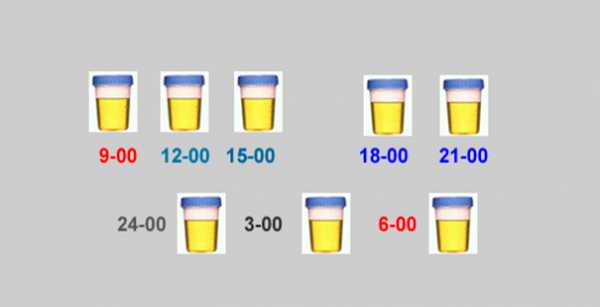
Даже в течение суток число белых кровяных телец варьируется. В вечерние часы их количество в крови малыша стремится повыситься, к утру, наоборот, у белых клеток тенденция понижаться. Именно поэтому сбор анализов происходит преимущественно в утренние часы. Чтобы расшифровки исследований были наиболее достоверными, образец должен попасть в лабораторию в течение трех часов.
Количество лейкоцитарных клеток определяется в осадке мочи, обработанной в центрифуге. Диагностика осадка проводится путем микроскопии с подсчетом былых клеток крови. Наличие лейкоцитов в современных лабораториях осуществляется аппаратами в 1 микролитре (мкл).
Нормальный анализ мочи у малыша
Расшифровка ОАМ не так сложна, как может показаться. Нормальный внешний вид урины характеризуется светло-желтым цветом, прозрачностью, нерезким запахом, белок, глюкоза, кетоновые тела, слизь, эритроциты и эпителий отрицательны. Выпадения мутного осадка в норме не бывает.
Объем урины в сутки у грудных детей должен составлять 500–700 мл. С возрастом этот показатель повышается: в 1–3 года количество суточной мочи у ребенка достигает 900мл, в 3–6 лет до 1200 мл, в 6–9 лет до 1400 мл, в 9–11 лет до 1600 мл. У подростков суточный объем может достигать взрослого уровня (около двух литров).
В сравнении с взрослыми, у которых в норме содержится до 3–5 клеток лейкоцитов, у детей допускается их чуть больше. Однако у преимущественного количества здоровых деток выявляются лишь следы лейкоцитов.
Норма лейкоцитов в моче у ребенка в первые дни жизни наибольшая, поскольку функциональные возможности почек еще довольно ограничены. С завершением развития мочевыделительной системы фильтрационные механизмы почек становятся максимально эффективными и уже не пропускают форменные тела крови. У новорожденных детишек допустимый уровень лейкоцитов в 1 мкл не превышает десять клеток.
До возраста 1 год количество белых клеток крови должно быть 8–9 клеток. У мальчиков их количество обычно меньше, чем у девочек из-за анатомо-физиологических особенностей организма. С 2 лет и до юности численный состав лейкоцитов в моче у ребенка с каждым годом стремится к норме взрослого человека.
Почему лейкоциты у ребенка повышаются
Причин большого количества белых кровяных телец в исследуемой биологической жидкости предостаточно. Значительное повышение лейкоцитов в моче появляется в результате иммунного ответа на проникновение чужеродных структур. Активизация лейкоцитарных клеток не позволяет опасным микробам обосноваться в человеческом теле. Эти белые тельца, как воины сражаются и погибают во имя нашего здоровья. Погибшие или избыточные клетки покидают организм в составе урины.
Отсутствие выраженной симптоматики не исключает наличие воспаления на ранней стадии. Чем раньше будут исследованы результаты, тем своевременнее будет начато лечение, и, следовательно, возможен более благоприятный прогноз.
Повышенный уровень лейкоцитов и белка требует повторить анализ мочи. Важно соблюдать правила сбора анализа, чтобы расшифровки были истинными.
К сожалению, результаты анализов бывают и ложноположительными. Почему такое случается? Неправильная подготовка к исследованию может искусственно завысить уровень лейкоцитов в моче. Нарушение гигиены, переохлаждение или перегревание, большое количество пищи или высокая физическая активность.
 Процесс прорезывания зубов часто сопровождается повышением температуры, возбужденным состоянием, изменяется и состав крови (лейкоцитоз). Дело в том, что в десне формируется лунка, десневые ферменты способствуют разрушению тканей десны. Она воспаляется, а подобный процесс всегда сопровождается усиленным синтезом белых иммунных телец крови для защитной функции. Это нормальная физиологическая реакция, отражающаяся и на составе мочи.
Процесс прорезывания зубов часто сопровождается повышением температуры, возбужденным состоянием, изменяется и состав крови (лейкоцитоз). Дело в том, что в десне формируется лунка, десневые ферменты способствуют разрушению тканей десны. Она воспаляется, а подобный процесс всегда сопровождается усиленным синтезом белых иммунных телец крови для защитной функции. Это нормальная физиологическая реакция, отражающаяся и на составе мочи.
Дети, впервые выходящие в детский коллектив, встречаются с большим количеством экзогенных инфекций. Их организм в процессе борьбы и приспособления должен проконтактировать с инфекционными агентами. Поэтому в первые годы жизни может возникать до 10 случаев заболевания ОРВИ за год. Иммунитет молодого организма вырабатывает защитные факторы к вирусам и бактериям. В результате чего, по мере взросления ребёнок болеет все меньше, благодаря стойкому защитному иммунному барьеру.
Патологические причины лейкоцитурии
Если вы уверены, что абсолютно правильно подготовили материал для исследования, а результаты выявляют лейкоцитурию, необходимо выяснить причины этого, вероятно, патологического состояния. Именно поэтому так важен регулярный контроль состава урины у малышей. Чтобы как можно раньше выявить возможное заболевание и предотвратить его прогрессирование.
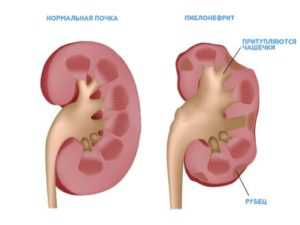
Причина воспалительных показателей мочи может заключаться в наличии врожденных аномалий мочевыводящей системы. Нарушение мочеотделения приводит к почечной гипертензии и возможным деформациям ренальных структур. Распространение сапрофитной микрофлоры из соседних органов в эти застойные участки приведет к воспалению паренхиматозной почечной ткани. Длительное течение воспалительных явлений ведет к замещению почечных структур соединительной тканью, не выполняющей необходимую функцию. Дисфункция мочевыведения приводит к забросу мочи в вышележащие отделы выделительного тракта. Таким образом, урина теряет свою стерильность и возникает воспаление.
Повышенные лейкоциты в моче у ребенка свидетельствуют о воспалительных процессах. Самым распространенным заболеванием, когда повышены лейкоциты в моче у ребенка, является пиелонефрит.
Реже высокий уровень лейкоцитов бывает при инфекционно-аллергическом гломерулонефрите. При этом повышенное содержание лейкоцитов в моче у ребенка обусловлено эозинофильным компонентом.
Когда у ребенка повышены лейкоциты, следует исключить серьезные воспалительные и обменные патологии:
- изменения почечной паренхимы и чашечно-лоханочной системы;
- поражение оболочек мочевого пузыря;
- повреждение мочеточников и уретры;
- процессы на слизистых половых органов;
- нефролитиаз;
- уретриты различной этиологии;
- энтеробиоз;
- аллергии.
 Подтверждением бактериальной инфекции является лейкоцитарная эстераза в моче у ребенка. Это ферменты белых кровяных клеток, свидетельствующие о борьбе белых клеток крови с патогенными микроорганизмами. Их обнаружение увеличивает вероятность бактериальной инфекции.
Подтверждением бактериальной инфекции является лейкоцитарная эстераза в моче у ребенка. Это ферменты белых кровяных клеток, свидетельствующие о борьбе белых клеток крови с патогенными микроорганизмами. Их обнаружение увеличивает вероятность бактериальной инфекции.
Если норма лейкоцитов в моче у детей повышается в 2–3 раза (15–30 клеток), говорят о явлении лейкоцитурии, когда количество лейкоцитов в моче повышено в 10 раз и более, возникает пиурия. При этом меняется и цвет, и прозрачность, и даже консистенция биологического материала. Это состояние менее благоприятно, так как уже визуализируется гной.
Если изменения сохраняются и в повторном исследовании, нужно провести дополнительные методы диагностики и как можно скорее назначить лечение. Даже при отсутствии болезненного самочувствия ребенка. Ведь угрожающее здоровью состояние может длительное время быть скрытым, вплоть до серьезных поражений органов. На первом году жизни годовалого малыша необходимо проводить исследование крови и развернутый анализ мочи несколько раз (в 6 и в 12 месяцев). Изолированный лейкоцитоз в моче особенно в сочетании с необъяснимой гипертермией обязывает провести расширенное обследование ребенка. Из лабораторных методов необходимо сделать анализ мочи по Нечипоренко, посев Каковского-Аддиса для выявления бактерий и определения их чувствительности к антибактериальным средствам. УЗИ является золотым стандартом для выявления анатомических дефектов (удаленная почка, поликистоз, деформация потоковой системы и наличие конкрементов). Также широко используется рентген, цистоскопия, КТ, МРТ.
Рекомендации родителям
У маленьких деток превышение любых показателей, должно в первую очередь вызвать скепсис. Конечно, нужно показаться врачу, но паниковать не стоит.
Очень важно соблюдать правила сбора мочи. Этот фактор определяет большую часть ложных данных в расшифровках. Если значение показателя искусственно завышено, следует повторить анализ, соблюдая необходимые требования. В моче у ребенка лейкоциты не будут ложно повышаться при соблюдении тщательного гигиенического подмывания, наличия чистой емкости, доставке образца в лабораторию за несколько часов.
Инфекционные заболевания системы мочевыделения требуют срочного лечения. Для этого нужного обратиться к врачу. Он назначит все необходимые диагностические процедуры, расскажет, из-за чего именно увеличены лейкоциты, и как лечить данную патологию. Наиболее современными антибактериальными средствами являются цефалоспорины 3 и 4 поколения. Однако антибиотики должны подбираться по чувствительности к высеянным микроорганизмам, а дозировка препаратов определяется возрастом и весом ребенка.
Чтобы много лейкоцитов в моче у ребенка не появлялось, необходимо следить за гигиеной малыша, поддерживать его иммунитет, соблюдать достаточный питьевой режим. Если потребление воды понижено, это будет тормозить процесс выздоровления.
Важно помнить, сколько бы превышающих норму лейкоцитов не было обнаружено, лечение может назначать только лечащий врач.
Причины повышения лейкоцитов в моче у ребенка
Лейкоциты в моче у ребенка – свидетельство наличия в его организме определенных патологических процессов. У здорового малыша в норме лейкоциты в пробе урины либо отсутствуют, либо их концентрация минимальна. Рост же их числа нередко говорит о почечных расстройствах, болезнях мочеполовой системы и некоторых других проблемах. Почему же могут быть повышены лейкоциты в моче у ребенка, и что с этим делать?
Норма
Лейкоциты – важная часть защитной системы организма. Циркулируя в крови, эти тельца помогают бороться с инфекциями, обнаруживая и уничтожая патогены.
Каждому возрасту свойственна своя норма лейкоцитов в моче у ребенка.
Она зависит также от:- Пола юного пациента.
- Физического состояния.
К примеру, вечерний анализ укажет на повышенное содержание лейкоцитов в моче у ребенка по сравнению с утренним; причина этого – события, произошедшие с ребенком на протяжении дня. Это могут быть стрессы, физические нагрузки, прием определенной пищи и многие другие факторы, влияющие на лейкоцитарное число младенца и детей старше.
Именно поэтому для получения точной цифры анализ на лейкоциты проводится обычно рано утром натощак: утреннюю мочу ребенка собирают в контейнер и максимально быстро сдают в лабораторию (не позднее трех часов с момента сбора). Схожие правила действуют и для сдачи крови, он также проводится утром и на голодный желудок.
Содержание лейкоцитов в моче определяется по осадку, получаемому обработкой, взятой у ребенка, пробы в центрифуге. В итоге выделяется осадок, который и подвергается дальнейшему микроскопическому исследованию.
Помимо осмотра под микроскопом, может применяться и более точное аппаратное обследование, обладающее высокой точностью: определяется число клеток на микролитр. Обычно у здорового ребенка нормальным считается нахождение в пределах 10 клеток/микролитр.
Норма лейкоцитов в моче грудничка несколько иная. Проводя обследование новорожденных, важно помнить, что лейкоциты в моче у грудничка часто повышены, и это не обязательно показатель патологии. В первые дни жизни почки ребенка еще не вышли на пик своей активности, что вызывает увеличение лейкоцитарного числа и нормы лейкоцитов в моче у грудничка. Как правило, норма лейкоцитов в моче ребенка до года находится в пределах 8-9 клеток/микролитр (для девочек), а у новорожденных мальчиков этот показатель еще ниже – 5-6 клеток.
С возрастом этот показатель уменьшается. Большинство здоровых детей имеют до 2 лейкоцитов на микролитр, а верхняя норма лейкоцитов в моче у детей – 8 клеток.
На первом году после появления на свет, родители должны регулярно сдавать мочу малыша на исследование, для контроля его состояния. Если диагностика показывает повышенные лейкоциты в моче у грудничков, делается повторный анализ для выявления возможной патологии.
Как уже упоминалось, увеличение концентрации этих телец иногда вызывается естественными причинами, не требующими вмешательства. Например, много лейкоцитов бывает в период появления первых зубов, когда прорезывающиеся зубки нарушают целостность тканей десны, и в этих местах начинается небольшое воспаление, как следствие – повышается уровень телец. Явление часто сопровождается и ростом температуры – это тоже нормальная и естественная физиологическая реакция.
Примерная таблица норм содержания:| Норма | Отклонение |
| У мальчиков 2 | Более 5–7 клеток |
| У девочек 3 | Более 8–15 клеток |
Но не всегда высокие лейкоциты в моче у новорожденного и детей постарше столь безобидны, может это говорить и о серьёзных проблемах.
Возможные причины состояния
Почему способны повыситься эти тельца? Если обнаружены повышенные лейкоциты в моче ребенка — на то могут быть разнообразные причины. Это состояние (лейкоцитурия), выявленное в ходе анализа, иногда говорит о той или иной патологии. При таком подозрении педиатр обычно назначает повторную диагностику, если результат первого обследования оказывается подтвержден, начинается более тщательный анализ состояния здоровья ребенка.
Лейкоцитурия может никак не отражаться на самочувствии. Ребенок при ней нередко имеет хороший аппетит и нормально набирает вес, выглядит здоровым и активным. Но педиатр все равно обязан выдать направление на дополнительную диагностику, чтобы выявить причины, отчего тельца начали повышаться, и обнаружить возможную скрытую патологию на ее раннем этапе. Если этого не сделать, можно пропустить начало болезни и обнаружить ее слишком поздно, когда уже начнется расстройство почек. Такие проблемы, как наличие лишней почки, мочекаменную болезнь, поликистоз и т. д., лучше распознать на ранних этапах, увеличивая тем самым шансы полного выздоровления малыша.
Воспаление тканей мочевыделительной системы у грудничков, сопровождающееся лейкоцитурией, может вызываться врожденными дефектами развития органов этой системы. Например, сужение мочеточников (или их расширение) вызывает застой мочи и рост давления в почках. Далее бактерии из кишечника, других близлежащих органов и тканей проникают в застойные области, провоцируя воспаление и рост лейкоцитов. Если это состояние не обнаружено вовремя и длится достаточно долго, оно может вызвать гибель почечных клеток, расстройство функции органа и даже его гибель, что неизбежно отразится на состоянии ребенка.
Основные заболевания, вызывающие повышение:- пиелонефрит. Это почечная инфекция, которая сперва обычно поражает мочевой пузырь и далее, по мере размножения патогена, захватывает и почки. Особенно часто этой болезнью страдают детки со слабым иммунитетом. Если пиелонефрит запустить или лечить неправильно, он перейдет в хроническую форму;
- цистит. Это воспаление мочевого пузыря, вызванное попаданием в него болезнетворной микрофлоры. В силу анатомических особенностей девочки заболевают им чаще, но встречается проблема и у мальчиков, особенно на фоне застоя мочи;
- воспалительные процессы на слизистых гениталий. Болезнетворные агенты из почек способны проникать в слизистые, а организм увеличивает активность лейкоцитов, чтобы бороться с заражением. В таком случае диагностируются тельца и в моче;
- мочекаменная болезнь. Присутствие конкрементов в мочевом пузыре, мочеточниках и самих почках характерно не только для взрослых, страдают от этой проблемы и совсем маленькие дети. На фоне часто возникает воспаление, инфицирование поврежденных камнями тканей и, как следствие, повышаются значения телец;
- инфекционные патологии мочеточников с застойными явлениями;
- различные аллергии. Аллерген — в том числе и фактор воспаления, и такое воздействие вызывает повышение лейкоцитарного числа;
- иногда встречается увеличение концентрации телец из-за несоблюдения правил гигиены, когда у малыша возникают опрелости и наружные воспаления.
Что делать?
Существует ряд признаков, сопутствующих повышенным лейкоцитам в моче у ребенка:
- нарушения мочеиспускания: оно происходит либо слишком часто, либо частота снижается. В процессе ребёнок чувствует боль в районе мочевого пузыря, рези и жжение;
- моча становится мутной, содержит хлопьевидный осадок;
- при острых состояниях растет температура, ребенок чувствует жар, его тошнит, животик начинает сильно болеть.
Следует помнить, что, если даже у ребенка повышены лейкоциты, симптомы бывают сглажены или не возникают вовсе. При подозрении на болезнь первое, что нужно сделать – сдать анализы на лейкоциты, по результатам которых предпринимаются дальнейшие шаги.
Обнаружив увеличенное число рассматриваемых телец, необходимо, прежде всего, провести дополнительное обследование, поскольку результат может оказаться ложен. Обычно для этого пересдают анализ мочи, а в случаях, когда превышение невелико (до 3-4 штук сверх нормы), пересдачу не назначают совсем, ограничиваясь общим наблюдением за состоянием. Если же уровень содержания лейкоцитов слишком высокий, и это подтверждают повторные исследования, необходимо выяснить причину такого состояния и принять адекватные меры.
Важно соблюдать технику сбора проб: половые органы ребенка должны быть чисто вымыты, а к емкости для мочи предъявляется требование стерильности. При несоблюдении этих правил анализ мочи может дать неверный результат.
Иные причины того, почему результат оказывается ложным:- Прорезывание зубов.
- Респираторные заболевания.
- Недавняя физическая активность ребенка.
Если при повторных пробах патологический рост лейкоцитов подтвержден, выясняется его истинная причина и выбирается лечение.
В случаях инфекций мочеполовых органов проводится соответствующая терапия. Обычно это подобранный специалистом антибиотик широкого действия. Важно: его должен выписывать только квалифицированный медицинский специалист, самоназначение категорически недопустимо! Несоблюдение правил приема и дозировки может привести к фатальным для несозревшего организма последствиям. Параллельно курсу антибиотиков необходимо проводить поддерживающее микрофлору кишечника лечение специализированными препаратами;
В зависимости от наблюдаемой клинической картины ребенка лечат антисептическими средствами, спазмолитиками, жаропонижающими и препаратами растительного происхождения.Как избежать лейкоцитурии?
Обычно повышенные лейкоциты в моче у ребенка служат индикатором мочеполовых инфекций.
Для избежания таковых необходимо соблюдать некоторые профилактические правила:- придерживаться гигиенических норм. Ребенка следует регулярно мыть и менять ему нижнее белье;
- рацион малыша должен содержать продукты, стимулирующие и поддерживающие его иммунную систему;
- объем питья должен быть достаточным, желательно, чтобы оно было в форме чистой воды;
Важно проводить профилактику запоров, так как они влияют на уродинамику, вызывая негативные последствия, в том числе и повышенные лейкоциты в моче грудничка.
Лейкоциты в моче у ребенка
Многие мамы, узнав от врача о наличии лейкоцитов в детской моче, сразу паникуют, волнуются, потому что заботе о малыше отдают максимум времени и внимания. Стоит ли сразу беспокоиться и что означает показатель присутствия этих веществ в моче?
Коротко о лейкоцитах
Так именуют группу клеток человеческой крови, неоднородных по структуре и не имеющих самостоятельной окраски. Поэтому их называют белыми. Главная их функция — защитная. Лейкоциты могут проникать в ткани и стенки капилляров. Там они находят и обезвреживают чужеродные частицы, при этом увеличиваясь в размерах.
По количеству лейкоцитов в детской крови либо моче ребенка врачи диагностируют состояние защитных сил организма: активное оно либо пассивное; узнают, соответствует ли норме их количество. Но родители должны учитывать, что количество этих клеток-защитников постоянно меняется. Так, к примеру, после физической нагрузки, горячей ванны, сытного обеда их уровень повышается. Поэтому не стоит сразу паниковать при обнаружении защитных клеток в моче малыша. Может быть, это вызвано неправильной сдачей анализов.
Но чаще всего лейкоциты в моче — свидетельство воспалений и инфекций мочевыводящих путей ребенка.
Норма лейкоцитов в детской моче
Только с помощью клинического анализа можно определить точное количество этих защитных клеток в моче. Их норма разная у девочек и мальчиков. Нормой для последних является две клетки в поле зрения, у девочек их может быть три. Если родители собирали анализ в период обострения аллергии у их чада, то порог нормы возрастает до семи клеток у детей обоих полов.
Для получения достоверных данных мочу ребенка необходимо собирать сразу после пробуждения. До этого дитя не должно кушать и пить. Также для точности анализа нужна стерильная посуда. Поэтому лучше приобрести в аптечной сети специальные резервуары.
Читайте также
Лейкоциты в моче — это признак воспалительного процесса либо инфекции. Он может сопровождаться следующими заболеваниями: уретрит и цистит, воспаление почек и наружных половых органов ребенка, опрелости и энтеробиоз, нарушение метаболизма и аллергия.
У грудных деток симптомы патологии такие же, как и у взрослых детей, но только маленький ребенок не может сказать о том, что его беспокоит. Поэтому такие малыши и требуют повышенного внимания своих мам к любым изменениям поведения.
Родители должны знать, что почти все инфекции мочевыводящих путей у деток сопровождаются учащенным либо затрудненным мочеиспусканием. Оно в острой фазе сочетается еще и с болью. При этом также меняется цвет мочи. Ее консистенция тоже другая. Моча мутнеет, в ней невооруженным глазом виден осадок.
Если болезнь ребенка протекает остро, то обязательно повышается температура тела мальчика или девочки.
В случае наличия у малыша бактериальной инфекции, болезнь ребенка протекает бессимптомно. Тогда единственным способом выявления патологии является сдача мочи и ее лабораторное исследование. По этой причине педиатры и советуют периодически сдавать анализы крови и мочи.
Лечение патологий
Если у малыша были диагностированы повышенные лейкоциты в моче, подтверждена инфекция, то обычно педиатр назначает терапию медикаментозным способом с использованием антибиотиков. Конечно, такое назначение усложняет ситуацию, если пациент слишком маленький. Грудничкам давать такие лекарственные препараты крайне нежелательно. Но существуют средства, которые разрешены грудным детям. И обязанность матери или отца проследить, чтобы в инструкции к препарату такое разрешение было прописано. После назначенного курса лечения родители должны сдать повторный анализ мочи для оценки эффективности проведенного лечения и подтверждения выздоровления малыша.
Клинический (общий) анализ мочи
Моча — биологическая жидкость, вырабатываемая почками и выводимая из организма по мочевым путям.
Ориентировочные нормы объема и частоты мочеиспускания в зависимости от возраста
| Возраст | Объем одной порции мочи, мл | Число мочеиспусканий | Суточный объем мочи, мл |
| 1 день | — | 4–5 | до 60 |
| До 6 месяцев | 10–30 | 20–25 | 300–500 |
| 6 месяцев — 1 год | 15–60 | 15–16 | 350–750 |
| 3–5 лет | 90 | 10 | 1000 |
| 7–8 лет | 150 | 7–6 | 1200 |
| 10–12 лет | 250 | 5–6 | 1500 |
Клинический анализ мочи — стандартно-обязательное исследование не только при болезнях (подозрении на болезни) почек и мочевыводящих путей, но и при любом клиническом обследовании вообще.
Правила сбора мочи для исследования
- Посуда должна быть чистой, сухой, с плоским дном, не содержать остатков моющих средств, стеклянной или пластиковой, специально предназначенной для сбора мочи.
- Тщательная гигиеническая обработка наружных половых органов.
- Берется первая утренняя моча, вся порция.
- Моча должна быть доставлена в лабораторию в течение 1,5 ч после сбора.
1. Физические свойства мочи
Цвет
Моча содержит пигменты, окрашивающие ее в желтый цвет различной степени насыщенности. Чем мочи меньше, тем она насыщеннее, тем интенсивнее желтая окраска. При болезнях, сопровождающихся обильным мочеиспусканием (например диабете), моча становится почти бесцветной (бледно-бледно-желтой).
Изменять цвет мочи могут три обстоятельства:
1) болезни;2) некоторые продукты питания;
3) некоторые лекарства.
При желтухе моча приобретает насыщенный темно-желтый цвет.Попадание в мочу крови (травмы, камни в мочевыводящих путях, гломерулонефрит и др.) придает ей красный оттенок, насыщенность которого определяется объемом попавшей крови.Употребление в больших количествах моркови окрашивает мочу в оранжевый цвет, свеклы — в красный, ревеня — в зеленоватый.
Метиленовый синий (синька), заглатываемый ребенком при обработке полости рта, придает моче синий цвет, антибиотик рифампицин — красный.
Прозрачность
В норме моча прозрачная, но при стоянии (отстаивании) она мутнеет в связи с выпадением в осадок солей.Мутность свежевыделенной мочи может быть связана с наличием в ней белка, лейкоцитов, эритроцитов, слизи, жира, увеличенного количества солей. Чем больше всего перечисленного, тем интенсивнее мутность.
Запах
Характерный запах мочи усиливается при ее контакте с воздухом.Болезней, специфически изменяющих запах мочи, очень мало. Классическая такая болезнь — сахарный диабет, при котором запах мочи приобретает фруктовый оттенок. На запах мочи могут влиять некоторые продукты питания (чеснок, хрен и др.) и некоторые лекарства.
Плотность
Говоря о плотности мочи, как правило, подразумевают ее относительную плотность.Плотность мочи непостоянна и в течение суток все время колеблется. Плотность определяется количеством разнообразных веществ, растворенных в моче.
Почки в процессе фильтрации крови образуют так называемую первичную мочу. Значительная часть первичной мочи подвергается обратному всасыванию и возвращается в кровоток. Почки таким образом образуют более концентрированную вторичную мочу. В этом состоит концентрационная функция почек, нарушение которой (например, при несахарном диабете, некоторых вариантах хронического нефрита и др.) приводит к снижению относительной плотности мочи.
Появление в моче белка, сахара, лейкоцитов, эритроцитов и т. п. увеличивает плотность мочи.Концентрационная функция почек, а следовательно, и среднее значение относительной плотности мочи зависит от возраста.
| Возраст | 1 день | До 6 месяцев | 6 месяцев — 1 год | 3–5 лет | 7–8 лет | 10–12 лет |
| Относительная плотность мочи | 1,008–1,018 | 1,002–1,004 | 1,006–1,010 | 1,010–1,020 | 1,008–1,022 | 1,011–1,025 |
Относительную плотность мочи определяют с помощью особого прибора — урометра. Урометр опускается в специальный узкий цилиндр, куда предварительно наливают 50 мл мочи.Таким образом, для определения плотности мочи надо, чтобы в лабораторию ее доставили не меньше 50 мл. В детской практике это получается далеко не всегда, поэтому в бланке клинического анализа крови нередко можно увидеть такую запись:
Плотность — м/м (варианты мал. м., м. м. м/мочи и т. д.), что переводится как «мало мочи».
Тем не менее можно определить плотность и в небольшом количестве мочи. Для этого имеющееся количество разводят в определенное число раз дистиллированной водой, чтобы получилось 50 мл, проводят измерение в урометре и две последние цифры полученного показателя умножают на степень разведения.Диапазон нормы: 1,002–1,040.
2. Химическое исследование мочи
Реакция
Предварительно напоминаем, что такое рН.рН представляет собой соотношение ионов водорода (Н+) и гидроксид-ионов (ОН-). Если количество Н+ равно количеству ОН-, раствор называют нейтральным. Если Н+ > ОН-, раствор называют кислым, если Н+ < ОН- — щелочным.
В норме моча имеет слабокислую реакцию.Любой длительный сдвиг рН является нежелательным фактором, способным привести к образованию камней в почках мочевыводящих путях. Камни бывают разными. Уратные и мочекислые камни образуются при сдвиге реакции мочи в кислую сторону, фосфатные камни — при сдвиге в щелочную.
Сдвиг реакции мочи в кислую сторону возможен при:
- избыточном употреблении белка;
- лихорадке;
- длительной физической нагрузке;
- голодании;
- диабете.
Сдвиг реакции мочи в щелочную сторону возможен при:
- вегетарианской диете;
- потере организмом соляной кислоты (при рвоте);
- хронической инфекции мочевыводящих путей.
Диапазон нормы:
pH = 5,0–7,0.
Средняя величина — 6,25.
Белок
В норме белок в моче отсутствует. Т. е. теоретически он там есть, но количество его настолько мало, что для обнаружения требуются особые методики, не имеющие никакой практической целесообразности.Исследование начинают с проведения качественных проб,т. е. пытаются ответить на простой вопрос: есть белок в моче или нет? Для этого мочу смешивают с определенным реактивом: если происходит реакция — белок есть, нет реакции — значит, и белка нет.Если белка нет, на этом исследование заканчивают, если же есть, тогда отвечают на следующий вопрос: сколько в моче белка?
Для этого проводят количественные пробы — определяют количество белка в моче в граммах на литр. Большинство используемых количественных проб определяют белок тогда, когда его концентрация превышает 0,03 г/л. Если же количество белка меньше, чем 0,033 г/л, нередко употребляют выражение «обнаружены следы белка» или «едва заметные следы белка».
Протеинурия, а именно так называется состояние, при котором в моче обнаруживается белок, может быть патологической (связанной с болезнями почек) и функциональной (не связанной с болезнями почек).Функциональная протеинурия может возникать при:
- физических нагрузках;
- эмоциональном стрессе;
- избытке белковой пищи;
- повышении температуры тела.
К самым частым причинам патологической протеинурии относятся:
- гломерулонефрит и пиелонефрит;
- нефропатия беременных;
- гипертоническая болезнь и недостаточность кровообращения;
- туберкулез почек и др.
Глюкоза
В моче глюкоза отсутствует, но может кратковременно появляться при активном поглощении сахара или когда проводится лечение глюкозой (введение внутривенно).Уровень глюкозы в крови в норме составляет 3,3–5,5 ммоль/л. Есть такое понятие «сахарный порог» — критический уровень повышения глюкозы в крови, после которого она появляется в моче. Для большинства здоровых людей вне зависимости от возраста сахарный порог составляет 8,8–9,9 ммоль/л.
Отсюда важный вывод о том, что глюкозурия (обнаружение глюкозы в моче), как правило, имеет место тогда, когда уровень ее в крови выше 10 ммоль/л. Чаще всего это имеет место при сахарном диабете.
Воспалительные процессы в почечной ткани (нефриты) могут приводить к снижению сахарного порога. В этом случае глюкоза может обнаруживаться в моче даже при нормальном ее уровне в крови.В подавляющем большинстве случаев (как в медицинских учреждениях, так и в домашних условиях) для выявления глюкозурии используют тест-системы в виде полосок, на которые наносятся несколько капель мочи. Изменение цвета сопоставляется с оценочной шкалой, и на этом основании дается заключение не только о наличии глюкозы в моче, но и о ее количестве.
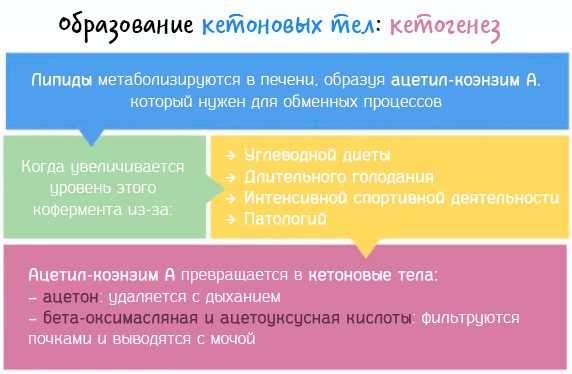
Кетоновые тела (ацетон)
К кетоновым телам относятся три компонента мочи — ацетон, ацетоуксусная кислота и бетаоксимасляная кислота.В норме кетоновые тела в моче не обнаруживаются. Их появление свидетельствует о нарушениях в обмене жиров и углеводов. Подобные нарушения возникают у детей многократно чаще, чем у взрослых.
Дело в том, что организм человека получает энергию главным образом из глюкозы. Глюкоза накапливается в организме, прежде всего в печени, в виде особого вещества — гликогена. У взрослых запасы гликогена огромные, у детей — незначительные. При физической нагрузке, эмоциональном стрессе, высокой температуре тела, т. е. при любом явлении, требующем от организма ребенка выраженных энергозатрат, может возникнуть ситуация, когда запасы гликогена закончатся. Как следствие — организм начинает получать энергию из запасов жира. Интенсивное расщепление жира сопровождается образованием кетоновых тел, которые выводятся с мочой (кетонурия).
Помимо перечисленных состояний кетонурия может иметь место при:
- сахарном диабете;
- безуглеводной диете;
- длительном голодании;
- многократной рвоте.
Наиболее распространенный метод определения кетонурии аналогичен тому, что используется для выявления глюкозурии — тест-полоски + моча, изменение цвета, сопоставление с оценочной шкалой, вывод о наличии или отсутствии кетоновых тел.
Желчные пигменты
Желчные пигменты (билирубин, уробилин, желчные кислоты и др.) в моче отсутствуют. Их появление свидетельствует о повышении уровня билирубина в крови, при этом прежде всего важно повышение связанного билирубина, которое имеет место при гепатитах и механической желтухе. Повышение в крови уровня свободного билирубина не приводит к появлению в моче желчных пигментов, поскольку свободный билирубин соединен с альбумином, а следовательно, не проходит через почечный фильтр.
3. Микроскопия мочевого осадка
После того как моча постоит минимум 1–2 часа, в ней образуется осадок. Осадок собирают специальной пипеткой (именно поэтому посуда для сбора мочи должна иметь плоское дно). Полученную жидкость центрифугируют, а затем рассматривают под микроскопом осадок из центрифужной пробирки.В мочевом осадке можно увидеть форменные элементы крови, кристаллы солей, клетки эпителия, слизь и многое другое.Изображение, которое видит в микроскопе врач-лаборант, представляет собой круг, внутри которого присутствуют рассматриваемые объекты.
Доступная осмотру круглая картинка получила название поле зрения — это, собственно, то, что видно в данный момент времени в данном препарате.
Итак, врач заглянул в микроскоп и увидел 5 лейкоцитов. В бланке анализа это будет выглядеть так:лейкоциты — 5 в поле зрения (чаще так: 5 п/зр или п/з, п. зр., пз, пзр).В микроскоп, как правило, приходится заглядывать несколько раз. Посмотрел врач, увидел 5 лейкоцитов, чуть сдвинул препарат — 3 лейкоцита, еще сдвинул — 2. Таким образом, в конечном анализе будет не одна цифра, а диапазон. Например, лейкоциты: 2–5 в поле зрения.Количество элементов, видимых в поле зрения, может быть очень большим, большим настолько, что их просто невозможно посчитать. Теперь, когда мы понимаем значение выражения «поле зрения», становится понятно словосочетание «эритроциты на все поле зрения» или «лейкоциты на ½ поля зрения». Иногда встречаются выражения «лейкоциты группами 20–30», «скопления эритроцитов 10–15». Поясним: когда форменные элементы сконцентрированы в несколько слоев, то это называют группой, а когда расположены рядом и поддаются подсчету — это скопление.Возможна и противоположная ситуация: рассматриваемых объектов не много, а очень мало. В этом поле зрения есть, а в другом нет. Или вообще на весь препарат две штуки обнаружилось. Отсюда записи: «изредка», «местами», «эритроциты единичные в препарате» или «эритроциты 1–2 не в каждом поле зрения».
Эритроциты
Внешний вид попавшего в мочу эритроцита во многом зависит от рН мочи. В слабокислой и слабощелочной среде эритроциты сохраняют свой внешний вид довольно долго, ну разве что слегка набухают, а вот в кислой среде они теряют гемоглобин. Этот процесс получил название выщелачивание. Эритроциты, расставшиеся с гемоглобином, называютсявыщелоченными. Выщелоченные эритроциты имеют вид бесцветных колец.В норме эритроцитов в моче совсем немного. Единичные неизмененные эритроциты могут обнаруживаться при повреждении слизистых оболочек мочевыводящих путей кристаллами солей или когда имеются расчесы из-за зуда в области половых органов.
Обнаружение в моче эритроцитов — гематурия — признак кровотечения в мочевой системе; чаще всего это имеет место при уретритах, циститах, нефритах, мочекаменной болезни, травмах и опухолях почек.
Если эритроцитов так много, что это приводит к изменению цвета мочи, такое состояние называют макрогематурией. Если же цвет мочи обычный, а эритроциты выявляются лишь при микроскопии, такое состояние называют микрогематурией.Диапазон нормы:
единичные в препарате — 0–2 не в каждом поле зрения.
Лейкоциты
Лейкоциты присутствуют в моче всегда, но их численность невелика. Воспалительные процессы в мочевой системе резко увеличивают количество лейкоцитов. Поэтому подсчет лейкоцитов в мочевом осадке является одним из наиболее эффективных способов диагностики мочевых инфекций. Динамика количества лейкоцитов позволяет оценить эффективность проводимого лечения.Увеличение уровня лейкоцитов в моче получило название пиурия.
Диапазон нормы:
мальчики — 5–7 в поле зрения;девочки — 7–10 в поле зрения.
Цилиндры
При некоторых болезнях почек в почечных канальцах может накапливаться белок, лейкоциты, эритроциты, капельки жира, эпителиальные клетки. Подобные скопления образуют как бы слепок канальца — образование цилиндрической формы. Эти образования называют цилиндрами. Соответственно, увеличенное количество цилиндров в моче называется цилиндрурией.Внешний вид (форма, окраска, размеры) цилиндра зависит от того, из какого преимущественно материала он образовался, поэтому в анализе не просто указывается количество обнаруженных цилиндров, но и их разновидность. Гиалиновые цилиндры образованы главным образом из белка, лейкоцитарные цилиндры — из лейкоцитов,зернистые — из клеток эпителия почек, кровяные — из эритроцитов.Цилиндрурия может быть отражением значительной нагрузки на почки при любом общем заболевании, а также свидетельствовать о воспалительном процессе в почечной ткани.
Диапазон нормы:
единичные в препарате.
Клетки эпителия
Внутренняя поверхность мочеиспускательного канала, мочевого пузыря, мочеточников, почек выстлана особыми эпителиальными клетками. Воспалительные процессы в мочевыводящих путях приводят к тому, что клетки эпителия в значительных количествах обнаруживаются в мочевом осадке.Врач-лаборант имеет возможность отличить, например, эпителий почек от эпителия мочевого пузыря, поэтому разновидность обнаруженных эпителиальных клеток указывается в результатах анализа. Это дает информацию о том, в какой части мочевой системы имеет место воспалительный процесс.
Помимо эпителиальных клеток мочевой системы в осадке мочи могут быть и клетки так называемого плоского эпителия. Плоский эпителий — это эпителий слизистой оболочки влагалища и наружных половых органов.
Диапазон нормы:
единичные в препарате.
Соли
В осадке мочи могут обнаруживаться кристаллы солей. Разновидности солей определяются реакцией мочи и не имеют никакого особого диагностического значения.В кислой моче обнаруживаются кристаллы мочевой кислоты и ураты. Ураты — это соли мочекислого калия, натрия, кальция и магния.В щелочной моче образуются фосфаты.Соли оксалаты появляются и в кислой, и в щелочной моче. Их возникновение часто связано с приемом пищи, содержащей щавелевую кислоту (яблок, винограда, цитрусовых, помидоров, щавеля, свеклы и др.).
(Данная публикация представляет собой адаптированный к формату статьи фрагмент из книги Е. О. Комаровского «Справочник здравомыслящих родителей. Часть первая»)
автор Комаровский Е.О.опубликовано 23/12/2014 15:51обновлено 24/11/2016
— Болезни и лечение
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе