Кольпоскопия или узи что лучше
Диагностика эрозии шейки матки: кольпоскопия, УЗИ, биопсия, другие анализы и обследования
Бытует мнение, что для диагностики эрозии шейки матки достаточно стандартного врачебного осмотра на гинекологическом кресле. А еще ряда жалоб пациентки на странные выделения, дискомфорт во время полового акта и сбой менструального цикла.
Да, чаще всего патологию выявляют действительно во время профилактического обращения к специалисту.
Однако более точный диагноз, тип пострадавших клеток и наличие сопутствующих недугов может показать лишь полное поэтапное обследование женской мочеполовой системы.
Уточним, как распознать эрозию шейки матки: какие анализы перед лечением нужно сдать, показывает ли патологию УЗИ, можно ли определить заболевание с помощью кольпоскопии?
Как обнаружить патологию: основные методы
Эрозия шейки матки – это поврежденный участок слизистой оболочки маточного зева, что выглядит как кровоточащая ранка и доставляет определенный дискомфорт.
Клиническая картина может и отсутствовать, но диагностика эрозии шейки матки возможна и нужна при первых «звоночках».
Помогут в этом:
| Осмотр на гинекологическом кресле | Патология отлично просматривается с помощью специальных зеркал, используемых при стандартном обследовании. Однако поставить точный диагноз специалист не может, так как для этого необходимо знать причину недуга/его степень развития, а также владеть результатами лабораторных анализов. |
| Цитологическое исследование | Часто процедуру называют обычным «мазком». Она абсолютно безболезненна, проводится быстро с помощью специального шпателя, но информативность ее действительно себя оправдывает. Ведь только так можно в короткие сроки изучить природу клеток поврежденного плоского эпителия, а также исследовать их на онкогенность. |
| Бактериологическое исследование | Из влагалищной части маточного зева берется «мазок на микрофлору». Его задача – показать уровень лейкоцитов, обнаружить патогенные микроорганизмы, сопутствующие инфекционные заболевания. |
| Биопсия | Суть биопсии в исследовании тканей детородного органа на патогенные процессы. Проводится сбор анализа с помощью скальпеля, поэтому после процедуры могут появиться скудные кровянистые выделения. |
Многое также значит клиническая картина со слов самой пациентки, если она внимательно следила за своим здоровьем и пришла к доктору при первых симптомах недуга.
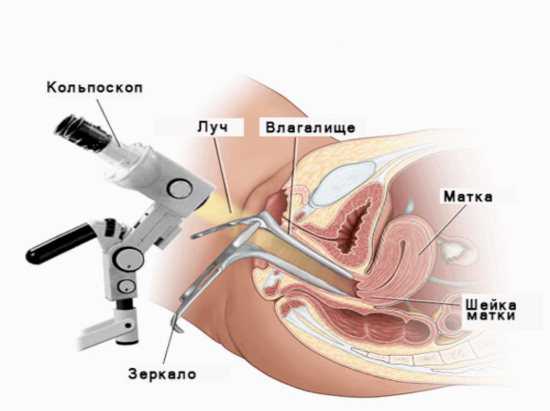
Как делается кольпоскопия
 Кольпоскопия – это, в какой-то мере, тот же осмотр пациентки на гинекологическом кресле.
Кольпоскопия – это, в какой-то мере, тот же осмотр пациентки на гинекологическом кресле.
Отличие состоит лишь в том, что врач использует специальный оптический прибор (кольпоскоп) для увеличения изображения, а также его частичной подсветки.
Только так доктор может тщательно рассмотреть структуру эпителиального покрова, выстилающего влагалищную часть маточного зева, ее возможные дефекты. А так же провести точную диагностику эрозивного изъявления/эктопии шейки матки.
Показаний для проведения процедуры не так уж много, но все они довольно распространены:
- болезненные ощущения внизу живота, жжение/дискомфорт во время интимных отношений;
- выделения, не связанные с менструальным циклом;
- воспаление в мочеполовой системе;
- неутешительные результаты лабораторных исследований;
- новообразования на гениталиях, во влагалище;
- эрозия шейки матки.
За несколько дней до исследования стоит воздержаться от интимных отношений, спринцевания, использования гигиенических тампонов/вагинальных лекарственных препаратов и других подобных манипуляций.
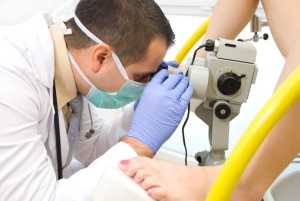 Во время менструации процедуру проводить запрещено (оптимальное время: 10-15 день цикла).
Во время менструации процедуру проводить запрещено (оптимальное время: 10-15 день цикла).
Осмотр проводится на гинекологическом кресле. Для этого используются специальные зеркала, которые передадут изображение на кольпоскоп/видеокольпоскоп.
В некоторых случаях требуется расширенная кольпоскопия с применением антисептических средств. При их нанесении на пораженный участок эпителия, наблюдается спазм сосудов, что ведет к контрасту тканей, их дальнейшей четкой диагностики.
Процедура в принципе безболезненная и длится недолго. Результаты исследования сохраняются для дальнейшего исследования, пациентка может идти домой (следующие несколько дней действуют те же ограничения, что имели место перед процедурой).
Кольпоскопия – важнейший метод выявления эрозий шейки матки на ранних стадиях:
Видно ли ЭШМ на УЗИ
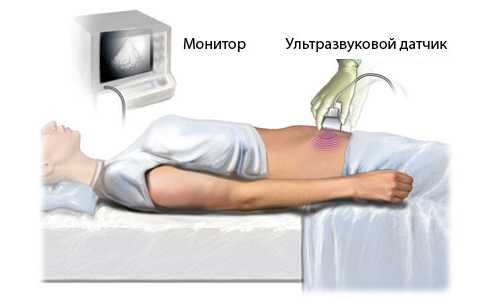
Можно ли увидеть на УЗИ эрозию шейки матки? Ультразвуковое исследование назначается при заболеваниях мочеполовой системы, патологиях детородного органа, подозрении на развитие новообразований доброкачественного или онкогенного характера.
Данный метод обследования поможет специалисту оценить строение женских органов, их размеры, структуру тканей и слизистой оболочки. Любые отклонения от нормы фиксируются и расшифровываются специалистами.
Только если к данной патологии присоединится воспалительный процесс, инфекционное заболевание, вирус папилломы человека с последующими новообразованиями, указанные изменения зафиксирует ультразвуковой датчик.
Но ситуация может быть уже слишком запущенной.
Какие анализы нужно сдавать
Какие анализы сдаются при эрозии шейки матки? Для полноценного обследования патологии потребуется не только осмотр доктора, но и целый ряд лабораторных исследований:
- мазок/посев на состав микрофлоры. Нередко эрозивное изъявление развивается вследствие активного размножения патогенных микроорганизмов;
- анализ крови. Имеется в виду как ОАК, так и лабораторные исследования, направленные на диагностику венерических заболеваний, гепатит (С, В), вирус иммунодефицита человека, патогенные инфекции;
- соскоб для цитологии. Направлен на исследование структуры шейки матки (на клеточном уровне), ее слизистой оболочки;
- биопсия. Требуется лишь при неутешительных результатах всех ранее упомянутых исследований;
- направление на гистологию. Следует за проведенной биопсией, состоит в микроскопическом изучении взятых образцов тканей.
Биопсия шейки матки – это взятие и дальнейшее исследование подозрительных тканей из пораженного участка маточного зева.
С другой стороны, это оперативное вмешательство, поэтому требует соблюдения определенных правил:
- биопсия назначается после врачебного осмотра, кольпоскопии, ряда лабораторных исследований, если хоть один из этих пунктов покажет плохие результаты;
- процедура допустима только при отсутствии инфекционных заболеваний, а также после прекращения менструальных выделений.
И главное: при эрозии шейки матки, в первую очередь, назначается кольпоскопия и мазок/анализ крови на патогенные инфекции.
И если последняя покажет серьезную патологию, биопсия пораженных тканей берется сразу же, с помощью кольпоскопа, специальных щипцов/скальпеля, раствора Люголя.
Что такое и как проводится биопсия шейки матки при эрозии:
Что еще требуется для полноценного обследования
Для качественного/информативного обследования эрозии шейки матки, в большинстве случаев, достаточно ряда манипуляций:
- врачебный осмотр;
- кольпоскопия;
- лабораторные анализы крови/мазок/соскоб из слизистой оболочки влагалищной части маточного зева;
- биопсия при необходимости с дальнейшей гистологией;
- УЗИ для исключения других патогенных процессов в мочеполовой системе.
Важную роль играет также понимание пациенткой всей важности происходящего, ее полное содействие врачебным манипуляциям, готовность соблюдать алгоритм лечения.
Заботимся о репродуктивном здоровье: своевременная диагностика эрозии шейки матки

Эрозия шейки матки – это наиболее часто встречающийся диагноз у женщин, характеризующийся повреждением эпителиального покрова шейки или нарушением целостности области вокруг нее. При отсутствии лечения эрозия переходит в хроническую форму и может перерастать в злокачественное новообразование.
Для предупреждения недуга необходимо обследоваться у гинеколога раз в полгода. Если доктор обнаружит на осмотре дефекты шейки матки, для более точной диагностики и полной клинической картины он назначает специальные исследования.
Содержание:
- Основные методы диагностики
- Дополнительное обследование
Как делается кольпоскопия? Видно ли на УЗИ? Какие анализы нужно сдать перед лечением? Нужна ли биопсия?
Основные методы диагностики
Внимание! В начальной стадии эрозия шейки матки может протекать бессимптомно и не причинять женщине дискомфорта. О ее развитии можно узнать только на приеме у гинеколога при визуальном осмотре.
С помощью специального зеркала врач определяет эрозию, которая представляет собой ярко-красные участки в области наружного зева шейки матки. Отличить истинную эрозию от псевдоэрозии (эктопии) врач сможет после полного поэтапного обследования и получения результатов анализов.
В гинекологической практике используются следующие диагностические методы, позволяющие определить не только эрозию шейки матки, но и тип поврежденных клеток:
- Осмотр на гинекологическом кресле.
Первичная диагностика проводится специалистом при осмотре на гинекологическом кресле, врач визуально определяет наличие или отсутствие повреждений на слизистой оболочке шейки матки и назначает лабораторные исследования для подтверждения диагноза.
 Бактериологический анализ.
Бактериологический анализ. С помощью специального шпателя врач совершает забор биоматериала, после чего наносит его на лабораторное стекло. Процедура является безболезненной, а слизистая шейки не повреждается. Мазок берется для исследования влагалищной микрофлоры, которое определяет наличие бактерий, инфекций и их возбудителей, а также обнаруживает воспалительные процессы и показывает уровень лейкоцитов.
- Онкоцитология.
Анализ производится с целью исследования клеточного материала для выявления раковых клеток. Метод позволяет диагностировать онкопатологию на начальной стадии. Способ взятия материала аналогичен мазку на микрофлору.
- Ультразвуковое исследование.
Многие женщины, у которых гинеколог обнаруживает признаки эрозии шейки матки, обращаются к врачу с вопросом — можно ли увидеть эту патологию на УЗИ? Ультразвуковое исследование проводят при тяжелых формах заболевания, этот способ также показан девственницам и беременным женщинам. Метод менее эффективен, чем остальные, и назначается чаще всего при подозрении на негативные процессы в органах малого таза, например, для исключения или подтверждения миомы матки.
- Кольпоскопия.
Это безболезненный метод, который проводится с помощью специального оптического прибора, способного многократно увеличивать изображение и позволяющего детально рассмотреть структуру и дефекты поверхностного слоя шейки. На слизистую наносится раствор воды с йодом, затем по характеру окрашивания тканей определяется наличие и размер повреждений.
- Биопсия.
При подозрении на злокачественный процесс специалист назначает биопсию – взятие небольшого количества поврежденной эпителиальной ткани шейки матки для дальнейшего гистологического исследования. Забор материала производится специальным инструментом, после процедуры могут появиться скудные кровянистые выделения.
Важно! Для составления полной клинической картины на приеме у врача необходимо сообщить о наличии симптомов, которые могут указать на активное развитие эрозии: периодически возникающие тянущие боли в нижней части живота, необычный характер выделений, зуд и жжение наружных половых органов, нарушение менструального цикла.
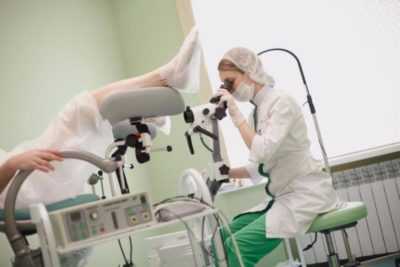 Кольпоскопия при эрозии шейки матки назначается на 10-15 день цикла, в период менструации процедура запрещена. Весь процесс занимает не больше 20 минут и не сопровождается болевыми ощущениями. Женщина располагается на гинекологическом кресле, как при обычном профилактическом осмотре.
Кольпоскопия при эрозии шейки матки назначается на 10-15 день цикла, в период менструации процедура запрещена. Весь процесс занимает не больше 20 минут и не сопровождается болевыми ощущениями. Женщина располагается на гинекологическом кресле, как при обычном профилактическом осмотре.
За 2-3 дня до кольпоскопии следует исключить половые контакты, использование тампонов и вагинальных лекарственных средств, а также спринцевания. Врач вводит глубоко во влагалище зеркало и рядом с креслом устанавливает кольпоскоп – оптический прибор, который дает возможность тщательно исследовать состояние шейки матки с помощью увеличения и подсветки тканей органа.
Кольпоскопия позволяет гинекологу увидеть даже самые мелкие изменения на тканях и без ошибок определить их местоположение, а также выявить характер заболевания. Врач анализирует внешность и структуру слизистой, сосудистый рисунок, цвет тканей, границы эрозии.
В здоровом состоянии оболочка имеет бледно-розовый цвет, который меняется на синюшный во второй половине цикла. При эрозии поверхность мелкозернистая и гладкая, с преобладанием красного оттенка, а кровеносные сосуды приобретают форму петель.
Для определения патологических изменений в эпителиальном слое специалист наносит на него водный раствор йода и внимательно следит за реакцией. Здоровая ткань сразу окрашивается в темно-коричневый цвет, а поверхность, не изменившая цвет, является поврежденной.
Именно эта область должна подвергаться лечению, из нее берется биоматериал для дальнейшего исследования – биопсии.
Далее информативное видео про кольпоскопию шейки матки:
Видно ли на УЗИ?
УЗИ не является обязательным методом, позволяющим обнаружить эрозию шейки матки, но оно показано женщинам, склонным к обильным кровотечениям, так как во время процедуры не происходит повреждение тканей. Также данный способ подходит девственницам, которым невозможно провести кольпоскопию.
Ультразвуковое исследование помогает врачу оценить строение внутренних органов, их размеры и структуру. В гинекологической практике остается спорным вопрос — показывает ли УЗИ эрозию шейки матки? Поражение эпителия шейки слабой степени при этом методе обследования можно не увидеть, но ультразвуковое исследование позволяет обнаружить заболевание в более тяжелой форме. Однако УЗИ не столь информативно, как кольпоскопия или биопсия.
Если на ранней стадии к эрозии шейки матки присоединяются инфекционные заболевания, воспалительные процессы или какие-либо новообразования, то эти изменения УЗИ обязательно показывает.
Какие анализы нужно сдать перед лечением?
Для полноценного обследования доктор назначает ряд лабораторных анализов:
 Мазок на состав микрофлоры. Одной из причин возникновения эрозии является активное размножение вредных микроорганизмов и бактерий, которые губительно действуют на ткани шейки, провоцируя повреждения и даже кровотечения.
Мазок на состав микрофлоры. Одной из причин возникновения эрозии является активное размножение вредных микроорганизмов и бактерий, которые губительно действуют на ткани шейки, провоцируя повреждения и даже кровотечения.- Цитологический анализ. Соскоб делается с поверхности шейки матки и исследуется на наличие патогенных клеток.
- Общий анализ крови, а также анализ на наличие гепатитов, RW (сифилис), ВИЧ.
- Общий анализ мочи на физико-химические и биологические показатели.
Нужна ли биопсия?
Биопсия – это взятие маленького образца ткани с поврежденного участка для дальнейшего детального анализа. Она проводится при отсутствии инфекционных заболеваний и только после прекращения очередной менструации.
При неудовлетворительных результатах анализов процедура является обязательной. Даже небольшой дефект шейки матки может оказаться злокачественным новообразованием и привести к крайне негативным последствиям. При выявлении эрозии шейки матки перед гинекологом стоит задача, как распознать раковые клетки и начать своевременное лечение. Именно биопсия позволяет предупредить и своевременно обнаружить начавшийся онкологический процесс.
Кроме того, самостоятельно женщина не может определить доброкачественный или злокачественный характер эрозии, даже врач без специальных исследований не поставит точный диагноз. Пациентке следует помнить, что пренебрегать процедурой биопсии нельзя!
Полезное видео про биопсию шейки матки:
Дополнительное обследование
Какие анализы сдаются при эрозии шейки матки, определяет гинеколог в зависимости от клинической картины развития заболевания. Для качественного обследования и правильной постановки диагноза бывает достаточно кольпоскопии, биопсии, УЗИ и лабораторных анализов крови и мочи.
Иногда врач может дополнительно назначить исследование крови методом ПЦР на инфекции, передающиеся половым путем (хламидии, уреаплазма), на грибковые заболевания (кандидоз), вирус папилломы человека, герпес.
При подозрении на туберкулезный характер эрозии необходимы анализы крови на наличие возбудителей туберкулеза, а также рентген органов грудной клетки.
Своевременная диагностика эрозии шейки матки позволяет выявить заболевание на начальной стадии и успешно справиться с ним без негативных последствий. Здоровье женской половой и репродуктивной системы зависит от выполнения пациенткой врачебных назначений, понимания важности процедур и регулярных профилактических осмотров.
УЗИ шейки матки — предотвращений грозных заболеваний
Современное ультразвуковое исследование этой части женского организма достаточно редко назначается в виде самостоятельной процедуры, поэтому обычно проводится в один день с осмотром полости матки и её придатков. С помощью этого диагностического метода можно понять изменения степени кровоснабжения, а также тканевой структуры этого органа, из чего можно сделать предварительный вывод о возможном заболевании.
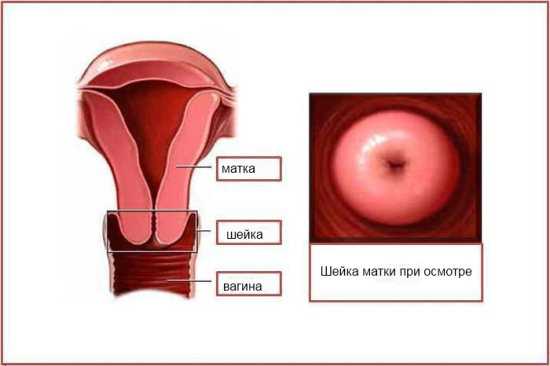
Зачем проводится ультразвуковое исследование?
Этот вид исследования делают в любой день менструального цикла для определения измененной ткани шейки матки, выявления аномалий строения и деформации, диагностики опухолей, а также точной оценки глубины их прорастания.
Осмотр шейки матки у беременной женщины позволяет лучше выявить:
- сглаженность и размеры шеечных каналов, которые лучше видно в день осмотра;
- раскрытие или полное открытие шеечного зева;
- раскрытие полости цервикального канала;
- изменение стенок цервикального канала;
- изменение нормального состояния зева;
- причины нерегулярности менструального цикла.
Методика УЗИ используется при обследовании состояния беременных женщин, поскольку позволяет увидеть ребёнка, его размеры, и оценить возможные нарушения в его развитии. В этом случае главным параметром, подлежащим оценке, считается длина шейки матки, укорочение которой является главным признаком невынашивания беременности.
Иногда пациентки задумываются о выборе метода исследования в виде УЗИ или кольпоскопии, которые являются разными диагностическими процедурами. Кольпоскопией называется визуализация оболочки шейки матки при помощи оптичекого или видео кольпоскопа. Она показывает только состояние видимой части шейки. Ультразвуковое исследование в отличие от кольпоскопии является обзором всех органов, расположенных в малом тазу. В идеале, для самой точной диагностики, рекомендуется проведение обеих процедур.
Короткая шейка матки считается опасной гинекологической патологией, угрожающей нормальному протеканию беременности, а её сглаживание и раскрытие приводит к появлению истмико-цервикальной недостаточности, при которой она не удерживает плод в маточной полости. В этом случае начинаются преждевременные роды или выкидыш на разных неделях беременности.
Проведение исследования
Особенности подготовки к процедуре зависят от показаний к проведению и от метода выполнения УЗИ. При больших сроках беременности процедура проводится в любой день, при этом, предварительная подготовка не требуется. А вот перед исследованием на наличие того или иного заболевания, необходимо наполнение мочевого пузыря. Обычно в этот день требуется выпить 800 – 1 000 миллилитров жидкости (питевой воды), как правило, за час до исследования.
Но все же из-за изменений матки во время менструального цикла у небеременных женщин УЗИ желательно проводить на 5–7 день от первого дня менструации.
В современной акушерско-гинекологической практике применяются следующие виды УЗИ:
- трансабдоминальное УЗИ, которое выполняется через кожу живота при полном мочевом пузыре;
- трансвагинальное УЗИ, проводимое с помощью введённого во влагалище датчика, который передаёт точные размеры, открытие и изображение маточной шейки.
 В акушерстве и гинекологии проводят два вида УЗИ: трансабдоминальное и транвагинальное
В акушерстве и гинекологии проводят два вида УЗИ: трансабдоминальное и транвагинальное Изменение внутреннего зева шейки и его открытие, приводящее к наступлению преждевременных родов на ранних неделях беременности, обнаруживается только в процессе трансвагинального исследования, а при других типах УЗИ остаётся невыявленным.
Необходимо знать, что иногда шейка осматривается и через живот, и трансвагинально, причём день цикла не оказывает большое влияние на результаты. При этом манипуляция переносится без болезненных ощущений.
При осмотре через кожу датчик аппарата перемещается по низу живота после нанесения на место исследования специального геля, улучшающего проведение ультразвука. На трансвагинальный датчик в гигиенических целях предварительно надевается презерватив с предварительным нанесением на его поверхность геля.
При нормально протекающей беременности исследование назначается врачом в следующие сроки:
- в 11–13 недель
- в 20–24 недели
- в 30–32 недели
Если требуется какая-либо дополнительная информация, то количество процедур увеличивается и УЗИ назначается на определённый день цикла по усмотрению наблюдающего врача.
Процедура в первом триместре назначается в 11–13 недель. На таком сроке:
- исключается трубная беременность;
- видно количество плодных яиц в полости матки и их размеры;
- срок протекающей беременности определяется более точно.
Плодное яйцо обнаруживается с 3-й недели от дня зачатия, а в 4–5 недель в нём уже прекрасно виден сам эмбрион. На таком же сроке чётко определяется сердцебиение плода, двигательная активность которого оценивается с 7–8 недель.
 УЗИ первого триместра беременности
УЗИ первого триместра беременности Следующее УЗИ назначается в 20–24 недели. При таком сроке определяется динамика роста и массы плода, размеры, возможные пороки развития. Во время процедуры врач производит измерение длины шейки матки, определяет состояние цервикального канала и его возможное раскрытие. Также им оценивается риск преждевременных родов и примерный день их наступления. С высокой достоверностью в это время определяется пол малыша.
УЗИ в третьем триместре представляет собой исследование, при котором видно нарушение состояния плода и его кровотока, а также количество околоплодной жидкости. Заниматься проведением УЗИ можно в любой день женского менструального цикла за исключением самих дней менструации.
Результаты и нормы
В норме при ультразвуковом исследовании шейки беременной матки оба ее зева плотно закрытые, а ближе к моменту родов начинается сглаживание шейки. Существуют нормы, утвержденные врачами гинекологами. Но порой появляются некоторые отклонения от них, при которых необходима коррекция для предотвращения развития патологии плода.
УЗИ или кольпоскопия шейки матки женщины, проводимая в любой момент менструального цикла, завершается подтверждением или опровержением предполагаемой патологии.
В том случае, если диагноз не вносит ясности или требуется уточнение, назначается повторное УЗИ или кольпоскопия в день цикла, который определяется врачом.
Особым значением обладают результаты УЗИ для женщин, находящихся в положении, так как они должны знать размеры и раскрытие шейки матки. Нормальные размеры длины разные в зависимости от срока беременности. У небеременных женщин с регулярностью менструального цикла длина шейки колеблется от 32 до 50 миллиметров и оба этих показателя при этом считаются нормой. К середине протекающей беременности длина шейки становится меньше.
У женщин, которые впервые готовятся к родам, размеры шейки превышают 3 см, а у повторно беременных — более 2,9 см. На седьмом месяце цифры размеры вновь изменяются до 3,7 и 4,5 см. Ширина шейки во время беременности медленно увеличивается и к моменту родов превышает 3,5 см.
УЗИ шейки матки – важное исследование в современной гинекологической практике, позволяющее получить данные, которые нельзя узнать при обычном осмотре.
Кольпоскопия в гинекологии: что это такое, что показывает и сколько стоит?
Для того чтобы диагностировать патологические изменения шейки матки, гинеколог назначает проведение кольпоскопии. Чаще всего это происходит при профилактическом осмотре, потому что эти изменения могут не сопровождаться нетипичными выделениями, болью или ощущением дискомфорта, и женщина их попросту не замечает.
Аппаратное обследование шейки матки
Кольпоскопия – один из самых информативных методов диагностики в гинекологии. Она проводится в амбулаторных условиях, занимает совсем немного времени и имеет мало противопоказаний. Это обследование можно проводить даже беременным женщинам.
Для него не нужна анестезия, потому что пациентка не испытывает никаких болезненных ощущений из-за отсутствия на слизистой шейки нервных окончаний.
Значимость этого аппаратного исследования для диагностики онкологических и предшествующих им состояний трудно переоценить.
Обследование шейки матки проводится кольпоскопом – это бинокулярный оптический микроскоп. Он оснащен фокусированным освещением, оптической системой, которая увеличивает изображение в 10-40 раз. Это дает возможность врачу-гинекологу оценить степень патологических изменений на шейке матки.
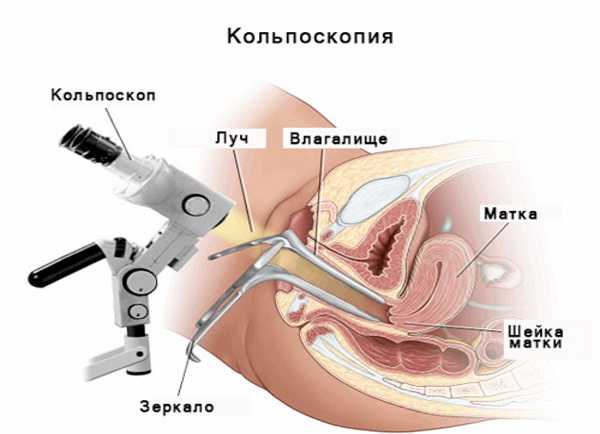
Кольпоскопия
Если проводится видеокольпоскопия с применением цифровой камеры, то изображение выводится на экран монитора и записывается на цифровых носителях. Впоследствии такое изображение можно неоднократно просматривать, использовать для консилиума, консультаций специалистов, уточнения тактики лечения.
Кольпоскопия отражает даже незначительные дефекты клеток эпителия шейки и влагалища:
- опухоли самого минимального размера,
- эрозии,
- кровоизлияния сосудов шейки и влагалища.
Все полученные при этом исследовании результаты должны быть подтверждены дополнительными диагностическими методами — биопсией для цитологического исследования, анализом мазка на атипичные клетки и заболевания, передающиеся половым путем:
- хламидиоз,
- микоплазмоз,
- кандидоз,
- гонорея,
- гарднереллез,
- трихомоноз.
В гинекологии имеется немало показаний к проведению кольпоскопии. Этот метод настолько точен, что его используют при малейшем подозрении на онкологическое перерождение тканей шейки и влагалища. Поводом для такого исследования могут быть:
- боль и чувство тяжести внизу живота,
- мажущие выделения, кровотечения в середине менструального цикла,
- боль во время полового акта и кровянистые выделения после него.
Информативность метода позволяет применять его по следующим показаниям:
- эрозия и дисплазия шейки матки;
- лейкоплакия;
- эндометриоз;
- сосудистые девиации слизистой оболочки;
- кондиломы во влагалище и на шейке матки;
- состояние после ампутации тела матки;
- обследование после проведенного аппаратного лечения шейки матки (лазерная хирургия папиллом, электрокоагуляция, криодеструкция образований);
- дифференциация опухолей любой этиологии;
- неблагоприятные данные мазка на цитологию;
- оценка состояния шейки матки перед ЭКО;
- общее обследование шейки матки и влагалища в профилактических целях.
Травматичные роды в гинекологии могут стать показанием для кольпоскопии, особенно, если применялась эпизиотомия (рассечение промежности). Такое исследование поможет врачу оценить степень повреждения шейки и влагалища.
Противопоказания к этой процедуре:
- индивидуальная непереносимость препаратов йода и уксусной кислоты. Об этом нужно предупредить врача заблаговременно.
- первые 3 недели после аборта.
- недавние операции
- кровотечение, период менструации
- выраженные воспалительные и атрофические состояния.
Как правильно подготовиться?
Эту процедуру лучше проводить в первой половине менструального цикла. Наиболее информативные результаты получают с 9 по 20 день цикла. Специальная подготовка к исследованию не нужна. Достаточно соблюдать несколько правил:
 Перед исследованием в течение 1-2 дней стоит воздержаться от половых контактов.
Перед исследованием в течение 1-2 дней стоит воздержаться от половых контактов.- В течение такого же времени нельзя применять мази, влагалищные суппозитории и спреи, противозачаточные кремы.
- Нельзя спринцеваться в течение 5-7 дней перед исследованием, пользоваться косметическими средствами интимной гигиены.
Подготовка к процедуре беременных женщин не содержит каких-то особенностей. Им можно проводить кольпоскопию на любом сроке беременности кроме первого триместра.
к оглавлению ↑Проведение процедуры и ее последствия
Кольпоскопию проводят на гинекологическом кресле, она занимает небольшой отрезок времени, около 15-20 минут. Перед проведением исследования гинеколог проводит осмотр шейки матки и влагалища в зеркалах. Различают простую кольпоскопию и расширенную. В первом варианте врачом проводится обычный осмотр при помощи кольпоскопа, при необходимости берется материал на биопсию.
Этот метод не позволяет оценить патологические изменения в полном объеме. Расширенное исследование включает проведение двух тестов:
 Шейка матки обрабатывается трихлоруксусной кислотой. Это помогает сузить сосуды слизистой оболочки шейки для того, чтобы вероятные изменения стали ярко выраженными и более заметными.
Шейка матки обрабатывается трихлоруксусной кислотой. Это помогает сузить сосуды слизистой оболочки шейки для того, чтобы вероятные изменения стали ярко выраженными и более заметными.-
На поверхность шейки наносится йод. Если на ней есть патологически измененные участки, то их окрасить не удастся.
Вместо йода могут применяться реагенты, которые окрашивают пораженные области, и при ультрафиолетовом излучении они светятся определенным цветом.
Во время исследования женщина обычно не ощущает сколько-нибудь значительной боли. Возможен дискомфорт внизу живота, который можно сравнить с неприятными ощущениями при обычном гинекологическом осмотре.
Могут быть незначительные выделения с примесью йода в течение суток после процедуры, и об этом явлении нужно предупредить пациентку заранее.
к оглавлению ↑Проведение кольпоскопии по всем правилам дает врачу возможность оценить изменения эпителия, определить место для забора материала, подлежащего биопсии. В протоколе исследования гинеколог указывает особенности строения шейки, ее возможные патологические изменения, проводит расшифровку результатов. Протокол содержит такие показатели:
- Наличие или отсутствие патологически измененных сосудов.
- Определение площади участков эпителия, не окрасившихся йодом.
Женщины нередко интересуются у врача, сколько раз нужно делать кольпоскопию, как часто надо повторять исследование при отсутствии показаний к нему, стоит ли проходить его по собственной инициативе.
Гинекологи считают, что проходить кольпоскопическое исследование надо не реже, чем раз в три года.
Обязательное условие – ежегодное исследование мазка на цитологию (ПАП-тест). Если мазок показывает норму, то дополнительно проходить исследование без медицинских показаний не нужно.
к оглавлению ↑Цены на исследование
Эта таблица поможет узнать, сколько стоит проведение кольпоскопии в клиниках Москвы и Санкт-Петербурга.
| Цена исследования в клиниках Москвы | ||
| 1 | МедЦентрСервис | 1200 |
| 2 | Евро-Мед | 2200 |
| 3 | Дельтаклиник | 500 |
| 4 | Царская клиника | 1500 |
| 5 | ЛДЦ Кутузовский | 750 |
| 6 | БестКлиник | 1540 |
| 7 | Петровские ворота | 4000 |
| Цена исследования в клиниках Санкт-Петербурга | ||
| 1 | Клиника МЭДИС | 2000 |
| 2 | Клиника семейного здоровья Аврора | 1500 |
| 3 | Клиника Медлайф (вместе с приемом гинеколога) | 2700 |
| 4 | Медцентр Энерго | 1850 |
| 5 | Многопрофильный медцентр Элеос | 1100 |
Широкий ценовой диапазон объясняется тем, что клиники предлагают и простую, и расширенную кольпоскопию, а так же применение видеокольпоскопа, с последующей записью процедуры на цифровые носители.
Такое информативное исследование безболезненно, не имеет противопоказаний, позволяет дифференцировать патологические изменения шейки матки и влагалища.
Кольпоскопию можно сочетать для более объективной диагностики с биопсией, анализом мазков. Она позволяет на ранней стадии обнаружить раковые и предраковые нарушения тканей шейки матки.


 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе