Как проверить кишечник и желудок
Как проверить кишечник и желудок
» Советы врачейДоктора достаточно часто назначают колоноскопию.
Если у пациента наблюдаются патологические изменения в кишечнике или желудка, то ему необходимо в обязательном порядке проходить инструментальное обследование. Доктора в большинстве случаев рекомендуют:
Особенности ПЭТ-сканирования и компьютерной томографии
ПЭТ – сканирование – как эффективная диагностика.
Для обследования толстого и тонкого кишечников очень часто применяют компьютерную томографию и ПЭТ-сканирования.
С помощью этих методов исследования осуществляется визуализация пораженных органов.
В ходе проведения диагностики доктор получает изображение на рентгенограмму или монитор компьютера.
Оборудование, которое используется для диагностики, визуализирует состояние внутренних органов благодаря использованию таких методов, как магнитное поле, ультрафиолетовые волны, рентгеновские лучи.
Благодаря применению компьютерной томографии предоставляется возможность получения нескольких многослойных снимков желудка и кишечника, что значительно упрощает процесс изучения состояния этих органов для доктора.
В период проведения диагностики производится выполнение снимков в специальной камере. Именно поэтому при наличии у больного клаустрофобии ему проведение исследования не рекомендуется. Также диагностика не проводится при чрезмерном ожирении больного. Виртуальную колоноскопию относят к одному из видов компьютерной томографии.
ПЭТ-диагностика заключается в применении радиоактивного сахара, с помощью которого получаются изображения толстого и тонкого кишечника. Его вливают пациенту внутривенно перед проведением исследования.
Для проведения диагностики используют позитронно-эмиссионное оборудование, который оснащается специальным столом для расположения пациента. Длительность исследования в среднем составляет полчаса.
При раке кишечника с помощью данного метода исследования осуществляется проверка наличие метастаз лимфатической системе и близлежащих органов. Благодаря возможности одновременного применения компьютерной томографии и ПЭТ-сканера, доктор может сравнить снимки и максимально точно установить диагноз.
Для получения более полной картины врачом очень часто назначается сдача анализа кала.
Что такое капсульная эндоскопия, расскажет видеосюжет:
Проведение УЗИ и МРТ
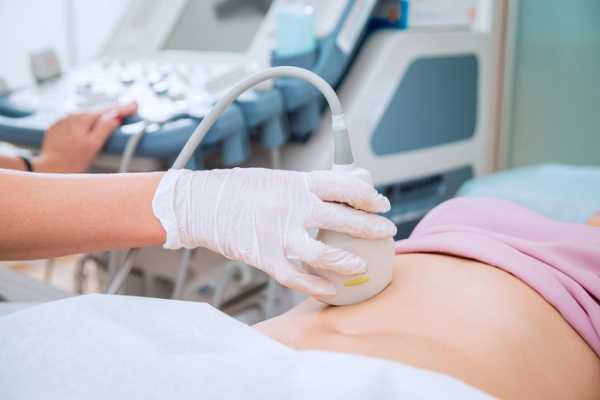
УЗИ – один из методов диагностики.
С целью проверки кишечника и желудка на развитие онкологических заболеваний осуществляется применение ультразвукового исследования.
Оно применяется при достаточно крупных опухолях. Если у пациента имеется ранняя онкология или полипы в органах желудочно-кишечного тракта, то данный метод для диагностики не применяется.
В некоторых случаях ультразвуковое исследование используют для того чтобы определить метастазы рака кишечника в других органах.
Если у пациента предварительно диагностируется ректальный рак, то для подтверждения этого диагноза осуществляется применение эндоректального ультразвука. С этой целью используется специальный прибор, который вводится пациенту через прямую кишку.
Эндоректальный ультразвук дает возможность определения степени распространенности патологических очагов и наличия патологических процессов в лимфатической системе прямой кишки и соседних органах.
Для диагностики заболеваний желудка и кишечника могут использовать магнито-резонансную томографию.
Перед проведением исследования человеку вводится лекарственное средство, в состав которого входит гадолиний. Распространение вещества по организму пациента осуществляется по-разному, в зависимости от места локализации заболевания.
Этот метод исследования основан на применении капсулы, которая имеет встроенную беспроводную камеру максимально мелких размеров. Благодаря этому устройству обеспечивается возможность получения фотоснимков желудка и кишечника. Видео таблетка дает возможность обследования труднодоступных областей. В отличие от эндоскопии с помощью данного метода производится обследование тонкого кишечника.
Ультразвуковое исследование, магниторезонансная томография и капсульная эндоскопия – это высокоэффективные методы диагностики, которые характеризуются минимальным количеством противопоказаний.
Особенности лапароскопии и эндоскопии
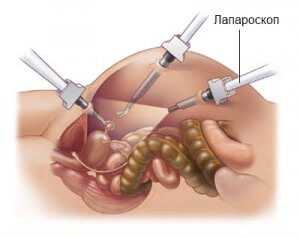
Лапароскоп – инструмент для проведения лапароскопии.
Если диагностический случай является неясным, тогда осуществляется применение лапароскопии.
В период проведения исследования используется специальный инструмент – лапароскоп. Изначально осуществляется введение пациенту наркоза. После этого в брюшной полости делают разрез, размеры которого достигают от 0,5 до 1 сантиметра.
Стандартная лапароскопия не дает возможность определить наличие метастаз в поджелудочной железе. С этой целью осуществляется применение лапароскопической ультрасонографии, которая дает возможность осмотреть органы брюшной полости. С этой целью используются специальные лапароскопические датчики. С их помощью осуществляется исследование труднодоступных областей.
Лапароскопия является практически единственным диагностическим методом, с помощью которой осуществляется определение метастаз до проведения хирургического вмешательства. Эндоскопия проводится с применением специального приспособления – эндоскопа.
Он имеет небольшую камеру, которая соединяется с экраном компьютера. С помощью этого метода обследуются верхние отделы пищеварительного тракта. Трубку эндоскопа в период проведения исследования необходимо проглотить пациенту.
Этот метод исследования позволяет взять биопсию. В некоторых случаях с помощью эндоскопа осуществляется введение катетера и заполнение рентгеноконтрастом всех протоков. Это дает возможность проведения рентгена желудочно-кишечного тракта.
Для определения состояния желудка и кишечника могут использоваться разнообразные методы исследования. Их должен выбирать только врач в соответствии с показаниями и индивидуальными особенностями пациента.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Вместе с этой статьей читают:

Следите за обновлениями сайта в социальных сетях!
http://pishhevarenie.com/diagnostika/kak-proverit-zheludok-i-kishechnik/
Есть ли альтернатива гастроскопии — как проверить желудок без зонда?
ВАЖНО! Натуральное средство Nutricomplex восстанавливает правильный обмен веществ за 1 месяц. Читайте статью .
Методы исследования
Если у больного появились жалобы на нарушение деятельности ЖКТ, то ему необходимо пройти полное медицинское обследование. Существует несколько способов врачебной диагностики:
Подобрать оптимальный вариант диагностики или назначить комплексный осмотр может только врач. Выбор будет зависеть от характера жалоб больного, собранного анамнеза и предварительного диагноза. Мы же поговорим об аппаратных вариантах исследования.
Гастроскопия и зондирование
Гастроскопия относится к методам эндоскопического осмотра. Дает исчерпывающую информацию о внутренней поверхности 12-перстной кишки и желудка. Манипуляция основана на пероральном введении в полость органа зонда с видеоскопом и лампочкой на конце.
СОВЕТ! Избавьтесь от темных кругов вокруг глаз за 2 недели. Читайте статью .
Таким же способом, как ФГС, проводится зондовое исследование. С помощью манипуляции специалист получает информацию о желудочной секреции, но слизистую не видит.
Пероральное введение зонда сопряжено с крайне неприятными ощущениями для больного, поэтому многие панически боятся процедуры. Как же можно проверить желудок не глотая кишку? Существуют ли другие варианты исследований?
ЛЕЧИТЕ ПРИЧИНУ, А НЕ СЛЕДСТВИЕ! Средство из природных компонентов Nutricomplex восстанавливает правильный обмен веществ за 1 месяц. Читайте статью .
Альтернативные методы диагностики
Следующим этапом осмотра будет изучение желудка аппаратным методом. Современная медицина может предложить несколько вариантов диагностики, способных в той или иной степени заменить ФГС:
- капсульная гастроскопия;
- десмоидная проба по Сали;
- рентгенография;
- ультразвуковое исследование;
- МРТ (магнитно-резонансная томография).
Совет. Прежде чем направиться на проверку желудка, необходимо получить консультацию специалиста. Например, если у больного на первоначальном осмотре выявлен возможный гастрит, УЗИ в этом случае будет бесполезно.
ВАЖНО! Как в 50 лет убрать мешки и морщины вокруг глаз? Читайте статью .
Ниже разберем более подробно каждый метод диагностики.
Капсульная гастроскопия
Этот способ исследования основан на замене зонда специальной капсулой, оснащенной видеокамерой. Устройство позволяет провести тщательный осмотр слизистой желудка и выявить заболевание на ранних этапах развития.

Для постановки диагноза больной должен проглотить капсулу. Чтобы осмотр прошел успешно, к нему следует подготовиться:
Процесс не занимает много времени и не доставляет человеку никакого дискомфорта. В период обследования пациент может вернуться к обычной жизни, ограничив физические нагрузки. Через 7–8 часов больной вновь посещает врачебный кабинет, где доктор переносит записанные капсулой показатели в компьютер и ставит диагноз.
Как обследуют желудок капсульным методом, можно посмотреть на видео:
Десмоидная проба

Лучевые методы исследования
Из лучевых методов наиболее широко распространен рентген. Аппаратура для осмотра есть практически в каждом медицинском учреждении, поэтому исследование доступно всем слоям населения.
МРТ и УЗИ относятся к более современным способам исследования и несут меньшую угрозу для здоровья пациентов.
Узнать о различии этих процедур можно из видео:
С помощью рентгенографии выявляют язву желудка, проверяют его конфигурацию и оценивают размеры. R-графия проводится с использованием контрастного вещества — бариевой взвеси. Назначается при жалобах больного на быструю потерю веса, появление крови в каловых массах, частую и изматывающую диарею, постоянные боли в ЖКТ.
Процедура совершенно безболезненная и не очень сложная, но требует соблюдения некоторых правил:
Рентген желудка длится 30–40 минут. Все это время врач просит больного принимать определенные позы и делает шесть снимков ЖКТ в разных проекциях.
Внимание. Противопоказанием к проведению рентгена является I триместр беременности и внутреннее кровотечение. Кроме того, рентген нежелателен при аллергии на препараты йода.
Ультразвуковое исследование
Сегодня УЗИ проводится при подозрениях на кровотечение и наличие раковых новообразований в полости органа. Это довольно популярный, но не очень информативный метод диагностики.
Совет. Ультразвуковое исследование совершенно безопасно, поэтому может быть рекомендовано женщинам на любом сроке беременности.
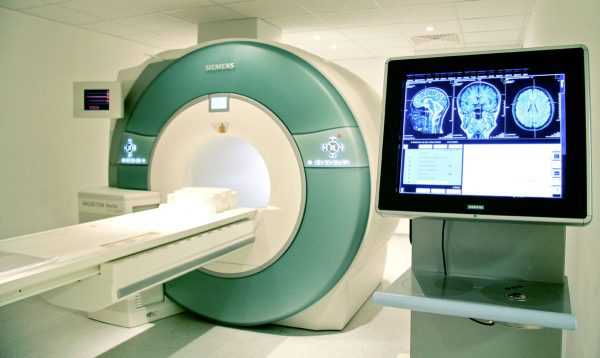
Магнитно-резонансная томография
Проверка желудка с помощью МРТ совершенно безопасна и не требует глотания зонда или введения раствора бария. При этом процедура довольно информативна и позволяет оценить структуру органа, толщину и состояние его стенок, наличие новообразований.
МРТ — современный метод диагностики болезней желудка
В ходе обследования на монитор выводится объемное изображение желудка, позволяющее увидеть полипы и другие уплотнения. Чтобы картинка получилась более качественной, к процедуре необходимо правильно подготовиться:
Компьютерная томография чаще всего назначается пациентам, уже имеющим диагноз и проходившим специфическое лечение, а также людям, перешагнувшим 50-летний рубеж. Для эффективной визуализации полостей применяется контрастное вещество или воздух. По желанию пациента возможно проведение процедуры под небольшой анестезией.
Внимание. МР-сканирование противопоказано беременным и больным с перфорацией стенок кишечника.
При невозможности проведения МРТ доктор может назначить другой, более щадящий способ диагностики.
Внимание. Статья имеет ознакомительный характер. Необходима консультация врача.
Но возможно правильнее лечить не следствие, а причину?
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок. Читать статью
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
- Гастрин: влияние на пищеварение, механизм действия и определение в крови
- Ирригография — почему это так важно
- Как подготовиться к колоноскопии — полезные советы
- С пептид как маркер определения гликемического индекса
- Болезни желудка
- Гастрит
- Гастродуоденит
- Гастроэнтерит
- Гастроэнтероколит
- Кислотность желудка
- Эрозия
- Язва
- Болезни поджелудочной железы
- Панкреатит
- Поджелудочная железа
- Болезни желчного пузыря
- Болезни пищевода
- Болезни кишечника
- Аппендицит
- Геморрой
- Дисбактериоз
- Запор
- Колит
- Понос
- Энтероколит
- Другое
- Диагностика
- Другие болезни
- Рвота
- Полезные продукты
- Препараты
- Болезни почек
- Анализ мочи
- Анатомия почек
- Другие болезни почек
- Киста почки
- Мочекаменная болезнь
- Нефрит
- Нефроз
- Нефроптоз
- Очистка почек
- Почечная недостаточность
- Болезни мочевого пузыря
- Мочеиспускание
- Мочевой пузырь
- Мочеточники
Материалы сайта несут ознакомительный характер, при любых вопросах, связанных со здоровьем, консультация
с лечащим врачом обязательна! Не занимайтесь самодиагностикой и самолечением!
http://ozhivote.ru/kak-proverit-zheludok/
Есть ли альтернатива гастроскопии — как проверить желудок без зонда?
ВАЖНО! Натуральное средство Nutricomplex восстанавливает правильный обмен веществ за 1 месяц. Читайте статью .
Методы исследования
Если у больного появились жалобы на нарушение деятельности ЖКТ, то ему необходимо пройти полное медицинское обследование. Существует несколько способов врачебной диагностики:
Подобрать оптимальный вариант диагностики или назначить комплексный осмотр может только врач. Выбор будет зависеть от характера жалоб больного, собранного анамнеза и предварительного диагноза. Мы же поговорим об аппаратных вариантах исследования.
Гастроскопия и зондирование
Гастроскопия относится к методам эндоскопического осмотра. Дает исчерпывающую информацию о внутренней поверхности 12-перстной кишки и желудка. Манипуляция основана на пероральном введении в полость органа зонда с видеоскопом и лампочкой на конце.
СОВЕТ! Избавьтесь от темных кругов вокруг глаз за 2 недели. Читайте статью .
Таким же способом, как ФГС, проводится зондовое исследование. С помощью манипуляции специалист получает информацию о желудочной секреции, но слизистую не видит.
Пероральное введение зонда сопряжено с крайне неприятными ощущениями для больного, поэтому многие панически боятся процедуры. Как же можно проверить желудок не глотая кишку? Существуют ли другие варианты исследований?
ЛЕЧИТЕ ПРИЧИНУ, А НЕ СЛЕДСТВИЕ! Средство из природных компонентов Nutricomplex восстанавливает правильный обмен веществ за 1 месяц. Читайте статью .
Альтернативные методы диагностики
Следующим этапом осмотра будет изучение желудка аппаратным методом. Современная медицина может предложить несколько вариантов диагностики, способных в той или иной степени заменить ФГС:
- капсульная гастроскопия;
- десмоидная проба по Сали;
- рентгенография;
- ультразвуковое исследование;
- МРТ (магнитно-резонансная томография).
Совет. Прежде чем направиться на проверку желудка, необходимо получить консультацию специалиста. Например, если у больного на первоначальном осмотре выявлен возможный гастрит, УЗИ в этом случае будет бесполезно.
ВАЖНО! Как в 50 лет убрать мешки и морщины вокруг глаз? Читайте статью .
Ниже разберем более подробно каждый метод диагностики.
Капсульная гастроскопия
Этот способ исследования основан на замене зонда специальной капсулой, оснащенной видеокамерой. Устройство позволяет провести тщательный осмотр слизистой желудка и выявить заболевание на ранних этапах развития.

Для постановки диагноза больной должен проглотить капсулу. Чтобы осмотр прошел успешно, к нему следует подготовиться:
Процесс не занимает много времени и не доставляет человеку никакого дискомфорта. В период обследования пациент может вернуться к обычной жизни, ограничив физические нагрузки. Через 7–8 часов больной вновь посещает врачебный кабинет, где доктор переносит записанные капсулой показатели в компьютер и ставит диагноз.
Как обследуют желудок капсульным методом, можно посмотреть на видео:
Десмоидная проба

Лучевые методы исследования
Из лучевых методов наиболее широко распространен рентген. Аппаратура для осмотра есть практически в каждом медицинском учреждении, поэтому исследование доступно всем слоям населения.
МРТ и УЗИ относятся к более современным способам исследования и несут меньшую угрозу для здоровья пациентов.
Узнать о различии этих процедур можно из видео:
С помощью рентгенографии выявляют язву желудка, проверяют его конфигурацию и оценивают размеры. R-графия проводится с использованием контрастного вещества — бариевой взвеси. Назначается при жалобах больного на быструю потерю веса, появление крови в каловых массах, частую и изматывающую диарею, постоянные боли в ЖКТ.

Процедура совершенно безболезненная и не очень сложная, но требует соблюдения некоторых правил:
Рентген желудка длится 30–40 минут. Все это время врач просит больного принимать определенные позы и делает шесть снимков ЖКТ в разных проекциях.
Внимание. Противопоказанием к проведению рентгена является I триместр беременности и внутреннее кровотечение. Кроме того, рентген нежелателен при аллергии на препараты йода.
Ультразвуковое исследование
Сегодня УЗИ проводится при подозрениях на кровотечение и наличие раковых новообразований в полости органа. Это довольно популярный, но не очень информативный метод диагностики.
Совет. Ультразвуковое исследование совершенно безопасно, поэтому может быть рекомендовано женщинам на любом сроке беременности.
Магнитно-резонансная томография
Проверка желудка с помощью МРТ совершенно безопасна и не требует глотания зонда или введения раствора бария. При этом процедура довольно информативна и позволяет оценить структуру органа, толщину и состояние его стенок, наличие новообразований.
МРТ — современный метод диагностики болезней желудка
В ходе обследования на монитор выводится объемное изображение желудка, позволяющее увидеть полипы и другие уплотнения. Чтобы картинка получилась более качественной, к процедуре необходимо правильно подготовиться:
Компьютерная томография чаще всего назначается пациентам, уже имеющим диагноз и проходившим специфическое лечение, а также людям, перешагнувшим 50-летний рубеж. Для эффективной визуализации полостей применяется контрастное вещество или воздух. По желанию пациента возможно проведение процедуры под небольшой анестезией.
Внимание. МР-сканирование противопоказано беременным и больным с перфорацией стенок кишечника.
При невозможности проведения МРТ доктор может назначить другой, более щадящий способ диагностики.
Внимание. Статья имеет ознакомительный характер. Необходима консультация врача.
Но возможно правильнее лечить не следствие, а причину?
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок. Читать статью
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
- Гастрин: влияние на пищеварение, механизм действия и определение в крови
- Ирригография — почему это так важно
- Как подготовиться к колоноскопии — полезные советы
- С пептид как маркер определения гликемического индекса
- Болезни желудка
- Гастрит
- Гастродуоденит
- Гастроэнтерит
- Гастроэнтероколит
- Кислотность желудка
- Эрозия
- Язва
- Болезни поджелудочной железы
- Панкреатит
- Поджелудочная железа
- Болезни желчного пузыря
- Болезни пищевода
- Болезни кишечника
- Аппендицит
- Геморрой
- Дисбактериоз
- Запор
- Колит
- Понос
- Энтероколит
- Другое
- Диагностика
- Другие болезни
- Рвота
- Полезные продукты
- Препараты
- Болезни почек
- Анализ мочи
- Анатомия почек
- Другие болезни почек
- Киста почки
- Мочекаменная болезнь
- Нефрит
- Нефроз
- Нефроптоз
- Очистка почек
- Почечная недостаточность
- Болезни мочевого пузыря
- Мочеиспускание
- Мочевой пузырь
- Мочеточники
Материалы сайта несут ознакомительный характер, при любых вопросах, связанных со здоровьем, консультация
с лечащим врачом обязательна! Не занимайтесь самодиагностикой и самолечением!
http://ozhivote.ru/kak-proverit-zheludok/
Комментариев пока нет!Как проверить желудок и кишечник
Если у вас присутствует хотя бы один из перечисленных симптомов, обратитесь к врачу гастроэнтерологу. Вам назначат эзофагогастроскопию, УЗИ или фиброэзофагогастроскопию. Также врач выпишет направление на анализы крови, чтобы проверить наличие антител к хеликобактеру пилори, аскаридам, описторхиям. Обязательно обследуется кровь на онкомаркеры и копрограмму. Кроме анализов крови сдайте кал на яйца простейших и гельминтов. Кал вы будете сдавать в течение 3-5 дней ежедневно.
Подготовьтесь к обследованию. Максимально освободите желудочно-кишечный тракт от пищи, соблюдая диету. Если вам назначили клизму или слабительные препараты, то следуйте рекомендациям врача. За 14 часов до обследования откажитесь от пищи, за 6 часов – от воды.
При проведении эзофагогастроскопии вам введут трубку с монитором. Обследование проходит 20 минут. Во время процедуры врач смотрит всю слизистую оболочку желудка и при необходимости проводит другие манипуляции, например, берет ткань на биопсию. При многочисленных поражениях на обследование может уйти до 50-60 минут. Это очень эффективный метод выявить поражения желудка, но не позволяет обследовать кишечник.
Обследовать всю брюшную полость можно методом ультразвуковой диагностики. Если вам назначили УЗИ, то исключите присутствие газов в желудочно-кишечном тракте. Для этого в течение 10 дней перед обследованием соблюдайте диету, исключите из рациона хлебобулочные изделия, бобовые, молоко, капусту, газированную воду, алкогольные напитки. Питайтесь маленькими порциями кашей, сваренной на воде. Также вам могут порекомендовать принимать эспумизан, фестал, мезим или другие препараты, которые улучшают пищеварение и устраняют газообразование.
Если врач посчитает, что необходимо назначить дополнительные обследования, то не отказывайтесь от диагностики. Например, вам могут назначить обследование печени и желчного пузыря, так как нередко проблемы с желудочно-кишечным трактом связаны с нарушенной функцией этих органов.
Последние вопросы на форуме эксперта
здравствуйте. мне поставили на узи выраженный пневматоз кишечника.я бы хотела узнать что это такое и как оно лечится. заранее спасибо
Здравствуйте! Последний месяц меня тревожит моя пищеварительная система. Обычно могла кушать практически все, что угодно, и желудок нормально справлялся. Сейчас, что не скушаю - кишечник практически всегда вздувает. Каждое утро.
Новые советы от КакПросто
Какие народные средства помогают от новогоднего похмелья
Существуют проверенные временем средства, которые помогают быстро избавиться от похмелья. Только надо точно знать, какой.
УЗИ показаны при наличии абдоминальных болей при желчнокаменной болезни, панкреатите, желтухе, измененных функциональных печеночных пробах, при гепатомегалии, для выявления очаговых процессов во внутренних органах. УЗИ органов таза и исследование кровотока по методу Допплера также показаны больным с такими болезнями желудка и кишечника.
Как проверить желудок и кишечник?
Под контролем УЗИ проводится диагностическая биопсия и различные лечебные аспирации. УЗИ является неинвазивным и достаточно информативным методом диагностики болезней желудка и кишечника, если оно проводится опытным специалистом, хотя полученные результаты часто являются субъективными, а скопление газа в кишечнике затрудняет проведение исследования.
Подготовка больных к диагностике болезней желудка и кишечника состоит в запрещении приема пищи минимум за 4 ч до исследования желчных путей.
Плохая сократимость желчного пузыря после приема жирного завтрака указывает на наличие холецистита и помогает терапевтическому ведению таких больных. УЗИ других областей брюшной полости не требуют специальной подготовки, за исключением УЗИ органовтаза, когда требуется иметь достаточно наполненный мочевой пузырь.
Интраоперационные УЗИ и комбинированные исследования в сочетании с эндоскопией (эндо-УЗИ) пищевода, двенадцатиперстной и толстой кишки имеют более высокую разрешающую способность и позволяют получить более точную информацию о краях опухолевой инфильтрации, чем чрескожные методы УЗИ, но они пока еще не получили достаточно широкого распространения.
Диагностика болезней желудка и кишечника
Компьютерное томографическое сканирование (КТ-сканирование)
Показания к диагностике болезней желудка и кишечника: техническая невозможность проведения УЗИ из-за скопления газа в кишечнике, ожирение, сомнения в правильности диагноза. КТ-сканирование превосходит УЗИ в визуализации pancreasи камней холедоха. Для уточнения диагноза болезней желудка и кишечника с помощью КТ-сканировання возможно дополнительное проведение исследований с приемом контрастных веществ внутрь или введением их парентерально.
Чтобы проверить желудок и кишечник подготовка больных такая же, как при УЗИ.
Магниторезонансный метод диагностики болезней желудка и кишечника
Магниторезоиансный метод визуализации считается потенциально превосходящим все другие методы диагностики очаговых процессов в печени и поджелудочной железе, но показания к его использованию окончательно пока еще не установлены. Проведение этого исследования с целью проверить желудок и кишечник противопоказано больным, имеющим имплантированные водители ритма и другие магнитоактивные материалы (протезы, скрепки и т.д.).
Изотопные исследования болезней желудка и кишечника
Изотопные исследования проводятся чтобы проверить желудок и кишечник и являются методом выбора при остром холецистите, энтеропатиях с потерей белка, в диагностике дивергикула Меккеля и по другим показаниям.
Не рекомендуется радиоизотопные исследования проводить беременным и детям.
Как проверяет гастроэнтеролог желудок и Кишечник
Как проводится диагностика и обследование кишечника
Используя современные методы диагностики, врачи выявляют многие заболевания кишечника на ранних стадиях. Новейшее диагностическое оборудование дает возможность получить ценные сведения о состоянии здоровья пациента. При этом человек не испытывает значительного дискомфорта и боли.
Патологию кишечника можно обнаружить даже в том случае, когда отсутствуют какие-либо внешние признаки заболевания. Все это помогает повысить результативность лечебных мероприятий.
Современные методы обследования кишечника
Современная медицина предлагает следующие методы диагностики заболеваний кишечника:
- Капсульное обследование,
- Эндоскопия,
- Колоноскопия,
- Ирригоскопия.
Про удаление матки лапароскопическим методом читай здесь. Лапароскопия — замена полостной операции.
Обследование кишечника капсулой
Острые колиты протекают быстро и бурно, хронические — долго и вяло. Острое воспаление толстой кишки нередко протекает одновременно с воспалением тонкой кишки (энтероколит) и желудка (гастрит).
Колиты бывают разными: язвенными (в стенках кишечника образуются язвочки), инфекционными (в них виноваты болезнетворные микроорганизмы), ишемическими (кровь плохо доходит до кишечника), лекарственными, радиационными и т.д.
Выявление заболеваний
Как проводятся профилактические процедуры при различных заболеваниях. Проверка пищеварительной системы.
- Пулпация;
- Перекуссия;
- Пункция;
- Аускультация.
- То — это такие как неприятные, дискомфортные ощущения в желудке;
- К ним можно отнести, такие как сильная тяжесть;
- В желудке появляется ощущения распирание;
- Также у брюшной полости появляется ноющая боль (такие симптомы могут появиться после резкого движения или после больших нагрузок);
- И если появляются такие симптомы, то они в большинстве не очень долгие.
Но если гастроптоз начинает переходить на третью стадию. Симптомы последней стадии опущения желудка такие. После того как пациент после того как примет пищу в любых количествах, появляется тянущая боль в желудке у эпигострального отдела. Такая боль может отдавать на само сердце. Но если прилечь на короткое время, то эта боль может утихнуть. Так же как я писал выше при опущении желудка начинает появляться неприятная отрыжка. начинает исчезать аппетит. В дальнейшем начинает сильно тошнить. Начинает болеть спина (поясница). Начинает нарушаться стул, появляется запор.
Диагностика
Чтобы поставить точный диагноз опущения желудка пациенту надо пройти обследования. В большей части такими же обследованиями проверяют желудок на другие различные заболевания желудочно-кишечного тракта. Диагностику при таком заболевании, как гастроптоз требует срочное, комплексное обследование.
Нарушение микрофлоры тонкого кишечника, что является основной причиной вздутия и метеоризма, может выявить так называемый «водородный» тест. По изменению концентрации водорода в выдыхаемом воздухе судят об уровне метаболической активности анаэробных бактерий в желудочно-кишечном тракте, выявляя, тем самым, отклонения от нормы.
При подозрении на наличие дисбактериоза толстой кишки можно сделать бактериологический посев кала с последующим подсчетом собственных бифидо-, лакто- и колибактерий.
Исследование на патологическую микрофлору
Рекомендовано всем лицам с признаками острых или хронических кишечных инфекций. Для этого специальной петлей отбирается мазок из прямой кишки, который в течение нескольких дней выращивается на бактериологической среде.
Колоноскопия
Эта диагностическая процедура заключается в осмотре и оценке состояния внутренней поверхности толстой кишки с помощью зонда. Вводят его через анальное отверстие постепенно с умеренной подачей воздуха. Колоноскопия позволяет обнаружить язвы и полипы на слизистой кишечника, а также провести биопсию и удаление этих образований.
Рентген
- гепатит (А, В, С, E и D);
- диспанкреатизм;
- токсоплазмоз;
- гинекологические боли (по типа такого заболевания, как аднексит и пр.);
- инфекционный мононуклеоз;
- язвенная болезнь, гастриты;
- кристаллурия, нефропатия, гломерунефрит, пиелонефрит;
- актуальные очаги возникновения хронической инфекции, сосредотачиваемые в области ЖКТ;
- мочекаменная и желчекаменная болезнь.
На основании общей информации, выделим органы, которыми занимается гастроэнтеролог:
- пищевод;
- желудок;
- тонкий и толстый кишечник;
- двенадцатиперстная кишка;
- желчевыводящие пути и желчный пузырь;
- печень;
- поджелудочная железа.
Помните о том, что величайшую опасность несут запоры, когда забитый каловыми массами кишечник всасывает из них токсины и выбрасывает их в кровь, отравляя весь организм. Если вы страдаете от хронической усталости, часто простужаетесь, испытываете боли в пояснице, обязательно проверьте работу кишечника.
Таким образом, современная медицина располагает достаточным количеством точных методов, позволяющих правильно диагностировать любую желудочную патологию и составить программу лечения.
Красота и Здоровье
Источники: http://www.kakprosto.ru/kak-75238-kak-proverit-zheludochno-kishechnyy-trakt, http://www.owoman.ru/med/apparatnye_issledovanija_dlja_diagnostiki_zabolevanii_zheludochnokishechnogo_trakta_.html, http://choklingtersar.ru/krasota-i-zdorove/2648-kak-proveryaet-gastroenterolog-zheludok-i-kishechnik.html
Комментариев пока нет!Как обследовать желудок и кишечник - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Заболевания кишечника становятся все более распространенными с каждым годом, поэтому необходимо постоянное усовершенствование методов, которыми проводится обследование кишечника. Сегодня процедуры по диагностике не вызывают сильного дискомфорта и болезненных ощущений. Кроме того, исследования помогают выявить патологию на ранних этапах, когда внешних признаков еще не существует. Благодаря этому эффективность терапии заболеваний кишечника ежегодно возрастает.
 Как профилактическая мера или в процессе контроля болезней используются те или иные способы исследования кишечника.
Как профилактическая мера или в процессе контроля болезней используются те или иные способы исследования кишечника.
- 1 Современные способы обследования
- 1.1 Есть ли отличия при проведении процедур у взрослых и детей?
- 2 Анамнез
- 3 Физикальное исследование
- 3.1 Осмотр больного
- 3.2 Пальпация живота
- 3.3 Ректальное исследование
- 4 Как проверять кишечник с помощью лабораторных методов?
- 5 Инструментальные методы
- 5.1 Рентгенологическое исследование
- 5.2 Ректороманоскопия
- 5.3 Сигмоидоскопия
- 5.4 Колоноскопия
- 5.5 Ирригоскопия
- 5.6 Мезентериальная ангиография
- 5.7 Радиоизотопное сканирование
- 5.8 Ультразвуковая диагностика
- 5.9 Компьютерная томография
- 5.10 Магнитно-резонансная томография
- 5.11 Лапароскопия
- 5.12 Какое обследование лучше?
- 6 Подготовка к обследованиям
Современные способы обследования
Прежде чем разбираться в методах исследования кишечника, следует знать, когда они нужны. Проводить диагностику кишечника следует в случае возникновения следующих симптомов:
- поносы и запоры;
- явные проблемы с микрофлорой кишечника;
- отрыжка;
- неприятный запах из ротовой полости.
 Благодаря развитию технологий, узнать состояние кишечника на сегодня можно с минимальной погрешностью.
Благодаря развитию технологий, узнать состояние кишечника на сегодня можно с минимальной погрешностью.
Обычно больной оттягивает посещение врача до того момента, когда терпеть симптомы уже невмоготу, так как чаще всего разговор о проблеме вызывает дискомфорт. Стандартное исследование кишечника возможно в каждой поликлинике, но многие думают, что это труднодоступные процедуры. Это часто приводит к диагностированию патологии на поздних этапах. Раннее выявление проблемы в разы увеличивает эффективность лечения, а современные методы исследований значительно упростили эту задачу. Очень важно, чтоб с инструментами для обследований работали специалисты, что разбираются во всех тонкостях процедур, тогда подтверждение или опровержение предварительного диагноза не требует использования множества методов, достаточно одного из них. Современная комплексная методология позволяет выявить воспалительный процесс или новообразование маленьких размеров. Наиболее используемые современные методы обследования кишечника:
- колоноскопия;
- ирригоскопия;
- ультразвуковое исследование;
- компьютерная томография;
- МРТ;
- капсульное обследование и т. д.
Вернуться к оглавлению
Есть ли отличия при проведении процедур у взрослых и детей?
Особых отличий в проведении исследований у ребенка и взрослого не существует, просто для детей используются специальные трубки, что меньше по размеру. При этом врач должен учитывать возрастные особенности строения кишечника у детей разного возраста (например, для малышей характерна другая микрофлора). Иногда отличается подготовка к процедурам, так как время подготовки к процедуре, препараты, что используются, и диета не всегда подходят ребенку, особенно маленького возраста. Набор исследовательских методов не отличается.
Не рекомендуется использовать для малышей такие виды обследований, где происходит облучение.
Вернуться к оглавлению
Сбор анамнеза – основа проведения диагностики. Чтоб начать выдвигать версии о возможной патологии, врач должен ознакомиться с симптомами и другими факторами, что могут указать на ту или иную патология. Сбор анамнеза может включить в себя сбор сведений о следующих фактах:
- наличие привкуса во рту и его характер;
- возможные болезненные ощущения и информация о них;
- данные об аппетите, жажде;
- утомляемость, сонливость;
- анализ других симптомов;
- информация о заболеваниях кишечника близких родственников;
- хронические заболевания желудочно-кишечного тракта, о которых известно больному;
- другие болезни и т. д.
Вернуться к оглавлению
Физикальные приемы обследования кишечника – так называются внешние неинвазивные процедуры проверки кишечника, что включают в себя такие виды обследований:
- визуальный осмотр пациента;
- пальпацию;
- перкуссию;
- аускультацию.
Вернуться к оглавлению
При визуальном осмотре пациента врач может отметить для себя такие факторы:
- бледность кожных покровов;
- ухудшение эластичности кожи;
- вялость;
- шершавость кожи;
- наличие белого или коричневого налета на поверхности языка;
- гладкость языка, он выглядит будто покрытым лаком.
Такая симптоматика несвойственна человеку, у которого нет проблем с органами желудочно-кишечного тракта, потому эти факты дают повод для предварительного диагноза.
Вернуться к оглавлению
Пальпация живота
Пальпация живота делается двумя способами:
При поверхностной пальпации врач может заметить напряженность мышц брюшного пресса, болезненное место или большие размеры органа. Для проведения процедуры больного укладывают на спину, на прямую поверхность с прямыми руками. Пациент должен расслабиться. Врач несильным натиском проходится по животу, начиная слева в паховой зоне, поднимаясь вверх по животу (слева, справа), после чего проходится по центру брюшной полости снизу вверх, с обоих сторон белой линии живота (прямая лини, что разделяет живот на 2 равные части и проходит под пупком).
У здорового человека не должны сильно напрягаться мышцы, возникать боль и т. д.
Глубокая пальпация необходима в зоне дискомфорта. Врач делает сильные максимально глубокие натиски. При этом больной выдыхает. Для каждой кишки методология проведения пальпации отличается, что обусловлено особенностями строения органа.
Вернуться к оглавлению
Ректальное исследование
Процедура помогает исследовать состояние ануса и его функциональность. Пальпацию делают проктологи. Врач осматривает зону на наличие геморроя, полипозных образований или анальных трещин. Больной ложится на бок или размещается на локтях и коленях. Бывает, процесс происходит на гинекологическом кресле. Показания:
- жалобы на болезненные ощущения в брюшной полости;
- проблемы с кишечником или органами малого таза.
Противопоказания:
- резкое сужение анального прохода;
- сильные боли (до купирования боли анальгетиками или некротическими средствами).
Процедуру проводят взрослым и детям.
Вернуться к оглавлению
Как проверять кишечник с помощью лабораторных методов?
Лабораторная диагностика является необходимой мерой при всех заболеваниях. Проблемы с работой кишечника исследуют следующими лабораторными анализами:
- общий анализ крови — с утра на голодный желудок берут кровь с пальца руки (новорожденным с пальца ноги), через 15 минут может показать все контрольные параметры (кроме скорости оседания эритроцитов);
- исследование каловых масс на наличие яиц глистов – кал нужно собрать в стерильную емкость не позднее чем за 12 часов до анализа, результаты которого станут известными за 1-6 суток;
- исследование содержимого кала на наличие простейших;
- анализ каловых масс на дисбактериоз (микрофлору);
- копрограмма (комплексное исследование содержимого кала, что включает в себя анализ цветовых характеристик, изменений формы, запаха, наличия гнойных или кровяных вкраплений).
Анализ на микрофлору учитывает возраст, анамнез пациента, предрасположеность и т. д. Лабораторные данные дают повод для дальнейших исследований.
Вернуться к оглавлению
Инструментальные методы
Инструментальное обследование – это комплексное исследование пациента, у которого в анамнезе присутствуют жалобы на функционирование органов желудочно-кишечного тракта. Может применяться один способ или несколько, в зависимости от визуализации проблемы, что дает возможность диагностировать заболевание. На объем инструментальной диагностики влияют возможности той или иной поликлиники. Методология каждой процедуры позволяет визуализировать морфологию кишечника из своего ракурса, поэтому чаще всего назначают несколько анализов, что делает диагностирование более точным, так как методы не повторяют друг друга.
Больному дают установки для подготовки к процессу, выполнение каких благоприятно сказывается на качестве результатов. Инструментальные виды обследования:
- рентгенологическое обследование;
- ректороманоскопия;
- сигмоидоскопия;
- колоноскопия;
- ирригоскопия;
- фгдс;
- мезентериальная ангиография;
- радиоизотопное сканирование;
- ультразвуковое исследование (УЗИ);
- компьютерная томография;
- магнитно-резонансная томография;
- лапароскопия.
Вернуться к оглавлению
Рентгенологическое исследование
Рентгенологическое обследование включает в себя 2 вида процессов: рентгеноскопию брюшной полости и ирригоскопию (с контрастом). Рентгенография не покажет сам кишечник, но поможет рассмотреть, как и где скапливается жидкость и газы. С помощью этого метода можно увидеть дефекты на стенках органов, рассмотреть перистальтику и определить, в каком состоянии находятся сфинктеры органа. Возможно определить непроходимость кишечника.
Вернуться к оглавлению
Ректороманоскопия
Способ часто применяют для диагностики болезней прямой кишки. В прямую кишку пациента вводят металлическую трубку, что дает возможность проверить состояние слизистых органа. Ректороманоскопия не вызывает сильных болей. Она проходит амбулаторно. Перед исследованием больной становится на локти и колени, после чего в анальный проход помещается трубка и подается воздух, что дает возможность тщательно осмотреть орган (слизь, кровь, воспалительные процессы, полипы, новообразования, геморрой), возможен забор биопата для гистологического исследования новообразований на предмет злокачественности.
Показания:
- кровотечение;
- неспособность полного опорожнения;
- выпадения новообразований с кишки;
- неспецифические язвенные колиты;
- сильные боли при дефекации;
- стойкий запор;
- проктосигмоидиты;
- геморроидальные узлы и т. д.
Противопоказания:
- воспаление в районе анального отверстия;
- чрезмерное сужение анального прохода;
- разлитой перитонит.
Ректороманоскопию откладывают при:
- острых анальных трещинах;
- сильном кровотечении;
- сердечной или легочной недостаточности;
- психических расстройствах и т. д.
У детей обследование происходит так же, как у взрослых, у малышей исследование проходит под общей анестезией. Используются детские приборы для обследования.
Вернуться к оглавлению
Сигмоидоскопия
Сигмомдоскопия – эндоскопический метод, что заключается в визуализации прямой и сигмовидной кишок внутри, когда представляется возможность осмотра слизистых на предмет наличия заболеваний. Метод позволяет определить этиологию ректального кровотечения, болезненных ощущений в брюшной полости и т. д. Возможно проведение забора тканей, с которыми проводят гистологическое исследование, иссечение новообразования, ввод фармацевтических препаратов и т. д. Пациенту в прямую и сигмовидную кишку вводят трубку сигмоидоскопического аппарата, при этом ему не больно.
Сигмоидоскопия позволяет сделать забор материала для анализа состояния слизистой кишечника.
Показания:
- колит;
- нарушение состояния микрофлоры;
- калькулезный холецистит;
- новообразование в матке или придатках;
- нарушение стула;
- кровотечение;
- история болезней говорит о полипах ранее или полипозных образований у близкой родни и т. д.
Противопоказания:
- агония;
- плохой кровоток в мозгу;
- серьезные проблемы с ритмом сердца;
- инфаркт миокард.
Вернуться к оглавлению
Колоноскопия
При помощи колоноскопии диагностируется заболевание толстого кишечника. Метод дает возможность осмотреть слизистые органа, сделать биопсию (и дальнейшие гистологические исследования), провести удаление образований. Длина мягкого и гибкого оптического зонда (1,6 м) дает возможность провести исследование без травм органа. На окончании оптоволоконного прибора находится камера, с помощью которой можно увеличивать картинку. Колоноскопию используют для:
- иссечения новообразований (полипа, опухоли);
- биопсии;
- извлечения чужеродного объекта;
- остановки кровоизлияния и т. д.
Исследование проводится также, как другие эндоскопические процедуры для исследования органов желудочно-кишечного тракта. Больному проводится местное обезболивание, что наносится на эндоскоп. Когда он проходит по кишечнику, распространяет вещество по нему, поэтому делать колоноскопию не больно. Иногда анестетик вводится путем инъекции. Малышам до 12 лет делают общий наркоз.
Показания:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- возраст от 50 лет (ежегодно);
- болезнь Крона;
- язвенный колит;
- операции на кишечнике в анамнезе;
- запоры;
- резкое снижение массы тела;
- гной или кровь в кале;
- частый метеоризм и т. д.
Противопоказания:
- легочная или сердечная недостаточность;
- перитонит;
- инфаркт миокарда;
- перфорация стенки кишечника;
- тяжелые колиты;
- беременность и т. д.
Возможно использование капсулы. Больной должен проглотить капсулу с видеокамерой, что покажет весь путь ЖКТ. При этом капсула выйдет сама естественным путем. Использование капсул является более дорогим методом, но он вызывает меньше дискомфорта.
Вернуться к оглавлению
Ирригоскопия
Ирригоскопия – лучевая диагностика, что проводится с помощью рентгенологического аппарата. Перед процессом необходимо хорошо очистить кишечник, так как нужно выпить специальное контрастное вещество, что распространяется по всему кишечнику. Лучевой метод позволяет сделать снимки, где видно контур органа, сужения и расширения просветов, рельеф. Пациенту не больно, это полностью безопасно. Лучевое облучение несильное. Показания:
- больно в толстой кишке или в районе анального отверстия;
- нарушения стула;
- непроходимость кишечника;
- противопоказания к колоноскопии.
В тот же день проводят УЗИ для сравнения результатов.
Вернуться к оглавлению
Мезентериальная ангиография
Ангиография – контрастное лучевое обследование кровеносных сосудов в области кишечника, что помогает проверить состояние сосудов, кровоток в них и т. д.
Показания:
- мальформация;
- плохая проходимость сосудов;
- опухоли;
- аневризма и т. д.
Противопоказания:
- психические нарушения;
- аллергия на средства с йодом;
- острые болезни и т. д.
Пациенту перед рентгеном в сосудистое русло вводят контрастное вещество, после чего сразу делают много снимков в нужной области.
Вернуться к оглавлению
Радиоизотопное сканирование
Пациенту вводят контрастные препараты, что дают картинку при лучевом исследовании. С помощью сканирования можно проверить рост новообразований и патологической ткани. Визуализируется структура кишечника и моторика. Это современный метод, что позволяет диагностировать заболевание на ранней стадии. Доза лучей маленькая, отчего процесс полностью безопасный. Контраст быстро выводятся с организма естественным путем, особенно если пить много жидкости. Противопоказанием для проведения является беременность, маленький возраст.
Вернуться к оглавлению
Ультразвуковая диагностика
УЗИ чаще проводится для детей, беременных женщин или тех, кто кормит ребенка грудным молоком. Это обусловлено тем, что нет лучевой нагрузки на организм, что считается невредной, но не рекомендуется для таких категорий пациентов.
Показания:
- контроль параметров после операции на кишечнике;
- новообразования;
- болезнь Крона;
- спайки;
- воспаления и т. д.
УЗИ дает возможность проверить перистальтику, при этом больному не больно, абсолютно нет дискомфорта и т. д.
Вернуться к оглавлению
Компьютерная томография
Компьютерной томографией называется исследование, что проводится в специальном рентгеновском аппарате в форме «бублика», что проводит сканирование внутреннего органа под разными углами. При этом аппарат выводит картинку на экран. Показания:
- полипы;
- новообразования в кишечнике;
- воспалительный процесс;
- кровотечение.
Больному не больно, процесс не занимает много времени, есть возможность определить точно локализацию проблемы.
Противопоказания:
- почечная недостаточность;
- масса тела от 150 кг;
- гипс или металлические пластины в области брюшной полости;
- беременность;
- маленький возраст пациент.
Это не абсолютные противопоказания, но патология диагностируется таким способом только в крайних случаях.
Вернуться к оглавлению
Магнитно-резонансная томография
МРТ является одним из наиболее глубоких обследований. Она дает возможность визуализации трехмерного изображения органа, что крайне важно при новообразованиях, кровотечениях. Противопоказанием является наличие в теле пациента металлических частей. С помощью МРТ можно посмотреть функциональность кишечника.
Вернуться к оглавлению
Лапароскопия
Лапароскопия дает возможность диагностировать патологию, проводя проколы передней брюшной стенки специальными инструментами. Метод дает возможность проверить:
- острые заболевания ЖКТ с сомнительными нехарактерными симптомами;
- желтуха;
- асцит;
- раны и закрытые травмы живота;
- новообразования и т. д.
Противопоказания:
- много спаек в брюшной полости;
- очень тяжелое состояние пациента;
- послеоперационная грыжа;
- перитонит;
- свищи и т. д.
Обследование делают под местным или общим наркозом.
Вернуться к оглавлению
Какое обследование лучше?
Если сравнивать ирригоскопию и колоноскопию, выбрать что лучше невозможно, так как они не гарантируют точный результат. Колоноскопия является более используемой, так как представляет более развернутую картину. Если выбирать между колоноскопией и КТ, бесспорно, лучше последняя, но в случае использования капсулы для проведения колоноскопии, эффективность одинаковая.
УЗИ и КТ отличаются тем, что при УЗИ нет облучения, но КТ дает более широкую картинку. Лучше всего пройти комплексное исследование.
Вернуться к оглавлению
Подготовка к обследованиям
Виды подготовки к процедурам:
- пероральный;
- клизменный;
- микроклизменный.
Практически все обследования требуют такой подготовки, так как она повышает точность результатов. Врач откажется начать обследование без подготовки, так как это лишено смысла. Кроме того, перед исследованием необходимо придерживаться специального режима питания и диеты на протяжении 2 суток. Диетическое питание перед диагностикой направлено на исключение продуктов, что способны спровоцировать вздутие и нарушения стула, поэтому свежие овощи и фрукты, бобы, ягоды, орехи, молочные продукты запрещаются. Рекомендуется есть:
- нежирные сорта рыбы и мяса;
- белый хлеб грубого помола;
- йогурт, кефир (нормализуют микрофлору) и другие щадящие продукты.
Перед эндоскопическими исследованиями не следует принимать лекарства на основе активированного угля и железа. Накануне обследований назначают пить слабительный препарат и делать специальные клизмы (бывают исследования, когда этого делать не нужно, например, УЗИ).
Черный жидкий стул является тревожным и пугающим симптомом, игнорировать его нельзя. Черный кал может возникать как по физиологическим причинам, например, после приема некоторых препаратов или употребления окрашивающих продуктов, так и по причине наличия внутреннего кровотечения, что может быть опасно для жизни и требует немедленной госпитализации.
Физиологические причины возникновения черного кала
Кал, как известно, имеет оттенки коричневого цвета, что связано с желчью, которая после прохождения по кишечнику приобретает такой цвет. Изменение цвета и консистенции кала говорит о нарушения работы органов ЖКТ.
На цвет кала непосредственно влияет рацион питания. Он может темнеть при употреблении окрашивающих продуктов, например, вареной свеклы, чернослива, черники, черной смородины, кровяной колбасы.
Однако такая пища, как правило, не влияет на консистенцию, поэтому поноса возникать не должно. Некоторые продукты, например, чернослив, при чрезмерном употреблении приводят к диарее.
О поносе можно говорить при наличии частого и водянистого стула. Если понос не останавливается, это может привести к обезвоживанию организма, поэтому важно найти и устранить причину такого состояния.
Понос черного цвета у взрослого может возникать после приема активированного угля. Непосредственно уголь не должен приводить к поносу, но если диарея уже возникла, и больной решил принять активированный уголь для устранения токсинов, то понос станет черным.
Активированный уголь имеет свойство не всасываться в кишечнике, а впитывать в себя различные вредные вещества и выводиться из организма с калом, в результате чего он чернеет.
Черный стул, возникший по физиологическим причинам, как правило, безопасен для организма. Он не требует никакого лечения, достаточно сменить рацион питания или прекратить прием определенного препарата, и стул снова нормализуется.
Однако даже некоторые физиологические причины могут таить в себе опасность. Например, прием аспирина может не только привести к возникновению черного кала, но и нарушить работу сосудов, что опасно возникновением внутреннего кровотечения.
Физиологический черный стул всегда временный и быстро проходит. Если понос черного цвета хронический и длится не один день или же появляется регулярно, следует обратиться к врачу и пройти тщательное обследование.
Понос в любом случае является патологическим состоянием, которое указывает на нарушение работы ЖКТ. Он может лишь совпадать со сменой цвета. Например, поносы возникают хронически, но цвет меняется при употреблении некоторых лекарств, витаминов, продуктов.
Игнорировать возникновение регулярного поноса особенно черного цвета опасно.
Возможные заболевания, приводящие к черному поносу
Понос черного цвета говорит о кровотечении именно в верхних отделах ЖКТ, в желудке, пищеводе, иногда двенадцатиперстной кишке.
Кровь до попадания в кал смешивается с желудочным соком, желчью, поэтому не выглядит как прожилки крови в кале, а меняет его цвет полностью на черный.
Спровоцировать внутреннее кровотечение могут многие заболевания ЖКТ, для выявления которых нужно пройти обследование:
- Язва желудка. Язвенная болезнь желудка сопровождается дефектами на слизистой оболочке органа. Язвы могут кровоточить под воздействием определенной пищи и желудочного сока. Из желудка кровь попадает в кишечник и приобретает черный цвет. Как правило, в этом случае пациент будет испытывать боли в животе, возможна рвота. Причиной может быть неправильное питание, частые стрессы и бактерия Хеликобактер Пилори.
- Гастрит. Гастрит желудка имеет множество разновидностей. Некоторые виды гастрита, например, эрозивный гастрит или гастрит смешанного типа, в период обострения могут приводить к возникновению внутреннего кровотечения. Как правило, такие формы гастрита затем приводят к язве.
- Рак желудка. Самая опасная причина кровотечений. Различные опухоли в желудке могут приводить к образованию черного жидкого стула, болям. Поначалу болезнь протекает бессимптомно и может обнаружиться только случайно при обследовании. К сожалению, возникновение симптомов часто говорит о том, что болезнь уже достаточно прогрессировала. Рак желудка считается одним из самых смертоносных среди онкологических заболеваний.
- Варикоз вен пищевода. Варикозное расширение вен пищевода может приводить к образованию черного кала, но не всегда приводит к появлению поноса. Вены пищевода становятся более хрупкими, их легко повредить пищей. Кровь после этого попадает в желудок, где смешивается с желудочным соком, а затем проводит по кишечнику, окрашиваясь в черный цвет.
- Полипы в желудке или пищеводе. Полипы представляют собой доброкачественные новообразования в желудке или пищеводе. Их необходимо удалять из-за возможности возникновения кровотечения, а также из-за риска перерождения полипов в раковую опухоль.
Другие симптомы и диагностика
Черный цвет кала и жидкая консистенция (понос) являются двумя отдельными симптомами. Если они совпали, вероятнее всего стоит искать не физиологическую причину, а обследоваться на наличие какого-либо заболевания органов ЖКТ.
Если понос сопровождается высокой температурой, недомоганием, а цвет стула приобретает зеленовато-черный цвет, причиной такого состояния могут быть кишечные инфекции.
Черный понос может сопровождаться сильными болями в животе. В этом случае необходимо срочно вызвать скорую помощь. Причиной болей и черного поноса может быть перфорация язвы, что опасно для жизни. Срочной госпитализации требует также черный понос, сопровождающийся сильной рвотой. Такая резкая потеря жидкости может привести к обезвоживанию и ухудшению состояния больного.
Если внутреннее кровотечение сильное, у больного быстро проявятся признаки анемии: одышка, учащенный пульс, бледность кожи. При появлении черного поноса врач может назначить следующие диагностические процедуры:
- ФГДС. Эта процедура необходима для обследования верхних отделов ЖКТ. Обследование проводится с помощью гастроскопа. Это тонкая гибкая трубка, которая вводится через рот в пищевод и желудок. С помощью ФГДС можно не только осмотреть полость желудка, но и взять материал на биопсию. Процедура проводится исключительно на голодный желудок. Гастроскопия позволяет обнаружить любые дефекты и повреждения на стенках пищевода, желудка, двенадцатиперстной кишки, а также определить источник кровотечения.
- Колоноскопия. Колоноскопию назначают для обследования нижних отделов ЖКТ. Эндоскоп вводится в задний проход и продвигается по кишечнику. Колоноскопия безболезненна, но может сопровождаться неприятными ощущениями, чувством распирания в животе. Процедура требует некоторой подготовки, соблюдения диеты, приема слабительных средств накануне обследования. С помощью колоноскопии можно выявить различные язвенные заболевания кишечника, полипы, новообразования, дивертикулы и т.д.
- Анализ крови и кала. Этот анализ позволяет выявить наличие анемии, а также определить присутствие инфекций в организме.
Лечение и возможные осложнения
Понос черного цвета является симптомом, а не самостоятельным заболеванием. Диагноз может быть поставлен после обследования. Лечение будет зависеть от выявленного заболевания, его стадии и состояния организма.
Приема противодиарейных препаратов в таком случае будет определенно недостаточно. Помимо устранения симптомов необходимо лечить причину. Заниматься самолечение и прибегать к средствам народной медицины в данном случае нежелательно.
Наличие кровотечения очень опасно и требует квалифицированной медицинской помощи.
Лечение язвы и гастрита часто связаны с Хеликобактер Пилори. Именно эта бактерия разрушает стенки желудка и приводит к кровотечениям. При лечении язвы и гастрита бактериального характера прописываются антибиотики (курс составляет до 10 дней), а также препараты, снижающие кислотность желудочного сока.
Любые заболевания ЖКТ лечатся комплексно. Помимо препаратов в курс лечения входит полноценный отдых и особая диета, исключающая раздражающие желудок и кишечник продукты. Осложнением язвенной болезни может быть перфорация и перитонит (воспаление брюшины). Такое осложнение требует хирургического вмешательства.
Наиболее пугающим осложнением внутреннего кровотечения и черного поноса является рак желудка и смерть. Опухолевые образования в желудке лечатся исключительно хирургическим путем, а также химиотерапией. Операция возможна только в том случае, если опухоль не дала метастазы. К сожалению, к тому моменту, когда проявляются явные симптомы рака, метастазы уже чаще всего есть.
Если причиной кровотечения являются полипы в желудке, их необходимо удалить. Это единственный метод лечения заболевания. Опасность полипов заключается в повышенном риске образования злокачественной опухоли.
Людям, перенесшим операцию по удалению полипов желудка, рекомендуется регулярно проверяться в гастроэнтеролога, а также постоянно соблюдать диету, исключить все острое, жирное, кислое из рациона, а также полностью расстаться с вредными привычками вроде курения и употребления алкоголя.
О том, что означает цвет стула подробно — в видеоматериале:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Обследование органов ЖКТ с помощью эндоскопа: эзофагогастродуоденоскопия и гастроскопия
Для диагностики желудочно-кишечных заболеваний применяются не слишком приятные, но необходимые методы. Поставить точный диагноз, основываясь на одних лишь симптомах, невозможно. Когда полной картины не дают ни анализы, ни УЗИ органов брюшной полости или рентгенография, тогда и требуется эндоскопический метод обследования, позволяющий получить обширную информацию о состоянии слизистой органа.
 Эндоскопия желудка дает много информации о состоянии ЖКТ
Эндоскопия желудка дает много информации о состоянии ЖКТ
Эзофагогастродуоденоскопию (ЭГДС, ЭФГДС) и гастроскопию (ФГС) проводит врач-эндоскопист, используя для процедуры специальное медицинское устройство, именующееся эндоскопом. Гибкие фиброскопы с волоконно-оптической системой существенно отличаются от жёстких приборов, и позволяют осмотреть не только желудок, но и кишечник, а также пищевод. В последнее время чаще используются видеоэндоскопы, снабжённые видеокамерами и передающие картинку в цифровом формате. Информация во время процедуры осмотра выводится на монитор.
Эндоскопия позволяет выявить местонахождение повреждений, степень поражения тканей, а также провести забор материала для последующего микроскопического исследования. В случае диагностического осмотра органов желудочно-кишечного тракта, устройство вводится через ротовую полость больного.
Эндоскопические исследования могут назначаться в диагностических, а также лечебных целях. Разновидностей осмотра с помощью прибора эндоскопа великое множество, среди них:
- гастроскопия;
- эзофагоскопия;
- фиброгастродуоденоскопия;
- дуоденоскопия;
- эзофагогастродуоденоскопия;
- колоноскопия;
- лапароскопия и другие исследования.
Эзофагогастродуоденоскопия и гастроскопия: в чём разница
Такого рода методы осмотра проводятся только с согласия пациента, исключение составляют лишь случаи, связанные с угрозой жизни. Процедуры проводятся по одному и тому же принципу, однако имеют некоторые отличия.
 Осмотр слизистой желудка и эпителия
Осмотр слизистой желудка и эпителия
Гастроскопия – это эндоскопический метод обследования, позволяющий произвести осмотр слизистой и эпителия желудка. Применяется в качестве диагностики заболеваний органа пищеварения, таких как гастриты, язвенная болезнь, раковые образования, при наличии соответствующих симптомов. Для гастроскопии, как и эзофагогастродуоденоскопии, используется приспособление, вводимое через ротовую полость, однако, второй вариант исследования даёт более широкие возможности увидеть общую картину воспалительных процессов желудочно-кишечного тракта. С помощью гастроскопа можно произвести также ряд лечебных манипуляций, таких как извлечение инородного тела из полости органа пищеварения, паллиативные операции.
Эзофагоскопия позволяет обследовать состояние пищевода при помощи эндоскопа или эзофагофиброскопа со стекловолоконной оптикой. Вводится прибор через ротовую полость.
Фиброгастродуоденоскопия включает осмотр желудка и двенадцатиперстной кишки тем же эндоскопическим способом.
Эзофагогастродуоденоскопия – обследование, позволяющее получить более детальную информацию о наличии нарушений во всём желудочно-кишечном тракте, чем отличается от остальных узконаправленных осмотров. Сюда включено исследование пищевода, желудка, а также двенадцатиперстной кишки.
Показания к эндоскопическим исследованиям органов ЖКТ
Проведение осмотра желудочно-кишечного тракта с помощью эндоскопа назначается в следующих случаях:
- для диагностики заболеваний желудочно-кишечного тракта, если пациент жалуется на частые болевые ощущения в области желудка, а также его беспокоят тошнота, рвотный рефлекс, нарушения стула;
- для подтверждения диагноза;
- с целью выявления микроорганизма Хеликобактер Пилори;
- при попадании в желудок инородного тела (один из случаев, когда проводится экстренная гастроскопия);
- для исследования масштабов распространения воспалительного процесса;
- при подозрении на кровотечение в полости органа пищеварения для выявления его источников;
- с целью исследования доброкачественных или злокачественных образований;
- для проведения лечебных и малоинвазивных хирургических манипуляций.
 Проведение осмотра желудочно-кишечного тракта с помощью эндоскопа
Проведение осмотра желудочно-кишечного тракта с помощью эндоскопа
Противопоказания для проведения эндоскопического обследования
В некоторых случаях проводить исследование органов ЖКТ при помощи эндоскопа не рекомендуется:
- инфаркт или инсульт, который был перенесён пациентом в недавнем времени;
- нарушение проходимости исследуемых органов;
- плохая свёртываемость крови;
- нарушение кровообращения;
- лёгочная или сердечная недостаточность;
- расстройство функций дыхательной системы;
- детский возраст до 6 лет (в случае крайней необходимости эндоскопия производится под общим наркозом);
- психические расстройства;
- нарушение функций эндокринной системы.
Подготовка к процедуре
Перед проведением исследований органов ЖКТ с помощью эндоскопа больному следует подготовиться:
- за 2 дня до процедуры не следует принимать алкоголь, есть орехи, семечки, шоколадные кондитерские изделия, острые и копчёные блюда;
- в день проведения исследования не принимать медицинские препараты;
- за 10 – 12 часов перед осмотром нежелательно есть, но за пару часов до процедуры выпить некрепкий сладкий чай или негазированную воду;
- нежелательно также курение в день мероприятия.
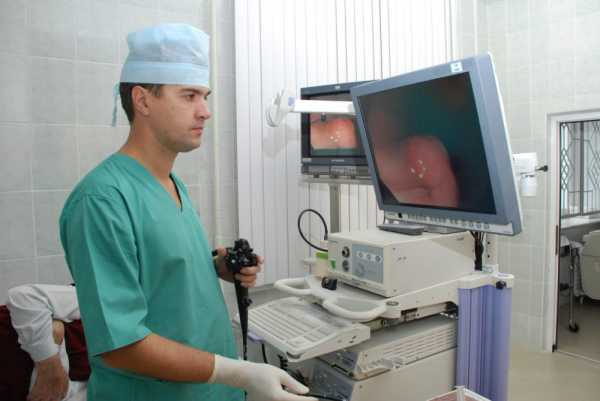 Исследование желудка
Исследование желудка
Как происходит процедура
Перед началом процесса заглатывания прибора специалист проводит местную анестезию, в исключительных обстоятельствах может потребоваться общий наркоз. Больному следует лечь на кушетку на левый бок, но, чтобы положение спины было ровным, после чего пациенту нужно зажать во рту загубник, куда и вставляется устройство. Когда пациентом заглатывается эндоскоп, врач постепенно вводит трубку прибора в полость пищевода, желудка и при надобности в двенадцатиперстную кишку. Процесс исследования занимает от 5 до 15 минут, однако, когда есть потребность в биопсии или терапевтических мероприятиях, процедура может занимать до получаса. По окончании обследования пациенту нельзя пить или есть в течение 10 минут.
Несмотря на тот факт, что принудить пациента к осмотру врач не имеет права, всё же лучше согласиться на процедуру эндоскопии. Современные методики достаточно эффективны, они обуславливают точную постановку диагноза, назначение правильного лечения, соответственно, и скорейшее выздоровление.
Как проверить желудок и кишечник - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Как проверить тонкий кишечник? Такой вопрос волнует многих пациентов. Работа кишечника существенно влияет на состояние организма человека в целом. Причинами для обращения к врачу могут послужить такие проблемы, как вздутие живота, нарушение стула, отрыжка, плохой запах изо рта.
Из-за проблем с желудочно-кишечным трактом может произойти воспаление тонкого кишечника (энтерит). Признаками заболевания кишечника могут быть резкие боли в средней части живота, диарея, рвота, повышение температуры тела и даже обезвоживание.
В медицинской практике существуют следующие методы обследования тонкого кишечника:
- эндоскопия;
- рентгенография;
- ультразвуковое исследование;
- водородный дыхательный тест;
- фиброскопия;
- метод прощупывания;
- магнитно-резонансная томография;
- ирригоскопия.
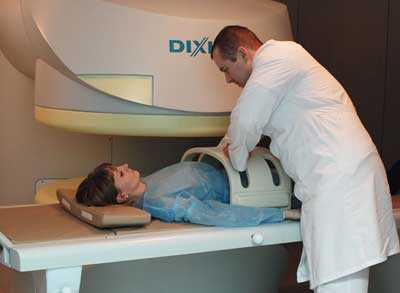
При обращении к специалисту прежде всего будет назначен анализ кала, который даст основания для заключения о заболевании ЖКТ. В лаборатории дополнительно проводится исследование на наличие гельминтов (фиброскопия).
Перед проведением рентгенологического обследования пациент должен в течение 10-14 дней придерживаться диеты, в которую входят жидкие каши на воде.
При этом за сутки до исследования вообще ничего нельзя не есть. За несколько часов до процедуры больному дают бариевую смесь. Барий не пропускает рентгеновские лучи, что позволяет выявить нарушения в работе ЖКТ. С помощью данного метода врачи могут выявить энтерит и непроходимость кишечника.
Эндоскопия заключается в том, что во внутренние органы человека с помощью эндоскопа вводится видеокапсула, которая выводит на монитор изображение органов человека. Таким образом происходит обследование слизистых оболочек тонкого кишечника.
Популярным средством диагностики является УЗИ тонкого кишечника. Перед походом к врачу нужно избавиться от лишних газов, применяя лекарственные препараты (Мезим, Эспумизан и их аналоги). Благодаря УЗИ выявляются все аномалии внутренних органов и наличие в них инородных образований. Процедура проводится абдоминально или эндоректально. При абдоминальном методе может возникнуть проблема, которая заключается в том, что людям с лишним весом (из-за жировых отложений) могут не точно диагностировать заболевание.
Методика пальпации позволит проверить кишечник на местонахождение онкологических новообразований, определит их размер и консистенцию.

Часто кишечник проверяют с помощью водородного дыхательного теста. В течение нескольких часов пациент сидит и через каждые полчаса выдыхает в специальный прибор. Это позволяет распознать степень концентрации водорода в выделяемом воздухе.
Скопившийся водород выявляет избыток количества бактерий и их активный рост. Большая численность микробов нарушает всасывание воды слизистой оболочкой, вследствие чего появляется мягкий стул и образование газов. Углеводы расщепляются быстрее, а водород попадает в кровь и выводится через дыхание. За 2 часа до обследования больному не нужно употреблять еду и необходимо почистить зубы.
Ирригоскопия заключается в диагностике отклонений рельефа петель кишечника. Пациенту вводится бариевая суспензия при помощи аппарата Боброва. Аппарат состоит из специальной банки и двух трубочек. На конце одной трубки прикреплена груша, на конце другой — одноразовая система (через которую попадает вещество). После распределения смеси по всей площади внутреннего органа, доктор с помощью рентгена может сделать диагностику формы, расположения кишечника и определить диаметр его просвета. Затем происходит извлечение трубки и опорожнение кишечника.
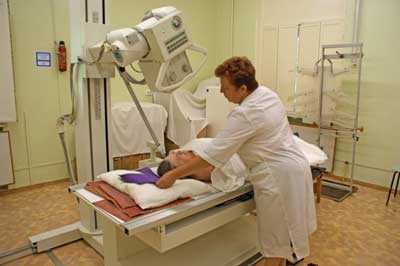
Только после такой процедуры специалист может оценить рельеф оболочки и функциональность органа. Возможно введение бария через рот. В течение 3 часов лекарство проникает в слепую кишку и продвигается к анальному отверстию. Только через 12-15 часов вещество доходит до прямой кишки. Преимущество этой суспензии в том, что она не остается на стенках кишечника и полностью выводится из организма. Далее кишка наполняется воздухом, что позволяет в деталях осмотреть состояние кишечника. При использовании метода ирригоскопии можно выявить образования полипов, язв и злокачественных образований.
Абсолютно безболезненным и безопасным методом является МРТ. Она позволяет диагностировать хронические нарушения работы кишечника и выявить недоброкачественные образования. Процедура занимает около 40 минут, при которой пациента укладывают на выдвижную платформу. Руки и ноги больного фиксируются ремнями. Человек должен задержать дыхание, чтобы можно было совершить снимки органов.
Перед проведением МРТ также следует соблюдать трехдневную диету, не употреблять газообразующие продукты, и за 3 часа до процедуры ничего не есть. Желательно томографию проводить на пустой желудок.
Использовав необходимые методы обследования, проктолог или гастроэнтеролог сможет точно диагностировать заболевание и назначить нужное лечение. После выздоровления может потребоваться повторное ультразвуковое исследование.
Для выявления различных видов патологических нарушений в области толстого кишечника используется специальный способ исследования – колоноскопия.
При этом помимо высокой квалификации специалиста хорошая результативность применения метода обусловлена качественной подготовленностью пациента к выполнению манипуляции. Поэтому перед осуществлением процедуры больному следует принять во внимание все необходимые врачебные рекомендации по этапу подготовки к колоноскопии.
Общая информация
Колоноскопия — это эндоскопический способ исследования слизистой оболочки толстого кишечника с использованием фиброколоноскопа. Применение данного оптического прибора в большинстве случаев служит единственной возможностью установления достоверного диагноза для больного.
При отсутствии воспалительных проявлений в исследуемой зоне проведение процедуры совершенно безболезненное. В некоторых отдельных случаях осуществляется в условиях местного обезболивания, либо под общим наркозом.
Проведение диагностики позволяет изучить толстую кишку по всей ее длине. При этом колоноскопия является уникальным методом, предоставляющим возможность выявления в кишечнике онкологических новообразований на начальных уровнях развития.
Показания к назначению
Колоноскопия может проводиться в диагностических целях, а также иметь лечебный характер выполнения. Данный способ исследования назначается пациентам для определения различного рода патологических изменений, либо при подозрении на развитие злокачественных опухолей.
Существует целый ряд признаков, при которых показан метод колоноскопии. Среди них:
- чувство боли в районе толстого кишечника;
- запор либо понос;
- ослабление состояния организма на фоне расстройства стула невыясненной этологии;
- наличие геморроя в сочетании с периодически возникающими кровотечениями;
- присутствие в кале примесей крови;
- стремительное уменьшение массы тела;
- дивертикулярная болезнь толстой кишки;
- воспаление и язвы в слизистой кишечника;
- потребность извлечения частички материала для дальнейшего исследования;
- устранение полипов малых размеров при угрозе их преобразования в злокачественные опухоли.
Методика проведения
Процедура данного способа обследования производится в специально подготовленном для этих целей медицинском кабинете. Пациент освобождается от элементов одежды нижней части тела до пояса и, располагаясь на кушетке, помещается на левый бок, принимая удобную позу с согнутыми в коленях и прижатыми к району живота нижними конечностями.
Диагностическое мероприятие осуществляется под местной анестезией, с применением седации, либо общего наркоза.
При местном обезболивании используются препараты с лидокаином, которые попадают на слизистую оболочку обследуемого органа путем смазывания наконечника прибора. Вследствие этого возникает местное анестезирующее действие, пациент остается в ясном сознании.
Данный вид обезболивания может проводиться также с применением внутривенного введения медикаментозных средств. Седация подразумевает пребывание человека в полусне с включенным сознанием при помощи специальных препаратов без болевых ощущений, добиваясь результата подавления неудобств и страха.
При общем наркозе специалистами вводятся сильнодействующие препараты пациенту, погружая его в крепкий сон с эффектом полного отключения сознания. Так как при проведении данного вида анестезии всегда имеется определенная рискованность для здоровья человека, включая противопоказания, изучение кишечника c помощью наркоза используются только в отдельных случаях:
- при диагностировании детей возрастом младше 12 лет;
- для людей с наличием психических отклонений;
- для пациентов с высоким болевым порогом уязвимости.
После проведения процедуры обезболивания в анальное отверстие пациента вводится зонд, после чего врач досконально рассматривает стенки органа, постепенно проталкивая трубку дальше. При этом на внешней стороне живота он держит под контролем процесс продвижения колоноскопа по кишечным петлям.
Для большей объективности проделывается искусственное расширение внутренностей кишечника с использованием передаваемого воздуха, что провоцирует усиленное вздутие живота, вызывая некие неудобства для обследуемого человека.
При необходимости в ходе осуществления процедуры производится взятие биопсии пораженных тканей, а также устраняются полипы. На последнем этапе диагностики при помощи специального отверстия прибора врач избавляет пациента от излишка воздуха, с осторожностью извлекает зонд.
Общая продолжительность проведения обследования составляет 20 — 30 минут.
Выполнение дальнейших действий
По завершению проделанных манипуляций пациент получает протокол с результатами исследования, а также рекомендации по проведению последующих указаний. При применении местной анестезии человек в состоянии самостоятельно передвигаться, поэтому сразу же может быть свободным.
После общего наркоза необходимо нахождение в медицинском учреждении еще дополнительное количество времени для постепенного выхода из состояния сна под контролем специалистов. По окончании процедуры разрешается прием пищи и питье.
При ощущении повышенного скопления газов в кишечнике рекомендуется принять активированный уголь в измельченном виде для лучшего переваривания до 10 таблеток, запить достаточным количеством чистой воды. Можно использовать любые препараты для подавления метеоризма. Хорошо в таких случаях помогает массирование области живота.
Приготовление к диагностике
Для осуществления полноценного обследования необходимо заранее должным образом подготовиться к диагностированию. Подготовка к процедуре колоноскопии предполагает выполнение нескольких критериев:
- заблаговременное приготовление;
- специально установленные рекомендации по питанию;
- опорожнение кишечника.
Предварительная подготовка начинается с консультации специалиста и его указаний по поводу приема, либо отмены ряда медицинских лекарственных средств. Врач должен быть проинформирован о всех имеющихся заболеваниях пациента.
За несколько дней до планируемого диагностирования запрещается употребление зерносодержащих продуктов питания, а также сырых и сушеных овощей и фруктов. В данный период времени следует соблюдать бесшлаковую диету.
Следующим этапом перед осуществлением процедуры исследования является доскональная очистка кишечника. В перечень разрешенных к использованию в пищу продуктов входят:
- отвар из овощей;
- рисовая, а также овсяная каша;
- картофель;
- макаронные изделия;
- белый хлеб;
- не сдобное печенье, сушки;
- суп на некрепком бульоне из мяса, исключив овощи;
- блюда из курицы, говядины;
- нежирная рыба;
- твердый сыр;
- творог, кефир с низким процентом жирности;
- слабо заваренный чай;
- некрепкий кофе;
- прозрачный кисель, желе, компот из свежих или замороженных фруктов;
- сахар, натуральный мед.
При соблюдении правил диетического питания во время подготовительной фазы диагностики кишечника запрещено употребление следующих продуктов:
- черный и зерновой хлеб;
- изюм и другие сухофрукты;
- ягоды;
- зеленый лук, салат, петрушка, сельдерей, укроп, щавель, кропива, кинза, базилик;
- капуста;
- копчености, консервы, маринады, соленья;
- грибы;
- морепродукты;
- молоко;
- фруктовые йогурты;
- мороженое;
- сметана, жирные сливки;
- жирная рыба и мясо, включая утку и гуся;
- спиртные, газированные напитки;
- бобовые культуры.
Важным условием проведения эффективного и правдивого эндоскопического исследования является опорожненный от каловых залежей кишечник. Наиболее распространенным методом его очистки выступает применение клизмы.
Для достижения эффективности промывания диагностируемого органа, его опорожнение производится дважды:
- перед сном, накануне обследования;
- утром, в день выполнения процедуры.
На сегодняшний день существует действенный способ полного очищения кишечника путем применения специальных медицинских препаратов без использования механических манипуляций.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Различные виды слабительных медикаментозных средств обладают быстрым, мягким действием избавления от каловых масс в кишечнике, что позволяет пациенту должным образом подготовиться к колоноскопии.
Подробнее о подготовке к колоноскопии — в видео:
Противопоказания
На проведение данного метода диагностики кишечника, несмотря на его большую результативность, существуют некоторые противопоказания. К ним относятся:
- беременность;
- язвенный колит;
- болезнь Крона;
- плохая свертываемость крови;
- острый период кишечных болезней;
- перитонит;
- гнойный дивертикулез;
- закупорка кишечника;
- инфаркт миокарда.
Проведение процедуры эндоскопического исследования у пациента толстой кишки, включая подготовительную фазу, в большей степени являются недостаточно удобными. Несмотря на это колоноскопия выступает наиболее действенным способом качественной оценки состояния беспокоящего органа, применяя который есть возможность определить наличие всевозможных патологических нарушений в начале их развития и избежать серьезных последствий для здоровья человека.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Как лечить поджелудочную железу в домашних условиях
Поджелудочная железа вырабатывает множество ферментов, которые вместе с желудочным соком, участвуют в переваривании пищи, а именно в расщеплении трех ее составляющих: жиров, белков и углеводов. При заболевании этого органа происходит сбой в усваивании полезных элементов. Это влечет за собой такие последствия, как:
- накапливание жировых тканей, из-за неправильной работы с молекулами жира;
- ослабление мышцы сердца, по причине нехватки белков;
- угнетение клеток мозга, из-за нехватки углеводов.
Присутствуют дополнительные симптомы, доставляющие дискомфорт и мешающие нормальной жизни человека. В виду этого важно знать, как определить болезнь и как лечить поджелудочную железу в домашних условиях.
Признаки и причины воспаления поджелудочной
Поджелудочная железа находится в верхней части брюшины, сразу за желудком. Имеет дольчатую структуру и продолговатую форму. «Головка» органа крупнее и расположена ближе к центру тела. «Хвост» смещается в левую сторону. Распространенная болезнь поджелудочной имеет название панкреатит. Есть много причин его появления. Некоторые из них:
- долгое и частое злоупотребление алкоголем;
- болезнь желчного;
- заболевания двенадцатиперстной кишки;
- тупые удары или раны в эту область;
- инфекции (свинка);
- операции;
- длительный прием антибиотиков;
- сбой гормонального фона;
- личные анатомические патологии (сужение протоков железы);
- паразиты;
- наследственные предрасполагающие факторы.
Симптомы течения заболевания следующие:
- острая боль в области нижних ребер, левостороннего характера;
- опоясывающая боль;
- рвота (кислое содержимое);
- повышение температуры;
- упадок аппетита;
- снижение болевого синдрома при наклоне вперед, в сидячем положении.
Как проверить поджелудочную железу в домашних условиях
Поскольку эти симптомы могут быть признаками и других заболеваний, резонен вопрос — как проверить поджелудочную железу в домашних условиях? Методы проверки Для исключения других вероятных болезней, таких как остеохондроз, опоясывающий лишай или пиелонефрит, следует ряд процедур, осуществляемых дома, при помощи родственников. При болезни позвоночника, нажимы пальцами на скелет в поясничном отделе будут болезненными. Если воспалилась поджелудочная, то боли при этой манипуляции отсутствуют. Лишай легко идентифицировать по зуду и покраснению на эпителии, в районе живота. Пиелонефрит «выдаст» себя болью при простукивании почек и наличием крови в моче, после данной процедуры. Когда острые болезненные ощущения локализуются в области над пупком — поражена «головка» железы. Смещенные боли слева, под ребрами, с возможным отдаванием под лопатку, свидетельствуют о заболевании «хвоста». Опоясывающие боли поперек всей брюшины являются сигналом к воспалению всего органа. Еще одним способом можно выявить дисфункцию. При пальпации брюшины, лежа на спине, и при аналогичных надавливаниях, лежа на левом боку, степень боли разнится. В последнем случае она приглушается. Если изменений нет, то это — кишечник.
Также стоит заметить, когда именно неприятные симптомы усиливаются. Это может быть при:
- нерегулярном питании или приеме пищи «на ходу»;
- использовании очень острых продуктов;
- курении или чрезмерном употреблении алкоголя;
- наличии ранее диагностированных болезней желудка;
- наличие камней в желчном пузыре и протоках;
- появившемся недавно дисбактериозе ЖКТ.
Как вылечить поджелудочную железу в домашних условиях?
Если, во время этих действий или обстоятельств боли ярче, то это еще одно доказательство того, что ваши подозрения насчет железы верны. Возникает вопрос — как вылечить поджелудочную железу в домашних условиях? Действия в первые 24 часа Конечно, точно ставить диагноз и назначать качественное лечение — прерогатива врачей. Но все зависит от ваших обстоятельств. Если госпитализация сейчас невозможна из-за личных причин, или больница находится очень далеко, то может помочь лечение поджелудочной народными средствами в домашних условиях.
При острой боли, в первую очередь следует воздержаться от пищи на ближайшие сутки. Это поможет разгрузить весь организм, вывести вещества, которые спровоцировали обострение. Необходимо пить щелочную минеральную воду. Для снижения болевого синдрома можно приложить холод к левой стороне живота, немного выше пупка. Но делать это стоит только на короткое время, чтобы не переохладить органы. При спазме можно выпить но-шпу или таблетку папаверина. Альтернатива — те же препараты в уколах. Другие принимать самостоятельно не стоит.
Чем лечить поджелудочную железу в домашних условиях?
Есть много народных средств, помогающих при хроническом или обострившемся заболевании. Популярно лечение травами.
Например, настойка календулы на спирту. Она готовится самостоятельно или приобретается в аптеке.
Принимать следует за 30 минут до приема пищи, трижды в день и периодом в 2 месяца. Такими же противовоспалительными действиями обладают ромашка и бессмертник.
Сухую смесь, по одной чайной ложке каждого цвета, заливают стаканом кипятка и настаивают.
Процедив, следует выпить 100 гр жидкости. Через полчаса можно есть. Такой курс рекомендуется выдержать 1 месяц.
Чем еще подлечить поджелудочную железу в домашних условиях
Сбор № 1 Взять плоды аниса, кукурузные рыльца, корни одуванчика, траву спорыша, зверобоя, фиалки трехцветной — по 1 части. 5 г смеси залить стаканом кипятка, нагреть на водяной бане 30 минут, настоять 10 минут, отжать. Пить по 200 мл 3 раза в день до еды. Сбор № 2 Взять плоды тмина, листья крапивы — по 3 части; корни аира и валерианы, траву тысячелистника — по 1 части. Способ приготовления такой же. Принимать по 100 мл 3 раза в день через час после еды. Сбор № 3 Взять листья мяты и крапивы — по 2 части; кору крушины — 2 части, корни аира и валерианы — по 1 части. Способ приготовления такой же. Принимать по 50 мл 2 раза в день утром и вечером до еды. Сбор № 4 Взять кору крушины — 2 части; листья трифоля и мяты, корни одуванчика — по 1 части. Способы приготовления и применения такие же. С б о р № 5 Взять равные части цветков кипрея узколистного, травы крапивы двудомной, травы хвоща полевого, травы зверобоя продырявленного, листьев подорожника большого, рыльцев кукурузы, плодов шиповника. Один стакан смеси залить 3 стаканами кипятка, остудить и процедить. Пить по стакану 3 раза в день за 15 минут до еды. С б о р № 6 Смешать траву череды, траву девясила, листьев мяты в равных частях. Три столовые ложки сбора за-лить 1,5 стаканами кипятка, кипятить 3~4 минуты в закрытой посуде. Настоять, принимать по 1/3 стакана 2 раза в день перед едой.
Также 1 столовую ложку календулы залить стаканом кипятка, укутать на 6-8 часов. Процедить и пить по 1/3 стакана перед едой.
Активно используется отвар из створок фасоли.
На одну столовую ложку нужно 200 мл кипятка. Проварить смесь 20 минут. Пить следует весь стакан до еды, несколько раз в день. Если беспокоят ноющие боли слева, хорошим средством будет овес. 400 гр сухого овса заливаются литром кипятка и оставляются так на один час. После процеживания такой настой пьется по полстакана до еды, трижды в день.
Полезной будет и обычная овсяная каша, только несоленая и несладкая.
Можно перемолоть зерна гречки до порошкообразного состояния. Получившуюся муку смешать с кефиром в соотношении одна столовая ложка на стакан кефира. Если сделать эту смесь вечером и дать набухнуть, то наутро будет полезный и щадящий завтрак для поджелудочной. Голод в помощь
Как успокоить поджелудочную железу в домашних условиях?
Одной из успешных методик, при воспалении столь важного органа, является голодание. Работает это по принципу: не нагружай — заживет быстрее. Так же, как и растяжение связок на ноге пройдет скорее, если больную конечность не перегружать, так и функции поджелудочной быстрее придут в норму, если не есть какое-то время. Но в зависимости от случая голодать нужно по-разному.
При острой форме панкреатита, когда все болевые симптомы начинаются внезапно, рекомендуется полностью отказаться от пищи на несколько дней. Когда мы голодаем, организм использует весь свой потенциал для борьбы с болезнью и нормализацией работы поврежденных органов. Запускается саморегуляция выделения гормонов и ферментов, что не так эффективно, когда желудочно-кишечный тракт, будучи ослабленным, перегружен расщеплением пищи.
В случае хронического панкреатита, когда неприятные симптомы менее выражены, но сопровождают человека долгое время, вылечиться полностью голоданием невозможно. Происходит это в следствии того, что клетки органа деформировались достаточно длинный период. Обычно хронический панкреатит напоминает о себе после неправильного питания (алкоголь, жирная пища, соленое, острое). Чтобы помочь себе дома самостоятельно рекомендуется суточное воздержание от любой еды, кроме жидкостей.
Сухое голодание, в течение суток, облегчает возникшие болевые ощущения и помогает восстановиться, давшему сбой органу.
После 24 часов голодание рекомендуется «входить» в обычный режим питания постепенно. Сперва можно выпить стакан теплой воды. Это «заведет» желудочно-кишечный тракт и подготовит его к более сложным молекулярным соединениям. Через час попробуйте выпить немного овощного бульона. Если болевые симптомы не возвращаются, можно поесть суп с какой-нибудь крупой. На следующий день разрешается питаться обычным рационом. Для людей, имеющих хронический панкреатит, рекомендуется устраивать суточные голодания еженедельно.
Профилактика Вместо того чтобы, корчась от боли, искать советы о том, как вылечить поджелудочную железу дома, лучше не допускать сбои в ее работе. Профилактические меры просты до банальности. Поэтому четкое соблюдение нескольких предосторожностей, способно продлить ремиссию и значительно облегчить жизнь людям с хронической формой панкреатита.
Во-первых, необходимо порвать с пагубной привычкой — курением.
Никотин и смолы, попадающие в организм, сильно сказываются на замедлении работы поджелудочной железы. Важно не только не курить самому, но и избегать мест с табачным дымом, никотиновых пластырей и курительных смесей в кальянах.
Во-вторых, отказ от спиртных напитков.
Регулярное употребление алкоголя отрицательно сказывается на обменном процессе, выполняемом поджелудочной, закупоривает сосуды и мешает клеткам получать кислород. Такой отказ только разгрузит работу железы и она отблагодарит за это более длительной ремиссией.
В-третьих, имея самообладание, важно не употреблять соленые, острые и копченые продукты.
Воздержаться от сладких газированных напитков и фруктов с высоким содержанием кислоты. Наоборот, делать упор на мясо птицы, минеральную воду и рыбу. Будьте здоровы!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе