Гепатомегалия печени что это
Что такое гепатомегалия печени
Множество заболеваний сопровождается увеличением размеров и массы печени. Гепатомегалия (дословно «большая печень») — является составной частью разной патологии, поскольку орган участвует во всех биохимических процессах организма.
Гепатомегалия печени — не болезнь, а симптом первичного или вторичного поражения. Он выявляется по определенным объективным признакам. Поэтому тех, кто интересуется, что означает этот диагноз, сразу предупреждаем: не стоит искать его в классификации болезней как отдельную нозологию, он учитывается в разделе «Симптомы и синдромы».
Критерии определения гепатомегалии
Мы уже настолько привыкли к наиболее объективной оценке размеров печени по результатам УЗИ или компьютерной томографии, что забываем, первым признаки гепатомегалии определяет лечащий врач старинными способами пальпации и перкуссии.
В норме при осмотре взрослого человека перкуторно поперечник органа по правой срединно-ключичной линии не должен превышать 12 см. Нижний край правой доли можно пропальпировать у неполных людей, он мягкий, скользит по подушечкам пальцев врача.
По отношению к правой реберной дуге допускается выступ на 1–2 см. Это типично для людей астенического телосложения. Левая доля печени не пальпируется. Она находится в верхней части эпигастрия за желудком. Если в этой зоне удается определить плотное образование, то можно заподозрить гепатомегалию.
Чтобы быть уверенным в увеличении печени, врачу необходимо исключить опущение органа при хроническом бронхите, выраженном пневмосклерозе. За правую долю печени может быть принято неясное уплотнение при опухоли почки, кишечника, увеличении желчного пузыря.
Кроме размеров, врач обращает внимание на форму и плотность края (острый, закругленный, «каменистый», «бугристый», мягкий), наличие боли при пальпации.
Причины гепатомегалии весьма разнообразны. Они связаны как с заболеваниями самой печени, так и с другой патологией. Наиболее часто увеличение органа вызывают следующие болезни печени:
- вирусные и невирусные гепатиты;
- гепатозы (жировой гепатоз — распространенная патология у полных людей), алкогольная и неалкогольная жировая дистрофия;
- опухоли (аденома, гемангиома, карцинома, метастазы рака из других органов, очаговая гиперплазия);
- образовавшиеся кисты;
- амилоидоз;
- ферментопатии печени (при дефиците лизосомной липазы гепатомегалия появляется в 87% случаев);
- болезнь Гоше, вызвавшая накопление жиров;
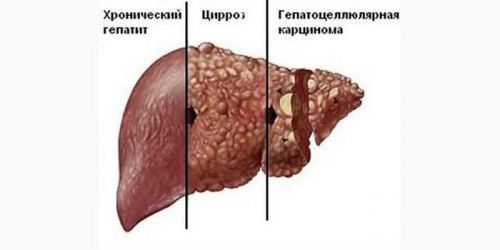
- цирроз при необратимых фиброзных нарушениях с некрозом гепатоцитов;
- тромбоз печеночных вен, закупорка желчных протоков при воспалении пузыря.
Гепатомегалию вызывают хронические инфекции и интоксикации. Печень обеспечивает обезвреживание токсических веществ, ядов, некоторые возбудители «поселяются» непосредственно внутри органа: при малярии, эхинококкозе, гранулематозный гепатит развивается при туберкулезе, саркоидозе, поражении цитомегаловирусом, мононуклеозе, септическом перикардите.
 При декомпенсации сердечной деятельности в печени задерживается венозная кровь системы нижней полой вены, орган отекает, длительный процесс вызывает сдавливание гепатоцитов и их некроз с последующим замещением фиброзной тканью, формируется кардиальный цирроз печени
При декомпенсации сердечной деятельности в печени задерживается венозная кровь системы нижней полой вены, орган отекает, длительный процесс вызывает сдавливание гепатоцитов и их некроз с последующим замещением фиброзной тканью, формируется кардиальный цирроз печени Поскольку печень страдает от патологии, связанной с нарушением метаболизма, гепатомегалию обнаруживают при гемохроматозе (отложение железа в клетках), болезни Вильсона-Коновалова (частицы меди находятся в гепатоцитах).
Декомпенсация сердечной деятельности, вызванная недостаточностью по правожелудочковому типу, способствует переполнению и повышению давления в нижней полой вене и ее бассейне. Застойный вид гепатомегалии наблюдается:
- при последствиях острого инфаркта миокарда;
- миокардиодистрофии;
- кардиомиопатиях;
- пороках сердца.
Наиболее выражена гепатомегалия при злокачественных опухолях лимфатической системы (лейкемиях, лейкозах). При этом в печени образуются очаги дополнительного внекостномозгового кроветворения или ткань пропитывается лимфобластными клетками. Печень достигает громадных размеров, занимает большую часть брюшной полости, ее масса доходит до 20 кг.
Как проявляется синдром гепатомегалии?
При осмотре врач выявляет признаки гепатомегалии и трактует их в пользу того или иного диагноза. Например,
- «каменистая» консистенция края печени, бугристость поверхности указывают на вероятность цирроза или опухоли (новые клетки разрастаются быстрее, поэтому формируются бугры);
- болезненность при пальпации более характерна для гепатитов (воспаления), умеренная чувствительность края наблюдается при стеатозе;
- быстрое увеличение органа типично для развития декомпенсации сердца, при этом происходит растягивание капсулы, что сопровождается болями;
- выраженными болями отличается течение абсцесса печени, эхинококковой кисты.
При значительном увеличении печени пациент испытывает следующие симптомы гепатомегалии:
- тяжесть, распирающие боли постоянные под ребрами справа или в эпигастрии с иррадиацией в бок, правую сторону живота, усиливаются при движениях;
- увеличение объема живота за счет скопления жидкости в брюшной полости (асцит);
- зудящие высыпания на коже;
- пожелтение склер и кожных покровов;
- тошнота, изжога;
- нарушение стула (чередование поноса и запора);
- мелкие ангиомы на коже лица, груди, живота в виде «паучков» или сосудистых «звездочек».
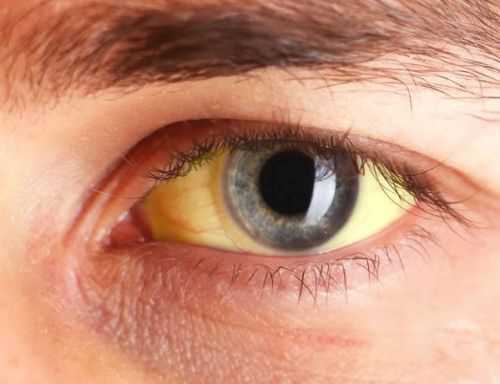 Желтушность - один из возможных симптомов патологии
Желтушность - один из возможных симптомов патологии Особая симптоматика зависит от причины гепатомегалии. При гепатитах у пациента печень увеличивается равномерно, появляется уплотнение, что чувствуется по нижнему краю. Пальпация болезненна. Имеется желтушность кожи, признаки общей интоксикации и воспалительного процесса (повышение температуры, слабость, головные боли, головокружение).
Лечение гепатомегалии, вызванной вирусными гепатитами нуждается в противовирусных средствах, иммуностимуляторах. При хорошей эффективности печень возвращается к нормальным размерам. Цирроз отличается от гепатитов механизмом разрушения печеночной ткани. Из-за диффузных изменений печени с участками некроза, происходит замена работающих гепатоцитов на рубцовую ткань.
Нарушенные функции сопровождаются склонностью к кровотечениям, кожа принимает землистый оттенок, в связи с портальной гипертензией растет асцит. Вокруг пупка появляется расширенное венозное кольцо с отходящими сосудами в виде «головы медузы».
При метаболических нарушениях, характерных для болезней обмена, ферментопатий одновременно с гепатомегалией обнаруживают:
- поражение почек и селезенки (гликогеноз);
- отложение меди и окрашенное кольцо вокруг радужной оболочки глаза, тремор рук (болезнь Вильсона-Коновалова);
- желто-коричневые пятна на теле и ксантелазмы на веках, связь клинических проявлений с периодом голодания (пигментный гепатоз при синдроме Жильбера);
- кашель с кровохарканьем (гемохроматоз).
У пациента на первое место выходят признаки заболевания сердца: одышка, отеки на ногах, асцит, сердцебиения и аритмия, боли по типу стенокардии, синюшность стоп, кистей рук, губ, у детей — носогубного треугольника.
Печень состоит из двух долей, каждая имеет свою иннервацию, кровоснабжение, пути желчевыведения (центральную артерию, вену, желчный проток). Изолированная гепатомегалия правой доли печени наблюдается чаще, чем левой. Функционально правая доля нагружена больше, выполняет 60% работы органа, поэтому на ней в первую очередь сказываются любые нарушения.
 Левая доля поражается редко, она ближе расположена к поджелудочной железе, соответственно панкреатические нарушения способны вызвать увеличение доли
Левая доля поражается редко, она ближе расположена к поджелудочной железе, соответственно панкреатические нарушения способны вызвать увеличение доли При обследовании обычно выявляют поражение желчного пузыря и протоков, селезенки.
При неравномерном увеличении органа говорят о парциальной гепатомегалии. Нижний край печени редко изменяется, поэтому для выявления необходимо УЗИ. Характерным эхопризнаком служит изменение однородности структуры тканей. Обычно обнаруживается при опухолях, кистах, абсцессе.
Как сочетается увеличение печени и селезенки?
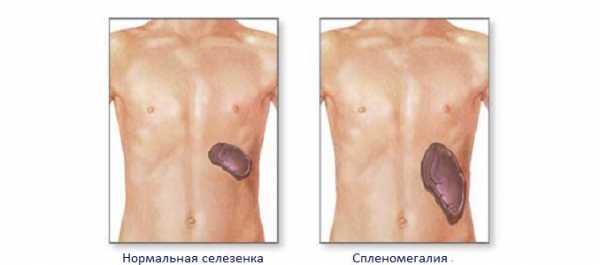
Увеличение селезенки (спленомегалия) может сопутствовать гепатомегалии. Замечено, что эти два признака патологии поддерживают друг друга. Одновременное увеличение выражается в гепатолиенальном синдроме. Он более типичен для детей, поскольку усугубляется особенностями анатомии и физиологии растущего организма.
Провоцируется наследственными заболеваниями, инфекциями, врожденными аномалиями. Синдром наблюдается:
- при сосудистых заболеваний артерий и вен печени, селезенки (васкулит, тромбоз);
- хронической очаговой и диффузной патологии печени;
- гемохроматозе;
- амилоидозе печени;
- болезни Гоше;
- гепатоцеребральной дистрофии.
Хронические паразитарные и инфекционные заболевания всегда, кроме печени, поражают селезенку (туберкулез кишечника, альвеококкоз, малярия, инфекционный мононуклеоз). Оба органа значительно увеличиваются при патологии лимфоидной ткани и крови (лейкозах, лимфогранулематозе, гемолитической анемии). Заболевания сердца реже способствуют росту селезенки.
Основная задача диагностики выявить общую причину, вызвавшую гепатомегалию и спленомегалию.
 Органы имеют выраженную функциональную связь
Органы имеют выраженную функциональную связь После проведения УЗИ врач-специалист дает заключение, используя принятые термины. Гепатомегалия считается «невыраженной», если размеры органа превышают нормальные на 1–2 см. Обычно выявляется случайно, поскольку никакой симптоматики она не вызывает (редко при целевом расспросе упоминается небольшая слабость, изжога, запах изо рта, понос или запор).
Имеет значение для раннего назначения лечения, предупреждения дальнейшего прогрессирования. Термин «умеренная гепатомегалия» употребляется, если, кроме увеличения размеров, есть небольшие диффузные изменения. Они возникают при алкоголизме, несбалансированном питании.
«Выраженной» называют гепатомегалию, если размеры печени оцениваются как огромные, видна явная патология, нарушаются функции соседних органов. Структура ткани изменена за счет более плотных очагов.
Иногда изменения носят обратимый характер. Наблюдается при заболеваниях крови, опухолях. Быстрая отрицательная динамика роста печени возможна при жировом гепатозе, сердечно-сосудистых заболеваниях.
Как протекает гепатомегалия у беременных женщин?
Врачи отмечают, что проблемы с печенью при беременности возникают в третьем триместре. Увеличенная матка смещает печень вверх вправо. Движения диафрагмы ограничиваются, это затрудняет выведение желчи, переполняет печень кровью.
На функционирование печени оказывают влияние гормоны, что проявляется желтоватыми пятнами на лице женщины, «звездочками» на коже. В крови беременной обнаруживают повышение жирных кислот, холестерина, триглицеридов.
Патологическая гепатомегалия может быть вызвана:
- токсикозом при длительной рвоте, наблюдается у 2% беременных на сроке от четвертой до десятой недели, прекращается к двадцатой неделе, из-за рвоты может наступить обезвоживание, электролитные нарушения, снижается вес женщины;
- внутрипеченочным застоем желчи, обнаруживают у каждой пятой беременной, причина связана с наследственной предрасположенностью.
 Гепатомегалия может возникнуть в период беременности в связи с обострением имеющихся хронических заболеваний (декомпенсации сердца, жирового гепатоза, сахарного диабета, новообразований, лейкоза, гепатита)
Гепатомегалия может возникнуть в период беременности в связи с обострением имеющихся хронических заболеваний (декомпенсации сердца, жирового гепатоза, сахарного диабета, новообразований, лейкоза, гепатита) Когда бывает гепатомегалия у детей?
Гепатомегалия у плода проявляется увеличенным животом, что выявляется на УЗИ при беременности. Уже на этом этапе врачи стараются определить причину, от нее зависит течение беременности, здоровье будущего малыша.
Наиболее частыми считаются:
- внутриутробное инфицирование вирусами и бактериями (токсоплазма, цитомегаловирус, Коксаки, возбудители ветряной оспы, краснухи, сифилиса, ВИЧ), в увеличенной печени плода выявляются мелкие гиперэхогенные включения;
- резус-конфликт, когда у матери кровь Rh-отрицательна, а плод принимает резус отца;
- различные опухолевидные образования (у плода выявляют гемангиому, гепатобластому, аденому);
- повышенный гемолиз эритроцитов;
- порок развития сердца с недостаточностью;
- генетические проявления нарушенного метаболизма;
- врожденные аномалии.
Изолированно гепатомегалия плода развивается редко, чаще она сопровождается увеличением селезенки и другими пороками. Наиболее удачный для выявления период — II–III триместры. Путем полного обследования необходимо исключить синдром Дауна.
У новорожденных и грудничков до года небольшое увеличение печени считается нормой. Если при пальпации нижний край выступает из подреберья более, чем на 2 см, состояние относится к патологии и нуждается в выяснении причины.
 Синдром гепатомегалии может сопутствовать нарушению режима питания, осложнять вакцинацию, указывать на аутоиммунные процессы в организме ребенка
Синдром гепатомегалии может сопутствовать нарушению режима питания, осложнять вакцинацию, указывать на аутоиммунные процессы в организме ребенка Из патологических причин чаще обнаруживают:
- инфекционные заболевания, любые вирусные инфекции;
- пороки сердца с правожелудочковой недостаточностью — обращают внимание на тяжелое дыхание малыша, синюшность лица и конечностей, тахикардию;
- заболевания дыхательной системы — у ребенка выраженная одышка, хрипы в легких;
- кисты желчного протока с закупоркой желчевыносящих путей, воспаление — сопровождается высокой температурой, болезненностью при пальпации в подреберье справа;
- синдром Дебре, болезнь Гирке — скопление гликогена в печеночной ткани способствует раннему развитию жирового гепатоза, сопровождается судорогами, в крови повышено содержание молочной кислоты, с мочой выделяется ацетоуксусная кислота;
- нарушенный метаболизм липидов — выражается постоянным поносом, рвотой, желтыми пятнами на коже;
- синдром Мориака — осложняет течение сахарного диабета, в печени ребенка накапливается жир;
- опухоли (гепатобластома, гемангиома) доброкачественные и злокачественные встречаются редко.
У маленького ребенка при гепатомегалии появляются все классические симптомы. Переносятся они тяжело. При увеличении живота не зарастает пупочное кольцо, образуются грыжевые ворота, через которые выбухают пупок и петли кишечника. Упорно держится желтуха.
ВИЧ-инфицированные новорожденные порой отличаются от здоровых детей только гепатомегалией. С раннего возраста возникают частые вирусные инфекции дыхательных путей, паротит, дерматиты, увеличиваются лимфоузлы, грибками поражается полость рта. Любая инфекция может привести к сепсису, менингиту, анемии.
Эхинококкозом болеют дети старшего возраста. Главная причина — контакт с собаками. В 5–7 лет наблюдается умеренное увеличение печени, что считается физиологическим явлением и не требует вмешательства.
В старших группах причиной могут быть гепатиты (вирусные, токсические, лекарственные), осложнения после врожденного инфицирования вирусами герпеса, краснухи, паразитарные заболевания, нарушение оттока желчи, билиарный цирроз.
Могут быть метаболические изменения при сахарном диабете, болезни Вильсона-Коновалова, порфирии, повреждение печени, вызванное гемолизом, лимфомой, лейкозом, опухоли типа гемангиомы, карциномы с метастазами.
 При наличии заболеваний органов дыхания следует различать ложную гепатомегалию, она появляется в связи с выталкиванием печени из-под ребер повышенной воздушностью легких
При наличии заболеваний органов дыхания следует различать ложную гепатомегалию, она появляется в связи с выталкиванием печени из-под ребер повышенной воздушностью легких Как проводят диагностику?
Приведенные выше причины увеличения размеров печени указывают на сложность поиска основного заболевания, важность дифференциальной диагностики. Это означает, что, кроме выявления гепатомегалии, используются все возможные виды исследования: анализы крови и мочи, общие, на билирубин, сахар, белок, проверка функций печени по биохимическим тестам на основные ферменты.
Назначают контроль за системой свертывания крови, иммуноферментный анализ при вирусных и бактериальных инфекциях. Врач устанавливает предположительный рост органа методами перкуссии и пальпации.
Значительно более точными и объективными являются аппаратные способы: ультразвуковое исследование, компьютерная и магниторезонансная томография, менее информативна рентгенография, сканнирование с предварительным введение гепатотропных радиоактивных веществ дает полную картину поражения клеток, можно вычислить долю оставшейся неповрежденной ткани.
Современное оборудование позволяет выявить не только изменение размеров, но и точно контрастировать границы, структуру ткани, характер изменений (очаговый, диффузный). Окончательно о морфологических изменениях можно судить по исследованию биопсии.
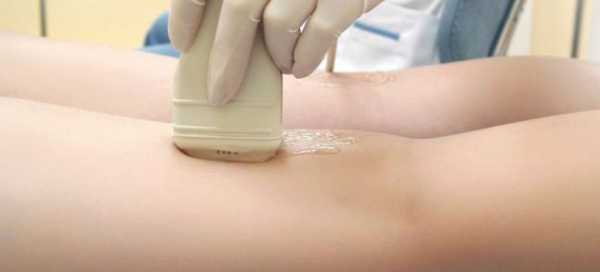
Наиболее доступен населению метод УЗИ, в его основе лежит принцип регистрации отражения волны от плотного органаУЗИ позволяет сравнивать структуру печени во всех зонах, выявлять более плотные очаги, размер долей. Эхоскопическое наблюдение можно представить, как визуальное исследование на экране без записи. Оно более важно при наблюдении за сокращающимся органом (сердце). Печень исследуют, используя эхографические критерии, распечатывают снимки в разной проекции.
Особенности лечения
В лечении гепатомегалии очень важно знать, что вызвана ли она патологией печени или спровоцирована сопутствующими заболеваниями. Это определяет прогноз и результативность терапии. При воспалительных процессах есть возможность с помощью сильных средств вернуть орган в здоровое состояние.
Как лечить гепатомегалию в конкретном случае решает врач после полноценного обследования и выяснения причины. Схема терапии зависит от первичного заболевания. Это могут быть:
- антибактериальные, противовирусные средства, кортикостероиды при воспалении печени;
- сердечные гликозиды и коронаролитики при кардиальной патологии;
- цитостатики и лучевая терапия при лейкозах, опухолях;
- гепатопротекторы;
- витамины;
- желчегонные средства.
 Если происходит активный рост соединительной лимфоидной ткани, опухолевых клеток, то полное замещение погибших гепатоцитов невозможно, терапия заключается в приостановке прогрессирования патологии
Если происходит активный рост соединительной лимфоидной ткани, опухолевых клеток, то полное замещение погибших гепатоцитов невозможно, терапия заключается в приостановке прогрессирования патологии Обязательно пациенту назначают диету согласно столу №5. Из рациона исключают все продукты, действующие раздражающе на печень: животные жиры, легкие углеводы. При сердечной декомпенсации резко ограничивают соль. Запрещается есть жареные и копченые мясные, рыбные изделия, консервы, сладости.
Все готовят только в вареном виде или на пару, можно запекать в духовке. Пациентам рекомендуют достаточное количество белка и витаминов из молочных изделий, фруктов, овощей.
Выявление даже незначительной гепатомегалии должно насторожить человека и вынудить выяснить причину. Лечение печени зависит от степени поражения, основной патологии. Диету придется соблюдать практически всю жизнь.
Гепатомегалия печени что это - Лечение печени
Гепатомегалия (код по МКБ — 10 R16, R16.2, R16.0) – процесс увеличения печени. Свидетельствует о множественных заболеваниях. Признаки гепатомегалии бывают ярко или слабовыраженными. Существует умеренная гепатомегалия, выраженная гепатомегалия.
Причины развития жирового и диффузного изменения – разные. Это может быть ожирение органа или обычное отравление ядами. Своевременное УЗ обследование, лечение и диета поможет навсегда избавиться от патологии.
Что представляет собой патология
Печень – фильтр человеческого организма. Именно в этом органе происходят процессы распада нетоксических и токсических элементов, которые в дальнейшем выводятся с мочой и калом. В медицине нет отдельного понятия о том, что диффузные изменения – это самостоятельная патология.
Увеличение печени, поджелудочной железы или селезенки (код по МКБ — 10 R16, R16.2, R16.0) – синдром, свидетельствующий о том, что состояние паренхимы и тканей других органов неудовлетворительное.
Определяется патология с помощью УЗ исследования и пальпации.
Причины диффузных изменений паренхимы:
- патологии сердечно-сосудистой системы;
- опухоли различной этиологии;
- нарушение обменных процессов;
- цирроз;
- гепатиты;
- жировой гепатоз;
- мононуклеоз;
- чрезмерное употребление спиртных напитков;
- паразиты и бактерии.
Вышеперечисленные патологии вызывают поражение, отечность паренхимы.
Диффузное изменение, которое влечет за собой рост и увеличение органа, при пальпации очень хорошо ощущается. Еще один призрак изменений – болезненные ощущения при пальпации. Такие симптомы говорят о том, что следует проводить незамедлительное лечение печени. Но в первую очередь нужно выяснить, по каким причинам развился синдром увеличения органа. Когда будут изучены симптомы, анализы УЗ обследования печени, УЗИ поджелудочной, врач сможет назначить лечение.
Развиться диффузные изменения могут в разном возрасте. Но существуют факторы, которые могут провоцировать такое состояние.
В группу риска входят люди:
- Злоупотребляющие алкогольными напитками. Этанол оказывает губительное влияние на печень. Провоцирует развитие цирроза, жирового гепатоза и рака.
- Неконтролируемо принимающие длительное время лекарственные препараты, наркотические средства, биодобавки, витамины.
- Со слабым иммунитетом. Вирусные инфекции приводят к изменениям печени.
- Неправильно питающиеся и с лишним весом. Употребление жирных, острых или соленых продуктов питания пищи влечет за собой увеличение печени.
Симптомы патологического процесса напрямую зависят от патологии, которая спровоцировала гепатомегалию.
Какие симптомы, кроме увеличения органа и болевых ощущений, могут наблюдаться:
- боли и колики в области правого подреберья, особенно при входе или если человек резко встает со стула, дивана;
- кожные покровы становятся желтыми, такой же оттенок приобретают склеры глаз;
- высыпания на коже, зуд;
- диарея и запоры;
- чувство изжоги, неприятный запах из ротовой полости;
- чувство тошноты, часто оканчивающееся рвотой;
- печеночные звездочки на отдельных участках кожи (при развитии жирового гепатоза);
- ощущение скопления жидкости в области живота.
Гепатомегалия может развиться и на фоне внепеченочных патологий. Например, при нарушении обмена веществ. Нарушенный катаболизм гликогена приводит к тому, что вещество накапливается в печени. Как следствие – происходит медленное увеличение. Помимо печеночной паренхимы, увеличиваются в размерах почки, селезенка, поджелудочная железа. Провоцируют диффузные процессы органа и сердечно-сосудистые патологии.
При слабой сократительной способности развивается нарушение кровотока. Как результат – развивается отечность и рост органа. Поэтому, чтобы определить истинные причины следует пройти УЗИ.
Увеличение печени и селезенки
Умеренная гепатомегалия и спленомегалия (код по МКБ — 10 R16, R16.2, R16.0) — это две патологии, возникающие, в большинстве случаев, одновременно. Спленомегалия – это увеличение в размерах селезенки.
Развивается по таким причинам:
- Хроническая форма поражения паренхимы печени (может быть очаговой, диффузной).
- Патологии, сопровождающиеся расстройством кровообращения в сосудах печени и селезенки.
- На фоне гемохроматоза; нарушенного белкового обмена; врожденных патологиях, влекущих за собой накопление в костях и тканях жировых отложений; жирового гепатоза.
- При попадании паразитов в организм, вирусов, бактерий.
- Патологические процессы, происходящие в лимфе и крови.
- Сердечно-сосудистые болезни.
Страдают печень и селезенка по причине того, что функциональность двух органов тесно связанна. Причем рост селезенки чаще происходит у детей, в большинстве случаев у новорожденных. Определяются нарушения на УЗ диагностике.
Гепатомегалия у детей
У новорожденных и детей до 10 лет наблюдается чаще всего развитие умеренной (возрастной) гепатомегалии. Код по МКБ R16, R16.2, R16.0. То есть увеличение печени на 10-20 мм считается допустимой нормой. Если у ребенка до 10 лет или у новорожденных детей размер превышает допустимую норму, при этом присутствуют симптомы поражения печени, следует сразу посетить врача.
Какие признаки, кроме увеличения, могут свидетельствовать о развивающихся патологиях у детей:
- боли в правом боку, причем даже в состоянии покоя;
- тошнота и рвота;
- пожелтение склер и кожи;
- неприятный запах изо рта;
- сонливость и утомляемость.
Причины увеличения органа у детей
Признаки следующие:
- Если присутствует воспаление, вызванное врожденными инфекциями. Гепатомегалия развивается на фоне краснухи, токсоплазмоза, герпеса, абсцесса печени, обструкции, интоксикации, гепатитов А, В, С.
- При нарушении обменных процессов, когда беременная женщина неправильно питается.
- Если присутствуют генетические нарушения. К ним относятся излишние содержание порфинов в организме; наследственные дефекты ферментов; нарушение белкового обмена, метаболические заболевания соединительной ткани.
- При наличии доброкачественного увеличения паренхимы, например, при гепатите, гипервитаминозе, заражении крови.
- При диагностированном врожденном фиброзе, мультикистозе, циррозе.
- Причины роста органа у новорожденных и детей до 10 лет – инфильтративные поражения. Это может происходить при злокачественных новообразованиях, лейкозе, лимфоме, метастазах, гистиоцитозе.
Еще одна причина диффузных изменений в печени детей до 10 лет – нарушенный отток крови и секреции, которую вырабатывает желчный пузырь. Развивается при закупорке желчных каналов, стенозах или тромбозах кровеносных сосудов, сердечной недостаточности, циррозе.
Иногда у детей развивается умеренная диффузная гепатомегалия, как ответ организма на попавшую инфекцию. Но такое состояние не является патологией. Лечить его не надо.
Откорректировать размеры печени, поджелудочной можно, устранив причину. Немаловажна и диета в детском возрасте. Симптоматика диффузных изменений у детей такая же, как и у взрослых. Дети до 10 лет становятся капризными, у них пропадает аппетит, наблюдаются нарушения стула.
Эхопризнаки, УЗИ исследование позволяют точно выявить степень увеличения: невыраженную, умеренную и выраженную.
Лечение у детей
Возрастное физиологическое умеренное увеличение печени, поджелудочной железы у детей лечить не нужно. При этом достаточно пройти УЗ обследование.
Лечение назначается только в случае, если присутствует патологический процесс, спровоцировавший изменение размеров печени.
К примеру, если гепатомегалия у ребенка спровоцирована паразитарной инфекцией, то лечение предусматривает прием противоглистных препаратов. Лечение аутоиммунных нарушений проводится с помощью гормональных средств. Если ребенок отравился, и это спровоцировало увеличение печени, то лечение предусматривает выведение токсических элементов из организма. Врожденные аномалии лечат только операцией.
Как было сказано выше обязательное условие не только для детей, но и для взрослых – диета. Исключаются все вредные продукты питания. Рацион насыщается овощами и фруктами.
Лечение у взрослых
Лечение строится на результатах проведенных анализов, УЗ исследования и визуального осмотра. УЗИ покажет насколько увеличился орган. Основная цель терапии – устранить причину, по которой печень увеличилась.
Противовирусное и гепатопротекторное лечение вирусных гепатитов приводит к полному выздоровлению. Паренхима восстанавливается. Гепатомегалия отсутствует.
Если диагностирован цирроз, то, в большинстве случаев, он не излечивается. Потому как происходит замещение здоровых клеток соединительной тканью. А данный процесс, к сожалению, необратим.
Каждое заболевание, сопровождающееся увеличением печени или поджелудочной железы, требует индивидуального специфического лечения, которое можно назначить только на основе результатов УЗИ. Иногда одного УЗ обследования не достаточно и требуется прохождение МРТ. Но в основном всем пациентам при гепатомегалии назначается гепатопротекторное лечение. Препараты помогут быстро восстановить пораженные клетки.
Из самых распространенных препаратов для восстановления можно выделить:
- Гепабене.
- ФанДетокс.
- Лив 52.
- Гептрал.
- Карсил.
- Эссенциале форте.
- Овесол.
- Фосфоглив.
- Урсофальк.
Желательно на протяжении года проходить УЗ обследование.
Что такое гепатомегалия печени и как ее лечить?
Печень – важная составляющая в организме человека. Выводя вредные вещества, обезвреживая подозрительные элементы, пигменты и холестерин, а также проводя синтез определённых кислот, она формирует работоспособность желудочно-кишечного тракта. Но порой из-за ряда причин орган увеличивается в размерах. Данная патология именуется как гепатомегалия.
Учитывая широкий спектр функций печени, любое нарушение или изменение в этом органе неизбежно ведет к более усугубляющим последствиям. Таким образом, ваша задача – выявить симптомы данного недуга и вовремя обследоваться, а задача доктора – распознать болезнь и назначить эффективный курс лечения. Наша миссия – вооружить вас информацией для здоровой печени.
Что такое гепатомегалия печени?
Рассмотрим, что означает этот диагноз. Для начала отметим, что гепатомегалия – не отдельная болезнь. Это скорее симптом другого заболевания. Играя важную роль в обмене веществ, служа фильтром и нейтрализатором токсинов, печень может перестать справляться и дать сбой. Тогда орган будет увеличиваться в размерах, что составляет угрозу для жизни.
Обращаем внимание на боль, когда орган пальцами прощупывается под ребрами. Здоровый орган нащупать трудно. Заболевания, проявляющиеся гепатомегалией, могут влиять на размеры селезёнки, сердечно-сосудистую систему, почки.

Симптомы гепатомегалии:
- Острая или ноющая боль в правом подреберье. Особенно, если учащаете движения тела.
- Кожа становится желтушного оттенка.
- Сыпь на теле, зуд, появляются сосудистые звездочки.
- Расстроенный желудок, тошнит, жжение.
Орган увеличивается, если у пациента вирусный или токсический гепатит. Тогда печень всё больше уплотняется, а у человека постоянно болит голова. Диагноз говорит и о развитии желтухи. Эти признаки вызывают слабое самочувствие, развитие головных болей с ознобом. Повышается температура.
Синдром гепатомегалии печени: что это?
Левая доля печени
Форма редкая. Вызывает её развивающаяся инфекция. При этом остальные органы внутри также испытывают нарушения. Левая доля с поджелудочной железой находятся вблизи. Таким образом, диффузные изменения поджелудочной железы за счет левой доли вызывает гепатомегалию.
Если выявлена такая форма болезни, организм нуждается в полной диагностике, где детально исследуется работа внутренних органов. Обнаружив панкреатит или холестаз печень, как и селезенка с желчным пузырем подвергаются негативному влиянию.
Правая доля печени
Проявляется чаще. Увеличение этой доли может быть естественным, ведь она несет большую функциональную нагрузку, например, при занятиях спортом.
Токсины – не всегда причина, по которой происходит расстройство печени. При разладе всего организма необходимо полное комплексное лечение печени.
Диффузная форма
Диффузные изменения печени увеличивают орган, что составляет более чем 130 мм. Ткань меняет структуру, функции сохраняются. Увеличиваются две доли, что приводит к паренхиме печени.

Гепатомегалия бывает следующих форм:
- Невыраженная гепатомегалия. Орган меняется в пределах 10-20 мм. Боль пациент не ощущает. Ухудшается самочувствие организма в целом. Проявляется это хронической усталостью, слабостью, ощущением тяжести после приема пищи. Определить эту форму поможет ультразвуковая диагностика (УЗИ).
- Умеренная гепатомегалия. Ткани печени приобретают диффузные изменения. Это будет незначительная гепатомегалия. Печеночная недостаточность прогрессирует. Используя метод УЗИ брюшной полости, можно точно выявить этот вид заболевания.
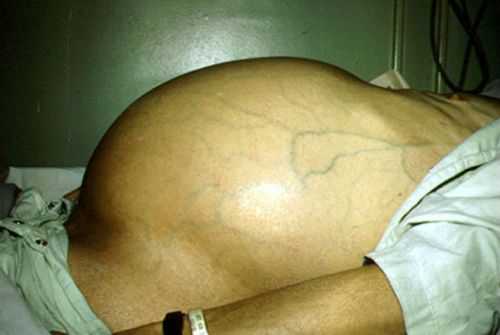
- Выраженная форма. Печень заметно увеличена и явно выпирает в правой части живота. При прощупывании больной испытывает сильную неприятность. Скорее всего, нарушена работа сердца, селезенки или почек.
Парциальная форма
Орган увеличивается неравномерно. Левая или правая доля больше. Нарушается однородность тканей, что может вызывать опухоль. Иногда увеличивается лишь край печени.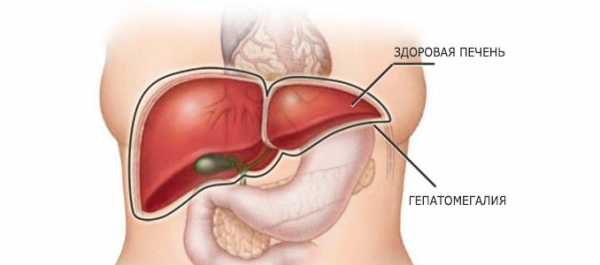
Парциальная форма диагностируется с помощью УЗИ. Эхопризнаки будут характерно указывать на нарушение эластичности тканей. Порой проявляются кисты, случается абсцесс, что свидетельствует о прогрессе болезни.
Гепатомегалия со спленомегалией
Спленомегалия – также увеличение, только селезенки. Двум этим формам присвоен код по международной классификации болезней (код по МКБ-10).
Патологии возникают обоюдно. Когда поставлен диагноз гепатомегалии, она вызывает вторую форму, и наоборот. Наличие гепатолиенального синдрома влияют напрямую. Он объединяет признаки печеночной патологии с селезенкой, учитывая их нормативную соразмерность.
Бывают при следующих заболеваниях:
- Хронически пораженный орган с нарушенным кровообращением в печеночных и селезеночных венах.
- Гемохроматозная болезнь наравне с гепатоцеребральной дистрофией, а также амилоидозом.
- Сердечно-сосудистая недостаточность, ведущая к пороку органа, перикардиту. Имеет место ишемическая болезнь.
- Лейкоз, абдоминальный туберкулез, гемолитическая анемия, малярия. Как видно, заболевая инфекцией, поражая ткани и кровь, мы рискуем подвергнуться опасным последствиям.
Печень с селезенкой функционально взаимодействуют. Состояние одного из органов зависимо от здоровья другого. Гепатолиенальный синдром больше свойствен детям, так как их организм постоянно растет и меняется структура тканей и органов. К тому же, если в роду болели одной из этих форм, перенесли инфекцию или врожденную аномалию, это выразится в дальнейшем.
На фоне жирового гепатоза
Жировой гепатоз (стеатоз) – это превращение печеночных клеток в жировые. Происходит от вредного воздействия жирной пищи, злоупотребления спиртным и медикаментами. Печень накапливает жир, причем достаточно много. Токсины превращаются в клеточные жиры.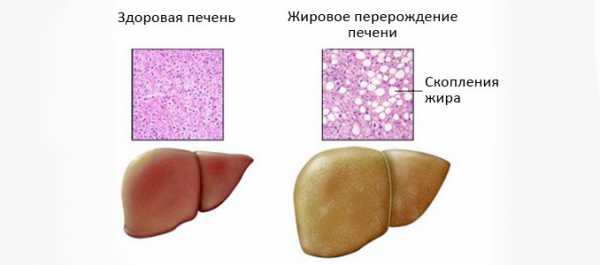
На фоне этого образовывается цирроз. Если ничего не предпринимать, клетки жира разрастаются. В итоге наблюдаются полосы в тканях, которые соединяют их. Данный процесс по отдельности свидетельствует о присутствии сахарного диабета, нарушении работы ЖКТ, разбалансированном питании, влиянии токсинов, а также при длительном курсе приема антибиотиков или при многократной смене диет.
Симптомы данной формы проявляются болью в правом подреберье, сопровождаясь тошнотой, порой вызывая рвоту. Кожа пигментируется, имеет место расстроенный желудок и худшее зрение.
Детская гепатомегалия в разном возрасте
Причинами детской гепатомегалии являются: присутствие паразитов в печени, ангина, корь (воспаление какого-либо органа), желчный отток, как и кровяной, из печени нарушен, болезни крови, нарушение обменных процессов в организме. Если врач заметил проблемы с дыхательной системой, это также служит причиной заболевания.
Пальпацией обнаруживается набухание животика у ребёнка. Также наблюдаются тяжесть, потеря аппетита, болезненные ощущения, плаксивость. Кожа будет заметно пожелтевшей, стул в желудке поменяет свой цвет, появится сетка из сосудов.
Данные признаки идентичны. Проявляться могут как у детей нескольких недель, так и у других. Однако в 5-7 лет изменение размеров печени — явление возрастное и считается приемлемым.
Гепатомегалия при беременности
Происходит при увеличении матки. Орган смещается правее, увеличивается. Изменения в диафрагме ведут к тому, что желчь медленней выводится. Также у беременных обнаруживаются сосудистые звездочки на коже, жирные кислоты с повышенным содержанием, холестерин. Происходит это из-за того, что объем крови увеличивается.
Гепатомегалия у беременных разделяется на 3 группы:
- Орган поражается лишь у беременных и связан непосредственно с вынашиванием.
- Холестаз печени по причине наследственной предрасположенности. Нарушаются реакции эстрогена с прогестероном.
- Токсикозное поражение печени (многократная рвота). Начинается при сроке беременности в четыре недели, прекращается к двадцатой недели вынашивания плода. Организм вследствие рвоты обезвожен, белок распадается, снижается вес.
Способы диагностики
УЗИ
Делается обязательно, определяя, насколько печень поражена. На снимке гепатомегалия — очаговое поражение. В печени будут зоны, где радионуклиды накоплены в недостаточном количестве. УЗИ помогает установить любые поражения органа, диагностировав, насколько отклонения превышают норму.
ЭХО
Эхопризнаки заболевания проявляются при неспособности сердца полностью кровоснабжать органы и ткани. Заболевая острым гепатитом, или иными, вызванными паразитами эхоструктура печени меняется и нарушается вследствие жирового гепатоза. Сюда же мы относим цирроз, хронический гепатит.
Эхопризнаки выявляют степень разрушения печени. Выраженная гепатомегалия свидетельствует о патологии печени через лейкоз или гемобластоз. Затем может появиться некроз, печень увеличится до значительных размеров в животе, давя на остальные органы.
Дифференциальная диагностика
Обращается пристальное внимание на обе доли печени. Когда увеличивается край правой доли, данный вид диагностики помогает распознать изменение размеров органа. Дифференциальным методом врач отличает гепатоз от гепатомегалии.
Наличие острого гепатита вируса потребует отчета о переливаниях крови, инъекциях, принадлежности пациента к рискованной группе. Важно вовремя распознать цирроз. При потребности провести гастроскопию для портальной гипертензии. Она поможет обнаружить расширенные вены пищевода с желудком.
Когда болит в правой части, «запирание» вен приводит к тому, что кровь оттекает от печени. Характерны повышенная температура и вялость. Накопительные болезни в виде жирового гепатоза или гемохроматоза сразу ведут к нарушениям, требуя дифференцированного подхода. При гемохроматозе внимательно изучают анализ крови. При жировом гепатозе — результаты УЗИ.
Способы лечения
Лечение медикаментами
Используются препараты, в которых есть расторопша, уродезоксихолевая кислота, а также фосфолипидные элементы.
Карсил Форте. Имеет в своем составе экстракт расторопши пятнистой. Беременным, имеющим острую степень отравления, чувствительным к препарату на данной основе принимать его нельзя. Детям препарат рекомендован с 12-летнего возраста. О правильном и подходящем приеме вас консультирует врач. В среднем, необходим месяц. Прием: 3 раза в день по одной капсуле.
Эссенциале. Эссенциале Форте Н – препарат на основе фосфолипидов, которые, проникая в печень, реанимируют её функции. Не следует принимать с повышенной чувствительностью к составу. Почти не имеет противопоказаний. Принимают его беременные, он хорошо справляется с токсикозом. Детям разрешен с 12 лет. Но вес обязательно не менее 43 кг.
Употребляем независимо от приема пищи. В основном хватает трех месяцев. Взрослым и подросткам достаточно трижды в сутки по две капсулы. Важно при этом следить за регулярностью приема, дабы не начинать курс заново.
Урсолив. В этом средстве присутствует урсодезоксихолевая кислота. Одна капсула также включает элементы: диоксид кремния, кукурузный крахмал, стеарат магния. Препарат имеет противопоказания. Например, если у вас нарушена работа желчного пузыря, есть аллергия на составляющие препарата, он запрещен.
Применяется в любом возрасте. На вес обращаем особое внимание. Если он до 60 кг, достаточным будет 2 капсулы в сутки. Если 60-80 кг, для должного эффекта нужно три; 80-100 – четыре капсулы; после ста – пять таблеток. Дозировать лучше перед сном. Употребляется одним приемом.
Лечение народными средствами
Как положительное дополнение к основному лечению этот способ часто применяется пациентами. Но необходимо в обязательном порядке взять консультацию доктора перед началом терапии. Как лечить народными методами, читаем ниже:
- Сушим пустырник с шалфеем, добавляем корень одуванчика с пионом. Берем цикорий. Смешиваем, заливаем 500 мл воды. Ждем, когда закипит. Остывание — полчаса. Процеживаем и пьем.
- Делаем мёдный раствор. Прием — два раза в день. 2 чайные ложки меда добавляем в тёплую воду объемом 200 мл. Пьем с утра и перед сном.
- Тыква. Кушаем, натерев, готовим кашу или сок. Возможно, кому-то больше нравиться сырая тыква. А кто-то вовсе захочет сделать клюквенный сок.
- Если серьезных патологий не наблюдается, утром и вечером принимаем 50 мл подсолнечного масла в нерафинированном виде. Ложимся набок на 30 минут, ставя грелку.
- Яблочный сок. Добавляем в пол-литра сока 50 мл меда. Тщательно смешиваем и принимаем. Полезной будет смесь мёда и грецких орехов.

Питание и диета
Гепатомегалия печени означает в первую очередь сбалансированный здоровый рацион дня. Навсегда исключаем жирную пищу. Заменяем её блюдами, содержащими больше белка и углеводов. Спиртные напитки ограничиваем, курение тоже. В случае зависимости от каких-либо наркотических средств (сильнодействующие таблетки) избавляемся.

Диетическое питание склоняется к блюдам на пару. Также хорошо кипятим приготовляемые ингредиенты. Разрешается тушеная пища. За подробной консультацией по диете стоит обратиться к диетологу или гепатологу. Специалисты разработают индивидуальный рацион с подробным перечнем разрешенных продуктов.
Консервацию из мясных изделий, рыбы, фруктов, овощей мы игнорируем. Подобный список формирует спазмы, при которых плохо выводится желчь. Черная и красная икра, яйца, как в жареном, так и в вареном виде, сладкие десерты, молочка с большим процентом жиров со стола убирается.
Профилактика заболевания
Полностью отказываемся от токсических веществ. Они замедляют кровообращение. Обязательно соблюдать диету и питание. Вовремя следить за массой тела и регулярно взвешиваться. Медикаменты принимать регулярно и только по рецепту врача, дабы не навредить печени и не затруднить лечение.

И, конечно же, дорогие пациенты, больше бегаем, прыгаем, ездим на велосипеде. В общем, больше жизни в движении. Заниматься спортом, давая организму умеренную нагрузку. Полноценно высыпаться и вовремя обращаться в поликлинику при обнаружении побочных эффектов.
Советы
- Исключить самолечение.
- Больше употреблять и готовить домашнюю пищу.
- Вести разносторонний рацион, состоящий только из здоровых продуктов.
- Своевременно проводить профилактику вирусного гепатита. Гепатит B передается в быту, гепатит С – половым путем и через кровь.
- Ограничивать контакты с больными.
- Регулярно обследоваться.
- Проводить больше времени на свежем воздухе.
Пациент, курс пройден!
Гепатомегалия – заболевание, которое можно и нужно вылечить. Главное не запускать её, если обнаружили похожие симптомы. Нашей задачей было максимально полно и достоверно подковать вас знаниями о данной патологии. А знания, как известно – сила. Путешествие по данной теме подходит к завершению, и мы с уверенностью говорим, что теоретический курс гепатомегалии вы прошли.
Необходимо всегда помнить, что здоровье каждого органа в вашем теле напрямую зависит от образа жизни и привычек. А здоровье печени – ваше счастливое настоящее и крепкое будущее. Будьте здоровы!
Станьте первым комментатором!
Что такое уплотнение печени на УЗИ
В здоровом состоянии печеночная ткань однородна. Поэтому любые отклонения от этой нормы свидетельствуют о воздействии неблагоприятных факторов или о прогрессирующем заболевании. Вид наблюдаемых уплотнений, степень их выраженности и распространенность могут сказать опытному диагносту очень многое. О каких патологиях говорит уплотнение печени на УЗИ, что это такое, – рассмотрению этих вопросов и посвящена статья.
Причины уплотнения
Существует целый ряд заболеваний, вызывающих уплотнение печени. Вот некоторые из них:
- Гепатиты. Могут иметь различное происхождение: вирусное, алкогольную интоксикацию, аутоиммунное поражение.
- Жировая дистрофия (стеатогепатоз). Патологический процесс накопления жира в гепатоцитах и вокруг них, вплоть до полного перерождения и утраты функциональности паренхимы (печеночной ткани). Возникает вследствие нарушения обменных процессов, диабета, алкогольной интоксикации и других причин.
- Цирроз. Не менее 40% случаев возникают в результате длительной алкогольной интоксикации, в 30-40% – первопричиной являются вирусные гепатиты, остальные – результат паразитарных инфекций и других факторов.
- Онкологические новообразования, доброкачественные и злокачественные. Нередко представляют сложную диагностическую задачу. Небольшой очаг злокачественного роста иногда выглядит, как доброкачественная киста или простой абсцесс. Чтобы с уверенностью судить, что означает такое локальное уплотнение, проводят дополнительную диагностику печени с помощью ряда исследований.
Причиной могут стать и сравнительно редкие патологии, а также врожденные аномалии развития. Например, при гемохроматозе организм накапливает избыток железа. Это наследственное заболевание способно спровоцировать цирроз, в этом случае УЗИ покажет уплотнение в ткани печени.
Также, первопричиной могут стать внепеченочные патологии и факторы воздействия:
- инфекционно-воспалительные болезни других органов (хронического или же острого течения);
- панкреатит и сопутствующие дисфункции;
- сахарный диабет;
- неправильный обмен веществ;
- ожирение;
- дисфункция эндокринной системы;
- гормональный сбой;
- генетическая предрасположенность;
- медикаментозная терапия (антибиотики, гормональные препараты).
Если исследование выявило округлые капсулы с жидким содержимым, это, предположительно, означает наличие кисты, абсцессов, печеночных паразитов. Прием синтетических гормонов на основе эстрогенов иногда вызывает поликистоз (появление нескольких кист). Поэтому этот вид препаратов следует принимать с перерывами.
Болезненные процессы локализуются не только в печеночных долях. Например, перипортальный гепатит, являющийся признаком аутоиммунного поражения, определяется как уплотнение в области одного из портальных трактов печени.
Воспаление желчных протоков, а затем рубцевание, уплотнение их стенок, – такие изменения говорят о том, что был нарушен отток желчи; болезнь носит название склерозирующий холангит.
Термин «диффузное уплотнение печени» означает, что паренхима изменена не в одной области, а на всем своем протяжении. В небольшой степени такие изменения присущи многим людям; они возникают по множеству причин (переедание, вредные привычки) и не расцениваются как серьезная патология. Причиной же выраженных диффузных изменений являются тяжелые заболевания (гепатиты, цирроз и другие).
Симптомы
При первом обращении больного, врач выясняет, какие симптомы сопутствуют заболеванию, с целью выявить патогенные факторы и причины, вызвавшие уплотнение в печени, и затем, назначить лечение, которое способно их устранить.
В отличие от острого панкреатита или холецистита, деструктивные процессы в печени начинаются, как правило, без ярких клинических проявлений. Человек начинает обращать внимание на несильные боли, чувство распирания справа под ребрами. Иногда им сопутствуют повышенная раздражительность, сонливость, быстрая утомляемость.
По мере развития патологии симптомы прогрессируют:
- боль под ребрами становится острой и практически постоянной, появляются болевые ощущения в животе, (чаще всего в подложечной части), иногда – в правом плече;
- нарастают явления диспептического характера: тошнота, рвота, неприятный (горький или «металлический») вкус во рту, несварение или «жирный» стул;
- нижняя поверхность языка, а также кожа вокруг глаз и склеры (белые глазные оболочки глаз) окрашиваются в желтый цвет;
- моча приобретает темный цвет, а каловые массы – светлый;
- возможен зуд кожных покровов, высыпания;
- человек быстро худеет.
Плотная печень достаточно легко определяется при пальпации, однако для дальнейшего уточнения диагноза врач направляет на ультразвуковое исследование.
Проведение УЗИ и чтение результатов
В полной мере оценить результаты УЗИ под силу только специалисту, однако сформировать общее представление, что означают УЗ-признаки «неоднородность паренхимы» или «плотная печень» способен каждый пациент.
Как известно, метод УЗ-диагностики состоит в наблюдении за взаимодействием ультразвуковых волн с тканями организма. Повышенная эхогенность (способность к отражению) говорит о более высокой плотности, и наоборот. Результаты визуализируются на экране, таким образом, появляется возможность «рассматривать» внутренние органы, без малейшего вреда для здоровья человека.
Проводя обследование, врач-диагност оценивает форму и размеры органа, его плотность в целом и наличие отдельных плотных участков (то есть структуру), состояние внутри- и внепеченочных протоков, сосудистый рисунок и стенки вен печени.
В дальнейшем, по симптоматической картине, которую показало проведенное ультразвуковое исследование, профильный специалист определяет, о какой патологии может свидетельствовать такое уплотнение в печени. По результатам также устанавливается, какой врач будет вести больного: гастроэнтеролог, инфекционист хирург, онколог или, (в случае незначительных отклонений), терапевт.
Чтобы уметь самому читать результаты УЗ-сканирования, следует иметь представление о норме. Если в заключении сказано, что паренхима с мелкой зернистостью и нормальным уровнем эхогенности, это значит, (если говорить только об этом параметре), что печень здорова.
Уплотнения могут носить диффузный характер, (то есть равномерно распределяться по всему объему печеночной паренхимы), или же локализоваться в одной/нескольких определенных областях.
Например, обнаруженное на УЗИ локальное уплотнение возможно означает наличие в печени новообразования, камня или кальцината.
Наличие мелких узлов неправильной (нпр, треугольной) формы, заставляет заподозрить метастазы злокачественных опухолей.
Округлое уплотнение заключенное в капсулу, – это, с большой вероятностью, может быть киста или абсцесс.
Равномерное, «однотипное» повышение эхогенности наблюдается, в частности, при жировом гепатозе, гепатите.
В ряде случаев следует учитывать степень прогресса болезни; если на одной стадии консистенция определяется как плотная, то на другой печень способна оказаться твердой (как принято говорить, «каменистой плотности»), или, наоборот, эхогенность снизится.
Признаки наиболее частых заболеваний.
При циррозе
Наблюдаемая картина:
- нарушена гомогенность ткани;
- эхогенность повышена, с тенденцией затухания в глубоких отделах;
- наблюдаемые узлы, или же очаги поражения, покрывают весь орган;
- «мозаичная» структура (за счет очагов регенерации);
- углы расширены (закруглены);
- бугристость поверхности;
- симптом гепатомегалии (увеличения) в начальной стадии;
- уменьшение, вплоть до сморщивания, на завершающих стадиях;
- аномалии кровотока (портальная гипертензия, утолщена стенка воротной вены печени).
Цирроз относится к самым тяжелым патологиям и без квалифицированной терапии с большой вероятностью ведет к раку.
При опухоли
Уплотнение, имеющее четкую локализацию, часто указывает на новообразование. Информативным в плане диагностики является определение типа, структуры очага, а также ряд других признаков, например, изменения вен или сосудов печени.
Диагностика новообразований, в частности определение их характера (доброкачественного или злокачественного), под силу только опытному специалисту, а иногда – группе специалистов.
Доброкачественные опухоли не метастазируют, однако они могут перерождаться, а значит, обследование следует проводить регулярно.
Гипоэхогенный ободок по окружности образования – признак метастаза.
Также, в печени могут прорасти метастазы опухолей, находящихся в других органах.
Важно знать: все онкологические новообразования печени (кроме гепатоцеллюлярной карциномы) обладают маловыраженной симптоматикой. Как правило, человек узнает о них случайно в кабинете врача. Это еще один довод не пренебрегать плановыми обследованиями.
При выявлении новообразований, врач, как правило, направляет на КТ или МРТ, эти инструментальные методы позволяют детализировать первичный диагноз. Возможно, потребуется провести биохимический анализ крови и мочи. В сложных случаях проводится тонкоигольная пункция или лапароскопия.
При гепатите и жировом гепатозе
Для диагностики вирусных гепатитов результаты не является надежным критерием, тем более для определения типа (A, B, C…), однако они дополняют клиническую картину.
В острую фазу гепатита C наблюдаются общее уплотнение, диффузные воспалительные очаги, нарушение и неоднородность структуры. Протоки расширены, определяется гепатомегалия.
При хроническом гепатите, в стадии прогресса, наблюдается повышение эхогенности, размеры увеличены, ткань имеет неоднородную структуру, контур нечеткий.
При выраженном жировом гепатозе патологические изменения так же имеют диффузный характер: сканер отображает равномерное уплотнение и увеличение в размерах. Края округлены, хорошо просматривается рисунок вен. При надавливании датчиком деформации практически не происходит.
Следует обратить внимание на состояние поджелудочной железы и селезенки, а также провести исследование крови. Для уточнения диагноза и назначения курса лечения необходимо проконсультироваться с гастроэнтерологом.
Методы лечения
Небольшое уплотнение печени диффузного характера является частым и, к счастью, обратимым явлением: она способна за год-полтора обновить клетки и вернуться к прежнему уровню функциональности.
Общие оздоровительные меры включают умеренное, дробное (4-5 раз в день) питание, баланс насыщенных и ненасыщенных жиров, подвижный образ жизни. Лечение можно ограничить чаями, настоями и другими народными средствами, хотя нелишним будет прием гепатопротекторов, экстрактов артишока, расторопши, дымянки и других.
Необходим отказ от алкоголя; это общее требование при любых расстройствах со стороны желчевыделительной системы.
Изменения средней и тяжелой степени требуют соблюдение строгой диеты и медикаментозную терапию. Шансы вылечить само уплотнение в печени зависят от того, можно ли одолеть основное заболевание (см. главу «Причины»).
Видео
Диффузные заболевания печени.
Гепатомегалия печени: что это такое, причины, признаки, медикаментозное лечение препаратами, диета и прогноз
Главная › Гепатомегалия
Гепатомегалия печени характеризуется увеличением размера и массы органа. Она опасна тем, что на ранних стадиях протекает без характерных признаков, а на поздних уже чревата необратимыми осложнениями, в том числе циррозом. Провоцируют гепатомегалию разные причины – от воспалений до онкообразований. Однако фактически она не болезнь, а признак патологии, требующей диагностики и лечения.
Гепатомегалия – что это за болезнь?
Гепатомегалия – процесс увеличения размеров печени вследствие болезней. Изменения возможны диффузные и очаговые, но они всегда патологические. В результате орган увеличивается до таких больших размеров, которые не характерны даже для периодов, когда резко возрастает функциональная нагрузка.
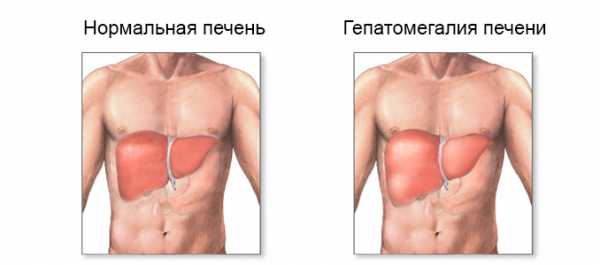
Печень располагается под диафрагмой, имеет 2 доли. Она выступает естественным фильтром организма, выводящим вредные элементы и очищающим кровь. В норме у нее гладкая структура, при прощупывании нет неприятных ощущений. Размеры печени здорового взрослого человека определяются при УЗИ, правая доля – 12,5 см, левая – 7 см. Факт ее увеличения не говорит о конкретной болезни, но четко указывает на наличие патологии.
Печень имеет выраженную способность к саморегенерации. Вот почему увеличение печени может долго протекать без очевидных признаков. В то же время орган продолжает выполнять функции, даже когда поражен более чем наполовину. Умеренная гепатомегалия порой сохраняется долгие годы и никак не беспокоит.
Виды гепатомегалии
Синдром гепатомегалии развивается по-разному. Существуют следующие формы патологии с учетом изменяющегося размера органа:
- Невыраженная гепатомегалия. Печень увеличена на 1-2 см, признаков патологии пока нет, а выявить ее может только УЗИ.
- Умеренная. Орган становится незначительно больше, внешних признаков все еще нет. Возможные причины – частое распитие алкоголя, погрешности в питании. Часто умеренная гепатомегалия обнаруживается у младенцев.
- Выраженная. Наблюдается чрезмерное изменение размеров и структуры вследствие онкопроцесса. Появляются признаки патологии, говорящие о ее стремительном развитии. При дальнейшем прогрессировании без лечения поражение может распространиться на всю область брюшины.
- Парциальная. Увеличиваются отдельные участки – например, только левая или только правая доля, возможно нарушение однородной структуры. Это создает риск развития онкоопухолей, кист, нагноений.
- Диффузная. Орган увеличивается на 12 см и больше, образуются множественные абсцессы. Причины – цирроз, застарелый гепатит, рак. Патология уже необратима, продлить жизнь может только операция.
Причины заболевания
Патогенез гепатомегалии обуславливается органической патологией печени. При расстроенном метаболизме в ней скапливаются жиры и продукты обмена, из-за чего она увеличивается.
Точные причины гепатомегалии устанавливаются только после диагностики, но вероятны:
- гепатит;
- цирроз;
- инфекционные болезни;
- онкологические опухоли;
- метастазы с жидкостью;
- жировая дистрофия;
- алкогольное или лекарственное отравление;
- неправильное питание;
- метаболические нарушения;
- перенасыщение печени жирами;
- чрезмерное отложение меди;
- закупорка печеночных вен;
- доброкачественные опухоли.
Эти причины приводят к тому, что работа органа ухудшается. Он перестает функционировать как положено, метаболизм нарушается – как следствие, печень разрастается.
Изменения могут быть обратимыми при болезнях крови и опухолях. Быстрее всего орган восстанавливается в размерах после перенесенного жирового гепатоза, заболеваний сердца и сосудов.
Признаки гепатомегалии
При незначительном увеличении органа признаки гепатомегалии отсутствуют, но по мере прогрессирования патологии они появляются. Общая симптоматика такая:
- тошнота, рвота независимо от еды;
- запоры и диарея;
- вздутие живота;
- отрыжка и изжога;
- дурной запах изо рта;
- желтушность кожи и слизистых;
- кожные высыпания и зуд;
- выпячивание живота, которое сильнее заметно справа.
Не всегда проявляются сразу все эти симптомы. Могут добавляться другие признаки в зависимости от первоначального заболевания.
| Симптоматика при разных причинах поражения печени | |
| Гепатомегалия | Сопутствующие признаки |
| При вирусном гепатите | · тошнота, рвота; · желтушность; · общее недомогание; · повышенная температура; · головная боль; · боль при надавливании на область ребер справа. |
| При циррозе | · внутренние кровотечения; · землистый цвет кожи; · вялость; · тошнота; · повышенная температура; · головная боль; · постоянное покалывание в районе печени; · сильная боль при надавливании. |
| При гепатозе | · желтушность кожи; · признаки отравления; · слабость; · различные боли. |
| При гемахроматозе | · пониженное давление; · общая слабость; · быстрая утомляемость; · сильное похудение; · суставные боли; · гиперпигментация кожи. |
| Механические повреждения печени | · сильная боль с развитием шока; · обильное кровотечение; · скачки давления; · тахикардия. |
| Сердечно-сосудистые патологии | выраженные признаки отсутствуют |
Диагностика
Первым делом проводится ДИФ диагностика при гепатомегалии, то есть методом исключения устанавливается первопричина. При выраженных признаках врач ощупывает орган, чтобы получить информацию о его размере, изучает внешние признаки и собирает анамнез. Чтобы установить точный диагноз, также могут потребоваться:
- общий и расширенный анализы крови;
- ПЦР – самый информативный и достоверный анализ;
- вирусологическое и иммунологическое исследования крови;
- биохимия мочи – позволяет выявить возбудителей инфекции;
- пункционная биопсия – кусочек органа забирается для расширенного исследования;
- УЗИ живота – предоставляет информацию о состоянии паренхимы, о диаметре сосудов селезенки;
- допплерография – исследование питающих печень вен;
- коагулограмма – тесты на свертываемость крови;
- КТ, МРТ – из-за дороговизны назначаются обычно лишь при подозрении на рак.
Обычно ограничиваются УЗИ и анализами. Другие методики применяются, если не получилось выявить точную причину патологии.
Лечение гепатомегалии
Лечение гепатомегалии призвано устранить причину патологии. Оно включает прием медикаментов, диету, меры по укреплению иммунитета, отказ от вредных привычек, ограничение физических нагрузок.
Когда абсцесс очень велик, проводят пункцию, выводя наружный дренаж. При кровотечениях вследствие травмирования печеночных тканей перевязывают сосуды. Если первопричина увеличения органа – рак, назначается курс химиотерапии и облучения. В запущенных и тяжелых случаях онкообразование удаляют хирургическим методом.
При значительном увеличении печени и осложнениях, когда лекарства не дают эффекта, проводят трансплантацию донорского органа.
Медикаментозное лечение
Для устранения признаков патологии и восстановления функций печени подбирают медикаментозное лечение. Обычно назначают:
- гепатопротекторы (эссенциальные фосфолипиды, фитопрепараты с расторопшей, витамины);
- при хроническом гепатите – иммуномодуляторы и интерфероны;
- при остром гепатите – средства противовирусные и для дезинтоксикации;
- при проблемах с сердцем и сосудами – антикоагулянты, приводящее в норму кровообращение;
- при абсцессах, вызванных бактериями и паразитами, – антибиотики и антипаразитарные препараты.
Лекарства подбирает врач, исходя из результатов лабораторных анализов.
Лечение народными средствами
Если выявлена гепатомегалия, лечение с помощью медикаментов обязательно. Однако с разрешения врача можно дополнительно применять народные лекарства. Некоторые из них:
- Стакан теплой воды с 2 ч. л меда и лимонного сока. Пить утром и перед сном. Средство улучшит работу ЖКТ, укрепит весь организм.
- Тыква – сырая, в виде каши, сока.
- Сок из свеклы и моркови в пропорции 3:10. Пить по полстакана в день.
- Клюквенный сок.
Диета
При гепатомегалии назначают стол №5. Это щадящее питание, призванное разгрузить печень. Такая диета показана при циррозе, гепатите, желчнокаменной болезни.
Основы диеты:
- Сбалансированный рацион.
- Питание 5-6 раз в день понемногу.
- Блюда отваривают, готовят на пару, жареное нельзя.
Разрешенные продукты и напитки:
- макароны, крупы (перловая, овсянка, гречка, рис);
- овощи (морковь, картофель, свекла, кабачки, тыква);
- нежирное мясо, рыба;
- обезжиренные молокопродукты;
- белковый омлет;
- молочные супы;
- сухофрукты;
- масло;
- подсохший хлеб;
- мед, желе, суфле;
- шиповниковый отвар.
Запрещенные продукты и напитки:
- алкоголь;
- жирное мясо и рыба, субпродукты;
- кулинарные жиры;
- копчености;
- кондитерские изделия;
- сдоба;
- бобовые, лук с чесноком, грибы, редька, редис, шпинат, щавель;
- соленья, маринады;
- кетчуп, майонез, уксус, хрен, горчица, перец;
- крепкий чай, кофе;
- сладкие газировки.
Яйца всмятку следует ограничить до трех в неделю.
Осложнения гепатомегалии
Без лечения гепатомегалия чревата серьезными осложнениями:
- переходом в хроническую стадию, требующую пожизненного использования медикаментов и соблюдения диеты;
- почечной недостаточностью;
- внутренними кровотечениями.
Также усугубляется первопричина патологии, на почве чего возникает диффузная форма увеличения печени. Она неизлечима, поскольку ее вызывают цирроз, последние стадии рака.
Профилактика и прогноз
На ранних стадиях гепатомегалия обратима. Можно не только устранить признаки, но и полностью вылечиться, вернуть исходные размеры органа. На поздних стадиях, при циррозе, онкообразованиях, токсических поражениях прогноз неблагоприятный. Может потребоваться пересадка органа.
Для профилактики гепатомегалии нужно отказаться от алкоголя, табака, контролировать количество жирной, жареной и вредной пищи, лечить сопутствующие недуги. Это те факторы, что вызывают перегрузку печени и провоцируют проблемы с ее функционированием. Важны регулярные медобследования – хотя бы 1 раз в год, ведь часто болезни не дают о себе знать характерными признаками на ранних стадиях, когда их еще не так сложно вылечить.
Гепатомегалия печени: что это такое, причины, признаки, медикаментозное лечение препаратами, диета и прогноз Ссылка на основную публикациюГепатомегалия печени что это такое и лечение - Лечение печени
Заболевание, при котором становится увеличена печень, называется гепатомегалия. Патология проявляется как следствие развития заболевания внутренних органов у человека. Рассмотрим, что такое гепатомегалия печени, каковы разновидности, что за признаки могут беспокоить, какое диагностирование поможет узнать и определить патологию и самое главное, как вылечить заболевание?
 Гепатомегалия — заболевание, которому свойственно аномальное увеличение печени у человека.
Гепатомегалия — заболевание, которому свойственно аномальное увеличение печени у человека.
Что это такое?
В норме у здорового человека печень имеет однородную структуру, ткань твердая, плотная, без инородных включений, границы четкие, при пальпации железа нормального размера? не чувствуется. Патологическое увеличение печени или гепатомегалия, возникает в результате функционального сбоя в работе внутренних органов. Код по МКБ 10 R16, R16.2, R16.0 «Гепатомегалия». Симптомы могут быть ярко выражены, а могут протекать в пассивной форме, время от времени беспокоя больного. Важно не пропустить начало развития патологии, понять первопричину проблемы, так как вовремя выявленная болезнь даст возможность начать своевременное лечение, что повышает шансы больного на благоприятный исход.
Причины развития
Основные причины увеличения печени такие:
Увеличение размеров печени может возникнуть из-за побочных болезней, нарушения обмена веществ, паразитарных инвазий, вредных привычек.
- нарушение обмена веществ;
- гепатит и цирроз;
- вирусное и инфекционное поражение органа;
- мелкоочаговые опухолевые новообразования различной этиологии;
- нарушения в работе сердечно-сосудистой системы;
- хроническая алкогольная зависимость и злоупотребление другими вредными привычками;
- жировой гепатоз, когда в железе может вырасти белая жировая прослойка;
- паразитарные инвазии;
- лейкемия.
Диффузные изменения печени возникают как у взрослых людей, так и у маленьких, и даже новорожденных детей в результате генетических патологий. При гепатомегалии поврежденные специфические ткани органа заменяются на соединительные, в результате чего происходит разрастание рубцов, орган становится бугристым, сильно увеличивается в объемах и теряет свою функциональность.
При разделении гепатомегалии на разновидности учитывается степень увеличения печени. Патология классифицируется таким образом:
- Невыраженная гепатомегалия, когда увеличение органа незначительное, чаще всего встречается у маленьких детей. Если железа увеличена чуть-чуть, при этом ребенок нормально развивается и его ничего не беспокоит, сильно переживать не стоит и лечение не требуется. Кроха в большинстве случаев перерастает, и проблема уходит сама по себе. Если же печень со временем увеличивается и достигает ненормальных объемов, доктор на основании результатов исследования разрабатывает схему терапии, которая поможет избавиться от болезни.
- Выраженная, когда увеличение железы значительное, достигает объемов до 5 см и более, становится увеличенной и брюшная полость, так как железа из-за объемов занимает все пространство. У человека развиваются симптомы лейкоза или гемобластоза.
- Умеренно выраженная, когда увеличение небольшое, на 2 см и более от нормы. Человека не беспокоят острые симптомы, достаточно немного наладить питание и исключить вредные привычки, тогда орган восстановит нормальную работу и примет соответствующие размеры.
Другие виды
 Аномальное увеличение печени может распространятся на весь орган, так и на отдельные доли.
Аномальное увеличение печени может распространятся на весь орган, так и на отдельные доли.
- Парицальная, когда происходит увеличение одной из доль — правой или левой. Изменения правой доли встречаются чаще, ведь на эту область распределяется большая нагрузка, поэтому при исследовании правой части уделяют особое внимание. Изменения за счет левой доли диагностируется нечасто, патология бывает спровоцирована инфекционным заболеванием с присоединением бактериальной инфекции, или при воспалении печени и поджелудочной железы. При парицальной гепатомегалии во время УЗИ-исследования присутствуют эхопризнаки — ткани органа неоднородны, в них присутствуют патологические включения в виде новообразований, кист и абсцессов. В этом случае организм тщательно исследуют, и после того, как врач сделает заключение, назначают лечение.
- Диффузная гепатомегалия, когда орган достигает размеров 10 и более см, чувствуется сильная боль, консервативная терапия противопоказана, назначают операцию, потому что большая часть железы не подлежит восстановлению.
Симптомы патологии
Гепатомегалия отражается на пищеварении, работе сердца, водном обмене.
Симптомы увеличения печени зависят от того, что стало первопричиной развития болезни и какой орган страдает в первую очередь. Расширенная и увеличенная печень легко пальпируется под ребрами, присутствуют признаки диффузных изменений, при надавливании чувствуется болезненность и дискомфорт. Из-за воспаления появляется отечность органа, нарушается его нормальное функционирование. При циррозе или гепатите печень и селезенка увеличиваются в размере, так как нарушается обмен гликогена в органе.
При проблемах с работой сердечно-сосудистой системы у взрослых, развивается желудочковая недостаточность, кровь застаивается во внутренних органах и вызывает сбой в их работе. На фоне сердечных патологий печень поражается в первую очередь, это и провоцирует развитие гепатомегалии. Если у больного присутствуют хотя бы некоторые признаки увеличения печени, стоит немедленно ехать в больницу, так как затягивание с лечением опасно, а прогрессирующая болезнь вызывает тяжелые последствия, вплоть до летального исхода.
Болезнь при беременности
Увеличение в объемах железы часто встречается при беременности, патология начинает беспокоить женщину уже на последних сроках. Большая матка и подросший плод давят на печень, помимо этого, орган еще и смещается в сторону. Из-за этого нарушается его полноценное кровоснабжение, развивается отечность и ухудшается работа органа. В период вынашивания ребенка у женщины может развиваться, жировой гепатоз, поэтому если анализы крови покажут увеличение жирных кислот, холестерина и триглицеридов, важно вовремя выявить проблему и начать медикаментозное лечение.
Диагностика гепатомегалии начинается в кабинете врача, который проводит пальпацию, оценивает величину органа, структуру, есть ли на нем новообразования. Первостепенную роль в диагностике играют доли железы. Если увеличена правая часть, возможна онкология кишечника, почки и желчного пузыря. Чтобы подтвердить или опровергнуть диагноз, назначается ряд инструментальных исследований, в которые включают ультразвуковые исследования, при котором будут присутствовать эхографические признаки патологии, рентгенографию, биопсию, МРТ и КТ-диагностирование. Лабораторная диагностика включает в себя исследование показателей АЛТ, АСТ, альфа амилаза, щелочной фосфатазы, глюкозы в крови, исследование мочи на наличие ацетона.
Другим важным моментом является дифференциальная диагностика, при которой гепатомегалию отличают от гепатоптоза и гепатоза. Исключая гепатит вирусной природы, назначается исследование анализов крови на наличие маркеров вируса В, С, D, G. Портальная гипертензия характеризуется возникновением проблем с нормальным кровоснабжением железы, а это провоцирует ее расширение. При портальной гипертензии назначают гастросокпию органов пищеварения, по надобности дополнительно проводят биопсию. Также важно отличить болезни печени хронического течения, которые провоцируют воспаление органа, увеличение размеров и ухудшение его функционирования.
Лечение увеличенной печени в первую очередь заключается в устранении первопричины, которая спровоцировала гематомегалию. Если патологию спровоцировал гепатит, то назначаются противовирусные и восстанавливающие препараты для лечения. Если у больного развивается цирроз с некротическим изменением тканей в паренхиме, то помочь в этом случае не удастся никак. Тогда больному назначаются медикаменты, которые способны блокировать болевой симптом и поддерживать эмоциональное состояние.
В зависимости от причины, вызвавшей увеличение печени, назначают соответствующие таблетки для лечения.
Если патология вызвана печеночной недостаточностью, назначают мочегонные и восстанавливающие препараты, которые помогут наладить работу железы и вернуть ее нормальную величину. Это такие лекарства, как «Гепабене», «Урсофальк», таблетки «Уролесал». При необратимых изменениях в органе, если позволяют обстоятельства, проводится трансплантация с последующим курсом восстанавливающей терапии.
Лечение гепатомегалии будет успешным, если больной избавится от вредных привычек, будет следить за питанием и соблюдать все правила, схемы и предписания врача, тогда удастся уменьшить признаки патологии, а величина железы придет в норму.
Как лечить в домашних условиях народными средствами?
Лечение народными средствами можно проводить под наблюдением врача, самый лучший эффект будет наблюдаться в случае, когда у больного диагностировано умеренное или небольшое увеличение печени. Есть действенные и хорошие народные средства, которые применяются при недуге:
- сырая мякоть тыквы, которую нужно очистить, избавить от семян и употреблять каждый день не менее 300 г;
- сок или морс из плодов земляники, который нужно готовить непосредственно перед употреблением;
- свежевыжатый сок и сами плоды зеленых яблок, которые помогут наладить работу органов пищеварения и печени;
- смесь из ядер грецких орехов, кураги, чернослива и меда, которые помогут восстановить клетки печени и наладить ее работу;
- настой из плодов можжевельника поможет нормализовать объем печени и восстановить ее функциональность.
Обязательным условием для успешного излечения является диета при гепатомегалии печени. Это означает, что человек должен полностью пересмотреть свои пищевые привычки и перейти на диетическое питание, которое согласовывается с доктором. Диета при увеличенной печени в основном состоит из вегетарианской пищи, можно есть постное мясо и рыбу, только избегать приготовления на масле, отдавая предпочтение щадящей тепловой обработке (духовка, гриль). Меню можно расширить, употребляя кисломолочную продукцию, мед, морепродукты.
Последствия и прогноз на выздоровление
Прогноз зависит от того, какое заболевание спровоцировало гепатомегалию и насколько вовремя оно было выявлено. При вирусном поражении органа и адекватно подобранной терапии болезнь легко поддается лечению, а вот если у больного выявлен цирроз, то успех будет зависеть от степени поражения печени и общего состояния здоровья пациента. Если у больного развивается синдром увеличенной печени, при этом лечение не проводится, начинают стремительно развиваться тяжелые последствия, которые приводят к гибели человека. Это значит, что нужно вовремя обращаться за медицинской помощью и не ждать, что болезнь уйдет сама по себе.
Гепатомегалия: причины и признаки увеличения печени
Если печень увеличена хотя бы на сантиметр, следует быстро искать причину, иначе все может закончиться циррозом и даже летальным исходом.
Печень играет важную роль в дезинтоксикации организма, обладает синтетическими и накопительными функциями. По сути, малейшие сбои в её работе неблагоприятно отражаются на всех системах организма. Один из тревожных сигналов – увеличение печеночных размеров, или иначе гепатомегалия.
Узнать более точно, что это такое, можно в этой статье.
Вне патологического процесса длина железы у человека составляет 25–30 см, правая доля печени — 20–22 см, левая доля – 14–16 см. Нижний край в норме достигает правой рёберной дуги. Увеличение правой доли печени можно обнаружить путем перкуссии (простукивания) и пальпации (прощупывания) зоны правого подреберья.
Чем быстрее увеличиваются размеры органа, тем интенсивнее проявляются симптомы (тяжесть, распирание, а также болезненность в правом подреберье).
Определив увеличение левой и правой долей железы, врач оценивает, насколько границы органа выходят за пределы правой реберной дуги (1-2 см или же 5 см). Гораздо чаще встречается увеличение правой, чем левой доли печени.
Рассматривая причины патологии, следует знать, что существует понятие ложной гепатомегалии. Например, при эмфиземе лёгких происходит их патологическое расширение и опущение легочных границ. Вследствие этого железа смещается книзу. При этом клинические признаки увеличения печени отсутствуют.
Также это могут быть возрастные особенности. Например, у детей до 8 лет размеры печени значительно превышают объем железы у взрослых людей.
Почему увеличена печень?
Причины увеличения печени делятся на несколько групп:
-
 Инфекции. Железа может увеличиваться при острых и хронических гепатитах, вызванных различными причинами. Признаки гепатомегалии считаются неотъемлемым симптомом малярии, инфекционного мононуклеоза, туляремии и брюшного тифа у взрослого.
Инфекции. Железа может увеличиваться при острых и хронических гепатитах, вызванных различными причинами. Признаки гепатомегалии считаются неотъемлемым симптомом малярии, инфекционного мононуклеоза, туляремии и брюшного тифа у взрослого. - Интоксикация. Токсический гепатит развивается вследствие отравления бытовыми или промышленными ядами, а также приёма некоторых медикаментов, например, антибиотиков или цитостатиков. Гепатотоксичные вещества являются причиной диффузных изменений печени;
- Новообразования. Причиной увеличивающихся размеров железы может быть кистозное образование или злокачественная опухоль. При этой патологии может увеличиться часть органа или вся железа (в зависимости от локализации онкоочага).
- Генетические заболевания. В их основе лежит нарушение обмена. Это амилоидоз, гемохроматоз и болезнь Вильсона–Коновалова.
- Паразитарные заболевания. Наиболее распространённое из них – эхинококкоз. В зависимости от количества и размера эхинококковых пузырей могут появляться признаки умеренной или выраженной гепатомегалии.
- Воспалительный процесс. При холангите (воспалении жёлчных протоков) увеличение печени обусловлено нарушением оттока жёлчи.
- Сосудистая патология. В этом разделе можно выделить застойные явления в воротной и нижней полой венах, что ведёт к развитию синдрома портальной гипертензии. Их первопричиной может быть синдром Киари (облитерирующий эндофлебит – патология печёночных вен) и синдром Бадда-Киари, имеющий несколько иной механизм развития (нарушенный отток крови из печени при нормальном функционировании печёночных сосудов).
- Злоупотребление алкоголем. При длительном постоянном употреблении спиртных напитков развивается алкогольный гепатит. Одним из звеньев его прогрессирования является умеренная гепатомегалия.
- Дистрофические процессы. К ним относится жировой гепатоз (стеатоз) – скопление в ткани печени жировых клеток. Кроме этого, дистрофическим процессом считается цирроз (диффузное замещение нормальной печеночной ткани соединительной). Дистрофия печени часто является следствием алкоголизма.
- Внепеченочный злокачественный процесс. Гепатомегалия возникает не только при опухолях, расположенных в печени. Признаки увеличения железы характерны для лейкозов (рака крови) и лимфогранулематоза (опухоли лимфоидной ткани). Обычно умеренная гепатомегалия выявляется в сочетании со спленомегалией (увеличением селезенки).
Симптомы увеличения печени
Патология может проявляться не сразу, что является большой сложностью для диагностики. Выделить несколько определенных симптомов достаточно трудно, принимая во внимание разнообразие возможных причин. У каждого из заболеваний, которые могут предшествовать гепатомегалии, есть главные и второстепенные признаки, их диапазон достаточно широк.
Вначале разберем классификацию патологии.
Классификация
Увеличение печени часто разделяют по причинному фактору. Так, выделяют группу:
- расстройств кровотока;
- нарушений обмена веществ;
- инфильтративных процессов;
- заболеваний кровеносной системы;
- локальных поражений.
Для верификации диагноза необходимо учитывать морфологическую картину, а именно состояние паренхимы, желчных путей, сосудистого компонента, а также наличие патологических тканей и новообразований.
Если печень увеличилась, стоит обратить внимание на состояние селезенки, наличие признаков застоя желчи (желтушный синдром) и проявления портальной гипертензии (асцит).
Чтобы узнать размеры железы и установить степень гепатомегалии, необходимо провести инструментальную диагностику, для чего назначается УЗИ. На основании ультразвукового исследования врач понимает, насколько размеры железы превышают норму.
В зависимости от того, насколько увеличивается объем органа, устанавливается умеренная, выраженная (увеличение железы на 10 см от нормы) или диффузная (свыше 10 см) степень поражения железы. Отдельно следует сказать о «парциальной гепатомегалии». Этот термин значит, что на УЗИ было выявлено увеличение одной доли органа.
Клиническая симптоматика
 Чтобы понять, что увеличена печень, достаточно пройти УЗИ. Далеко не во всех случаях гепатомегалия сопровождается клинической симптоматикой. Отсутствие признаков наблюдается при умеренном увеличении железы на фоне острой инфекции или в случае изменения рациона питания.
Чтобы понять, что увеличена печень, достаточно пройти УЗИ. Далеко не во всех случаях гепатомегалия сопровождается клинической симптоматикой. Отсутствие признаков наблюдается при умеренном увеличении железы на фоне острой инфекции или в случае изменения рациона питания.
Увеличенная печень при тяжелых заболеваниях проявляется различными симптомами:
- при вирусном гепатите наблюдается желтушность слизистых, кожных покровов, потемнение мочи и обесцвечивание каловых масс;
- при циррозе гепатоциты замещаются соединительной тканью, из-за чего железа становится плотной, болезненной, появляется землянистый оттенок кожных покровов, а также отмечается повышенная склонность к кровоточивости;
- при онкопатологии человека беспокоит болевой, желтушный синдром, диспепсические расстройства и выраженная отечность. При значительном увеличении опухоли живот может стать ассиметричным. Кроме того, возможно сдавление близко расположенных органов злокачественным конгломератом;
- при жировой болезни симптоматика не столь выражена. Обычно изменения в печени обнаруживаются случайно при профилактическом УЗИ или в процесс диагностики по поводу другого заболевания;
- при амилоидозе наблюдается значительное увеличение органа. Структура печени уплотняется, однако болезненность может отсутствовать.
Среди частых клинических признаков стоит выделить:
- слабость, повышенную утомляемость;
- раздражительность;
- ухудшение или отсутствие аппетита;
- ощущение дискомфорта, болезненность или тяжесть в правом подреберье;
- постоянную тошноту, частую рвоту;
- снижение массы тела;
- желтушность кожи и слизистых оболочек, сопровождающуюся зудом;
- мелкоточечные подкожные кровоизлияния; асцит.
Если причиной гепатомегалии стала кардиальная патология, пациента может беспокоить одышка, отечность ног, стенокардия, колебания артериального давления и кашель.
В подавляющем большинстве случаев можно обнаружить расширение подкожных вен передней брюшной стенки («голова медузы»). При инфекционных гепатитах к клинической картине присоединяется лихорадка. Если сдавливаются жёлчные протоки, и развивается желтуха — темнеет моча, приобретая «цвет пива», светлеет кал, а кожа и слизистые заметно желтеют.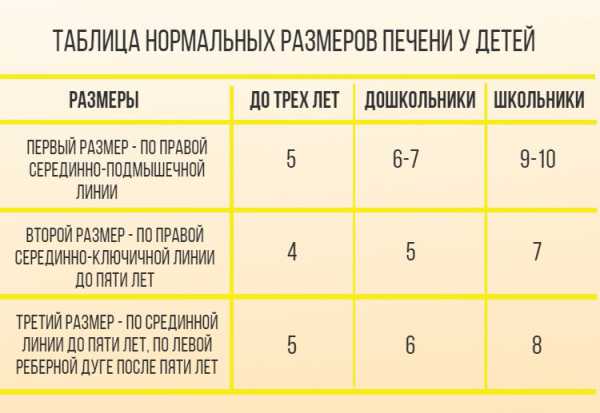
Диагностика
Увеличение объема печени при дистрофических процессах характеризуется равномерным расширением границ железы, что можно обнаружить пальпаторным путем. Чтобы установить причины патологии и назначить эффективное лечение, врач назначает:
- Общий анализ крови (можно обнаружить анемию при кровотечениях, а также признаки воспаления).
- Биохимический анализ крови (врача интересует уровень ферментов, общего белка и белковых фракций).
- Определение маркеров вирусных гепатитов, серологические реакции при подозрении на брюшной тиф.
- Микроскопия толстой капли крови при подозрении на малярию.
- Ультразвуковое исследование органов брюшной полости. В процессе обследования врач водит датчиком по правому подреберью, чтобы тщательно исследовать структуру органа. Результаты УЗИ служат важным критерием для дифференциальной диагностики.
- КТ (помогает определить размеры и структуру органа).
- Рентгенография органов грудной полости (для обнаружения эмфиземы лёгких).
- Биопсия печени (показана при подозрении на опухоль).
- Медико-генетическая консультация (обширный спектр методов для установления диагноза генетического заболевания).
Не устранив причину гепатомегалии, на восстановление размеров и функций печени можно даже не надеяться.
Лечение печени
Каждый из нас должен знать, что делать, если увеличена печень. Первым делом следует проконсультироваться со специалистом. Выбор лечебной тактики определяется первичным заболеванием и тяжестью его течения. Может использоваться медикаментозное или оперативное лечение.
Диетическое питание позволяет «разгрузить» печень, нормализовать обменные процессы и облегчить общее состояние. Хирургическое вмешательство может проводиться при онкопатологии, эхинококкозе, а также наличии конкрементов в желчном пузыре и протоках, что необходимо для восстановления оттока желчи.
Диета при гепатомегалии
 Основная задача диетического стола – снизить нагрузку на железу и поддержать ее функции. Это позволяет избежать тяжелых осложнений и насытить организм витаминами. Диетического рациона следует придерживаться длительное время. Он подразумевает соблюдение некоторых правил:
Основная задача диетического стола – снизить нагрузку на железу и поддержать ее функции. Это позволяет избежать тяжелых осложнений и насытить организм витаминами. Диетического рациона следует придерживаться длительное время. Он подразумевает соблюдение некоторых правил:
- исключение жирных блюд и острых приправ;
- акцент на вареную и запеченную пищу;
- обогащение рациона продуктами с высоким содержанием минеральных веществ, витаминов и клетчатки;
- дробное питание (до пяти раз) небольшими порциями.
Диетический рацион полезен не только для лечения заболеваний печени, но и при приеме гепатотоксичных лекарств. Итак, увеличиваем употребление:
- бахчевых (тыквы) – для насыщения организма магнием и ускорения восстановления печеной структуры;
- зеленых яблок – для получения калия, железа;
- свеклы – для очищения организма и нормализации печеночной функции;
- зелени (источник железа, фосфора, селена);
- цветной капусты, брокколи (очищение от канцерогенов и профилактика цирроза);
- чеснока;
- цитрусовых;
- индюшатины, курятины, телятины, а также рыбы;
- молочки нежирных сортов;
- зеленого чая (мощный антиоксидант);
- сухофруктов, грецких орехов (для насыщения глутатионом, омега-3 жирными кислотами);
- гречки, овсянки.
В рационе следует уменьшить количество алкоголя, жирных блюд, томатного сока, консервантов, маргарина, газированных напитков, пряностей и копченостей.
Медикаментозное лечение увеличенной печени
Более подробно рассмотрим, как лечить заболеванием с помощью медикаментов. Для восстановления работоспособности и защиты гепатоцитов необходимо использовать гепатопротекторы (Эссенциале, Фосфоглив, Карсил, Гептрал). При инфекционном происхождении болезни лечение должно включать противовирусные и противопаразитарные средства.
 В случае хронического течения гепатита рекомендуются иммуностимуляторы. При выраженной эндогенной интоксикации обязательно проводится дезинтоксикация с применением инфузионных растворов.
В случае хронического течения гепатита рекомендуются иммуностимуляторы. При выраженной эндогенной интоксикации обязательно проводится дезинтоксикация с применением инфузионных растворов.
Терапия кардиогенной гепатомегалии должна включать лекарственные препараты, направленные на улучшение питания миокарда (сердечной мышцы), устранение стенокардии и восстановление функций сердца. При тромботических осложнениях требуется антикоагулянтная и тромболитическая терапия. Абсцесс лечится антибиотиками, что позволяет ограничить патологический процесс и предупредить генерализацию инфекции.
При необходимости выполняется пунктирование септической полости для аспирации гноя.
Терапия амилоидоза подразумевает назначение стероидных лекарств. В случае злокачественного перерождения печеночных тканей рассматривается вопрос о проведении полихимиотерапии.
Народные средства
Для усиления лечащего эффекта медикаментов можно использовать народные лекарства. Вот несколько рецептов:
- в банку с мёдом ёмкостью 0,5 литра нужно добавить 2 столовых ложки корицы мелкого помола, хорошо перемешать. Принимать до еды либо спустя два часа после приёма пищи по 2 столовых ложки четыре раза в день;
- соберите кукурузные волокна. Следите, чтобы початок был спелым. Заварите в чайнике и пейте вместо чая, без добавления сахара или мёда;
- ежедневно употребляйте натощак варёную свёклу в количестве 100–150 г. Её можно потереть на тёрке и заправить оливковым маслом. Такой салат очень полезен не только для печени, но и для всего организма.
- возьмите ядра грецких орехов и истолките их. Смешайте с мёдом в равных пропорциях. Принимайте ежедневно по 100 грамм такой смеси за три приёма.
Прогноз
Точно сказать о прогнозе при гепатомегалии невозможно, так как каждая причина может привести к тем или иным осложнениям. Заметим лишь, что большинство заболеваний, которые приводят к увеличению печени, хорошо поддаются лечению при своевременном выявлении.
Для предупреждения прогрессии печеночной дисфункции не следует пренебрегать профосмотрами. Необходимо внимательно относиться к своему здоровью и вовремя обращаться за медицинской помощью. В таком случае заболевание будет диагностировано на ранней стадии, и шансы на выздоровление будут гораздо выше.
Гепатомегалия: диффузные изменения печени и поджелудочной железы — что это такое? Причины возникновения
Диффузные изменения печени и поджелудочной железы – такое заключение по результатам УЗИ встречается у каждого третьего человека. Нередко эта патология сочетается с гепатомегалией. Если исследование проводится при наличии определенного заболевания, причина таких явлений ясна.
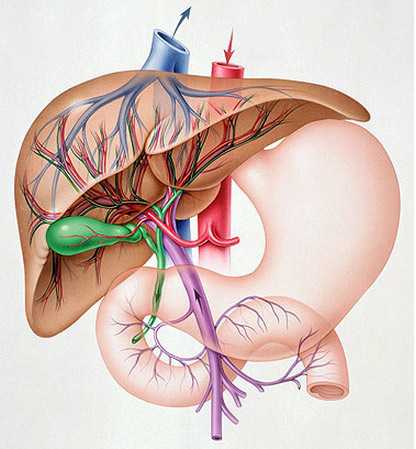
Но если диффузные изменения и гепатомегалия выявлены у внешне здорового человека при профилактическом осмотре, возникает много вопросов.
Что такое диффузные изменения в печени и поджелудочной железе?
Термин «диффузный» происходит от латинского diffusio и означает распространенный. Изменения, наблюдающиеся по всему органу, называют диффузными.
Механизм развития этих изменений довольно сложный:
- При воспалении наблюдается отек межклеточного пространства и увеличение размеров клеток, за счет чего происходит гипертрофия органа.
- Фиброз происходит при хронизации процесса, когда истощаются защитные механизмы. Участки воспаления замещаются соединительной тканью. Этот процесс очень похож на формирование рубцов, только выражен слабее и затрагивает весь орган.
- Один из механизмов старения – это накопление продуктов жирового обмена в сосудах и органах. В печени и поджелудочной железе это явление называется липоматоз, при котором их клетки замещаются жировыми.
Тип изменений у конкретного человека можно установить при биопсии и гистологическом исследовании. Эти анализы выполняют при уже установленных серьезных заболеваниях.
Для выявления и профилактики болезней более важно знать состояния, при которых эта патология появляется.
Почему возникают диффузные изменения в печени и поджелудочной железе?

Печень выполняет множество функций – обезвреживает токсины, участвует в пищеварении, кроветворении, вырабатывает факторы свертывания крови, запасает гликоген – источник энергии. При сбое в работе печени страдают внутренние органы и системы. Верно и обратное утверждение, что нарушение состояния отдельных органов и здоровья в целом приводит к изменению состояния печени.
Внешние причины диффузных изменений в печени – это действие факторов, поступающих из окружающей среды. Ядовитые вещества, прием лекарственных средств, курение изменяют ее функции. Нарушения структуры печени временные и обратимые.
Внутренние причины можно разделить на заболевания собственно печени, болезни других органов и систем, возрастные изменения.
К заболеваниям печени относят:
- Воспалительные процессы в печени – гепатиты, цирроз, холангит;
- Паразитарные и глистные инвазии – описторхоз, лямблиоз.
Среди патологии других органов и систем значение имеют:
- Инфекционные болезни – иерсинеоз, тяжелые формы вирусных и кишечных инфекций, ВИЧ;
- Аутоиммунные заболевания – красная волчанка;
- Злокачественные новообразования, которые метастазируют в печень.
Возрастные изменения наступают у людей старше 50 лет, связаны с механизмами старения.
Основными причинами диффузных изменений в поджелудочной железе являются панкреатит, сахарный диабет и муковисцидоз.
В детском возрасте диффузные изменения встречаются редко. У детей печень выполняет кроветворную функцию. В результате этого у них отмечается физиологическая гепатомегалия (увеличение печени). Это состояние лечения не требует и исчезает по мере роста, обычно к 7 годам.
У взрослых людей выявление гепатомегалии при осмотре, наоборот, служит признаком патологии. Для дополнительного обследования назначается УЗИ, во время которого и определяются диффузные изменения.
Как выявляется патология?
У пациента обычно наблюдаются дискомфорт в области печени и поджелудочной железы, быстрая утомляемость, нарушение пищеварения, гепатомегалия, которая может быть небольшой (+0,5–1 см) и значительной (до +30 см).
Обследование пациента с вышеперечисленными жалобами проводится по следующей схеме:
- Первый этап – скрининг. Проводятся УЗИ, общеклинические и биохимические анализы. Они широко применяются для проведения плановой диспансеризации внешне здоровых пациентов.
- Второй этап – уточнение диагноза. КТ, МРТ, рентген назначаются в случае обнаружения патологических отклонений на предыдущем этапе.
- Третий этап – определение формы и тяжести выявленного заболевания. На данном этапе проводят биопсию и специфические иммуногематологические исследования.
Как лечить диффузные изменения и гепатомегалию?

Сами по себе эти изменения требуют не лечения, а дополнительных исследований. На этапе дополнительного обследования и лечения основного заболевания пациенту следует придерживаться несколько рекомендаций:
- Исключить из питания жирные продукты, пряности, консервы.
- Отказаться от курения и воздержаться от употребления алкоголя.
- Принимать гепатопротекторы – препараты, восстанавливающие поврежденные гепатоциты.
- Для снижения нагрузки на поджелудочную железу допускается прием искусственных пищеварительных ферментов.
Профилактика
Мероприятия по предотвращению диффузных изменений просты. Необходимо вести здоровый образ жизни и своевременно обращаться к врачу при любых заболеваниях.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе