Что такое водянка у детей
Водянка яичка у ребенка: причины появления, диагностика и способы лечения
Нередко у маленьких деток, к сожалению, встречаются врожденные дефекты. Так, одним из распространенных заболеваний среди мальчиков является гидроцеле, именуемое в практике водянкой яичка. Многие мамы впадают в паническое состояние, увидев увеличенные размеры яичек ребенка. Однако эта патология вполне излечима. Правда, в большинстве случаев нужно прибегать к хирургическому вмешательству. Как показывает практика, более 80% новорожденных мальчиков излечиваются от водянки уже в первый год жизни.
Во время формирования эмбриона, примерно на 28 неделе беременности, яички ребенка опускаются в мошонку. В процессе такой миграции в мошонку захватываются дополнительные тканевые слои. Водянка яичек означает, что в мошонке скапливается излишняя жидкость, в результате чего их размеры существенно увеличиваются.

В зависимости от симптоматики и характера заболевания, выделяют следующие виды водянки:
- врожденную;
- приобретенную;
- одностороннюю;
- двустороннюю;
- острую;
- хроническую;
- водянку семенного каната;
- скопление в оболочке яичек лимфы.
Причины появления врожденной патологии
В большинстве случаев водянка яичка имеет именно врожденную форму. Появление такой патологии обусловлено рядом причин:
- нарушениями эмбриологического развития;
- угрозой выкидыша;
- недоношенностью плода;
- получением травмы при родоразрешении;
- гипоспадией;
- повышенным внутрибрюшным давлением.
Как показывает практика, новорожденные мальчики, которые перенесли врожденную водянку, ближе к 3 годам могут подвергаться рецидиву. Появление вторичного гидроцеле провоцируют следующие факторы:
- перекручивание яичка;
- заболевания воспалительного типа (например, эпидидимит или орхит и т. п.);
- перенесение паротита или гриппа;
- хирургическое вмешательство, связанное с иссечением грыжи.
Причины приобретенного гидроцеле
На первом году жизни у мальчиков может проявляться приобретенная форма водянки яичек только в случае травмирования этого органа или в результате воздействия повышенной температуры. К примеру, если при повышенной температуре воздуха на ребенке постоянно надет подгузник, то это сможет спровоцировать появление воспалительного процесса в мошонке или яичках и, как следствие, развитие гидроцеле.
Чаще всего приобретенная форма водянки встречается у половозрелых представителей мужского пола. Развитию такого заболевания могут послужить следующие причины:
- перенесение воспалительных заболеваний;
- повреждение яичек или мошонки;
- сердечная недостаточность в тяжелой форме;
- нарушение оттока жидкости-лимфы в результате повреждения или воспаления лимфатических узлов;
- послеоперационные осложнения (к примеру, в результате перенесения операции, связанной с устранением паховой грыжи).

Факторы, провоцирующие развитие водянки в острой и хронической форме
Как правило, приобретенная водянка яичек у новорожденных мальчиков сначала развивается в острой стадии. Причинами появления такой патологии могут быть:
- травмы яичек или мошонки;
- опухоли половых органов;
- воспаление яичек.
Если своевременно не принять меры, направленные на лечение гидроцеле в острой фазе развития, то заболевание, как правило, переходит в хроническую форму. Гидроцеле в хронической стадии может быть обусловлено длительным воспалительным процессом в яичках. Хроническая водянка также сопровождается увеличением размеров яичек, чувствуется тяжесть и дискомфорт. Если гидроцеле в хронической стадии развития не подвергнуть хирургическому или медикаментозному лечению, это чревато нарушением сперматогенеза, функций яичек и бесплодием.
Как диагностировать гидроцеле у новорожденных?
При обнаружении какой-либо симптоматики, а именно увеличения размеров яичка или его воспаления, необходимо незамедлительно обратиться за консультацией к лечащему специалисту. Врач проведет визуальный осмотр. Во время осмотра лечащий специалист должен отличить грыжу от водянки. Если у новорожденного мальчика появилась грыжа, то при надавливании на припухлую область будет характерный звук в виде бульканья. Если такой звук отсутствует – это водянка.
После визуального осмотра врач проводит диафаноскопию. Во время этого процедурного действия мошонка просвечивается фонариком. Скопившаяся жидкость хорошо пропускает световой поток, поэтому врачу будут видны все структурные изменения мошонки. При наличии подозрения на скапливание в яичках кровяных сгустков или гноя врач проводит ультразвуковую диагностику.
Во время УЗИ врач сможет установить точный диагноз, а также исключить/подтвердить наличие кисты семенного каната или грыжи в паху. Иногда врач не может идентифицировать заболевание сразу, поэтому он прибегает к помощи родителей. При малейшем видоизменении яичек у мальчика они должны их сфотографировать, после чего передать снимки лечащему специалисту.
Способы диагностики водянки яичек у подростков
Выявить водянку яичек у мальчиков подросткового возраста родителям сложно, поскольку они не видят ребенка без одежды. Родители могут понаблюдать за поведением своего сына. Определить развитие гидроцеле родители могут по следующим признакам:
- походка ребенка видоизменяется и напоминает утиную;
- ребенок часто будет посещать туалетную комнату;
- у ребенка повысится интерес к любой информации на медицинскую тематику, которую он может поискать в Интернете.
Читайте также:
Методы лечения водянки яичек
Как правило, новорожденного мальчика развитие водянки яичек абсолютно не беспокоит. К врачу-педиатру обращаются родители в случае выявления малейших видоизменений яичек. Выбираемый тип лечения зависит от нескольких факторов:
- возрастной категории;
- причин появления патологии;
- скорости протекания гидроцеле;
- степени тяжести заболевания.
Терапия без операции
Врачи-урологи и педиатры придерживаются того мнения, что водянка, появившаяся в возрасте до 2 лет, должна пройти самостоятельно без хирургического вмешательства. К этому времени влагалищный отросток должен закрыться, жидкость - вытечь, а яички - приобрести естественный размер. К сожалению, эффективных средств лечения нехирургическим путем на сегодняшний день практически нет. Лечащий специалист путем прокалывания мошонки может удалить скопившуюся жидкость. Такое процедурное действие проводится быстро и обязательно в стерильных условиях. Зачастую отсутствие изначального хирургического вмешательства может спровоцировать рецидив гидроцеле.
Как проводят операцию?
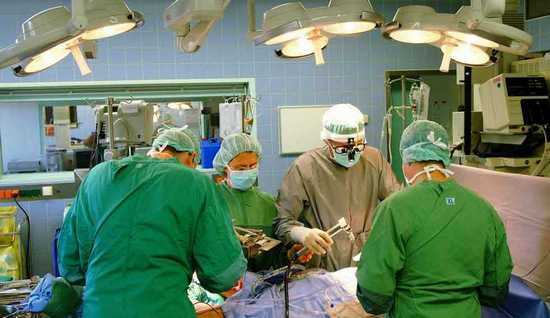
Операция, связанная с устранением гидроцеле, длится не более получаса. Врачи могут проводить операцию по одной из четырех тактик:
- Росса;
- Бергмана;
- Винкельмана;
- Лорда.
Операция по Россу выполняется в случае развития сообщающегося гидроцеле. В таком случае влагалищный отросток отсекается, а паховое кольцо перевязывается. Тактики Бергмана и Винкельмана очень схожи. Во время хирургического действия надсекается оболочка яичка, влагалищный отросток иссекается и обшивается на расстоянии, максимально приближенном к основанию. По завершении операционного вмешательства нужно наложить давящую повязку.
Операционная процедура по Лорду наименее травмоопасна. Все хирургические действия выполняются без выведения оболочки наружу. Влагалищная оболочка пришивается к другим оболочкам. Тактика проведения хирургического вмешательства определяется в зависимости от характера заболевания, тяжести и формы его протекания.
Особенности постоперационного периода
По завершении хирургического действия ребенку можно давать пить спустя 2 часа. Сильный болевой синдром не проявляется. Для снятия неприятных ощущений можно принимать противовоспалительные фармакологические нестероидные препараты. В послеоперационную неделю новорожденного мальчика не рекомендуется купать в ванночке. При смене подгузника постоянно нужно обрабатывать шовный элемент антисептическим веществом.
Какие осложнения могут наступать после удаления водянки яичек?
Вероятность появления постоперационных осложнений крайне мала и составляет 1-2%. К ним можно отнести:
- отек мошонки;
- изменение формы мошонки;
- бесплодие (в случае повреждения семенных канатов).
Читайте также:
Как показывает практика, после проведения хирургического вмешательства водянка яичек больше не развивается. К сожалению, эффективных консервативных методов лечения на сегодняшний день не существует. При выявлении малейших подозрений на развитие у новорожденного мальчика гидроцеле нужно обращаться к лечащему специалисту.
Водянка яичка (гидроцеле) у ребенка: симптомы и лечение, причины и последствия
 Мужские яички выполняют две очень важные функции — производство сперматозоидов и выработку гормонов, в частности тестостерона. Поэтому важно, чтобы они были здоровыми и четко выполняли свое предназначение.
Мужские яички выполняют две очень важные функции — производство сперматозоидов и выработку гормонов, в частности тестостерона. Поэтому важно, чтобы они были здоровыми и четко выполняли свое предназначение.
В статье поговорим о причинах и последствиях такого заболевания, как водянка яичка у ребенка.
Что такое водянка яичек и как часто встречается у мальчиков
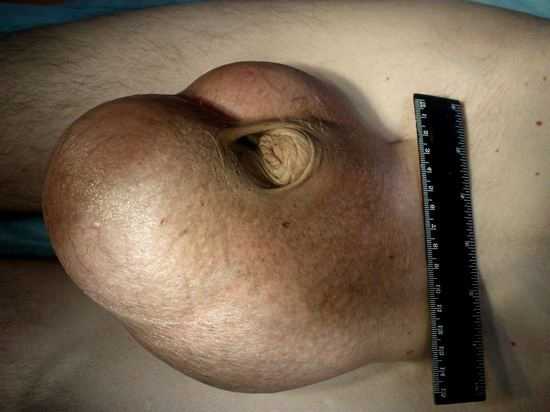
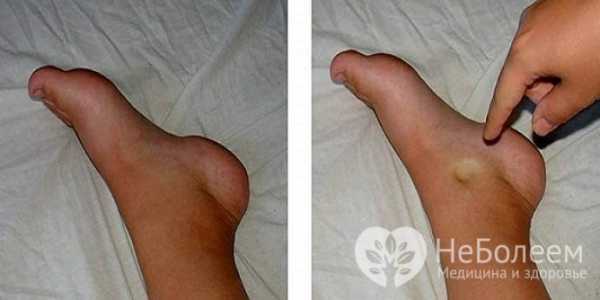
Водянка яичка, в медицине называется «гидроцеле». Это мужское заболевание характеризуется скапливанием избыточной жидкости серозного происхождения в оболочке яичка. Нужно отметить, что оно довольно распространено. Встречается чаще у детей, однако может обнаруживаться и у 1% взрослых мужчин.  Как выглядит водянка яичек у мальчиков, можно посмотреть на фото. Заболевание характеризуется отечностью мужской половой железы и увеличением ее размера. Чаще всего, ребенок не ощущает никакого дискомфорта при развитии болезни. Она обнаруживается в ходе осмотра педиатром либо урологом. Недуг может быть врожденным и приобретенным. Может протекать в острой и хронической форме. Быть двухсторонним и односторонним.
Как выглядит водянка яичек у мальчиков, можно посмотреть на фото. Заболевание характеризуется отечностью мужской половой железы и увеличением ее размера. Чаще всего, ребенок не ощущает никакого дискомфорта при развитии болезни. Она обнаруживается в ходе осмотра педиатром либо урологом. Недуг может быть врожденным и приобретенным. Может протекать в острой и хронической форме. Быть двухсторонним и односторонним.
Причины возникновения
При нормальном развитии малыша в утробе, ближе к окончанию седьмого месяца беременности, у него начинается процесс опускания яичка в мошонку, которое продвигается к цели по паховому каналу. В мошонку отходит и влагалищный отросток брюшины. Впоследствии из его дистальной части формируется оболочка яичка. Если просвет влагалищного отростка не поддается зарастанию, то вся жидкость, которую он образует, скапливается в яичке и таким образом превращается в отек. Это считается отклонением от нормы.  Причинами водянки парных мужских половых желез, которая обнаруживается у детей до трех лет, являются следующие факторы:
Причинами водянки парных мужских половых желез, которая обнаруживается у детей до трех лет, являются следующие факторы:
- родовая травма;
- осложнения беременности;
- преждевременные роды;
- наследственность;
- высокое внутрибрюшное давление;
- осложнения после ОРВИ, гриппа.
Важно! Водянка яичка не является опасной для детородной функции мальчика. Тем не менее она требует обязательного контроля и при необходимости лечения, поскольку может провоцировать серьезные осложнения. Приобретенное гидроцеле отмечается у мальчиков после трех лет. Оно происходит из-за нарушения внутренней фильтрации. В норме процессы выработки жидкости-смазки яичек их оболочкой и ее обратным всасыванием должны быть сбалансированы. Нарушение баланса приводит к отеку в яичке.
К дисбалансу могут приводить также следующие факторы:
- травма половой железы;
- острое воспаление яичка;
- сердечно-сосудистая недостаточность;
- опухоль в мошонке;
- операция половых органов.
Приобретенное гидроцеле, возникшее как следствие какой-либо болезни, может проходить самостоятельно после того, как человек излечивается от основного заболевания. 
Симптомы
Симптомов, которые бы беспокоили ребенка и вызывали бы у него жалобы, гидроцеле не проявляет. Оно проходит безболезненно. Однако должны насторожить увеличение и отечность одного либо двух яичек у ребенка. Иногда отек наблюдается даже в области паха.
Отек развивается постепенно. Он может быть совсем незаметным и обнаруживаться лишь путем ощупывания. Также может достигать больших размеров — например, с гусиное яйцо или даже больше. Самый большой объем скопившейся жидкости, который был зафиксирован в медицинской практике, — 3 л.
Именно большая водянка может затруднять мочеиспускание и половой акт. Подростки, возможно, будут жаловаться на ощущение тяжести и вздутости в паху, неприятные ощущения при ходьбе.
Нередко при водянке наблюдается такая ситуация, когда отек мошонки хорошо заметен в дневное время, а когда ребенок спит ночью, становится нормальных размеров, отечность исчезает. Дело в том, что в лежачем положении жидкость перетекает из мошонки в брюшину.
Боль сопровождает заболевание лишь в случае его протекания одновременно с сильным инфекционным процессом. 
К какому врачу следует обратиться
Как мы уже упоминали ранее, в большинстве случаев врожденной гидроцеле, заболевание обнаруживают при осмотре в роддоме либо при плановом посещении детской поликлиники. Для консультации врач может дать направление к урологу либо хирургу.
Именно к этим врачам следует обратиться и в случае самостоятельного выявления водянки. Родителям мальчиков следует быть внимательными к половым органам малыша и не пренебрегать периодическими посещениями мужского доктора с целью профилактического осмотра.
Диагностика
Первоначально болезнь диагностируется путем осмотра и пальпации гениталий в лежачем положении и в положении стоя. Затем диагноз нужно будет подтвердить, пройдя УЗИ и диафаноскопию (метод просвечивания). 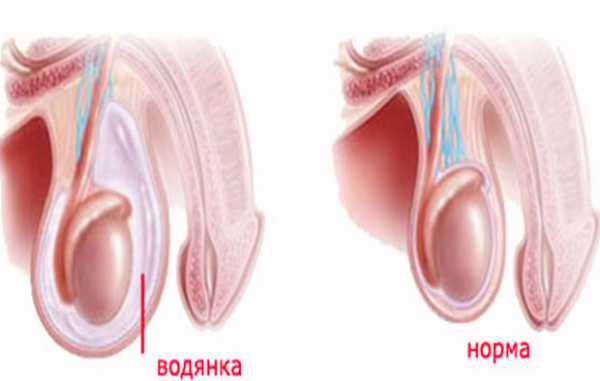 Сегодня водянка яичка отмечается у 10% новорожденных мальчиков. Врожденное гидроцеле обычно проходит, когда малыш достигает возраста 1,5 лет.
Сегодня водянка яичка отмечается у 10% новорожденных мальчиков. Врожденное гидроцеле обычно проходит, когда малыш достигает возраста 1,5 лет.
То есть, по мере того, как ребенок растет, налаживается механизм циркуляции жидкости, и таким образом происходит самостоятельное лечение заболевания, без медицинской помощи. Обнаружив болезнь, врач обратит внимание на проблему и будет наблюдать за ее развитием.
Родителям такого малыша обязательно следует показать его урологу через 12 месяцев после рождения, чтобы он либо подтвердил, либо снял диагноз. Однако, повторимся, скорее всего, у годовалого ребенка врожденное гидроцеле пройдет само собой. По статистике, так происходит у 80% мальчиков. О том, как лечить водянку яичка, нужно будет обязательно задуматься родителям ребенка старше 1,5 лет и тем, у кого диагностировали приобретенную форму намного позже. 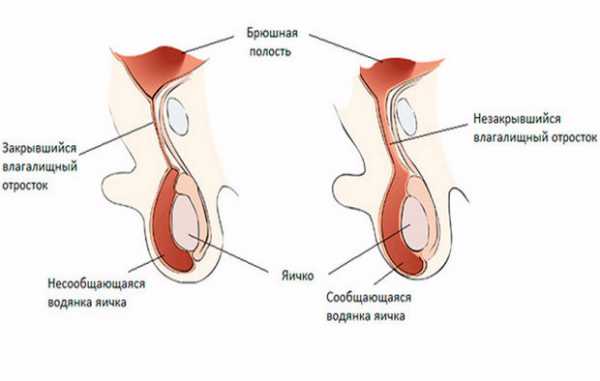
Операция и терапия
Если по достижении двух лет водянка не прошла самостоятельно, доктор может осуществить консервативное лечение. Для этого делается пункция полости мошонки и проводится откачивание лишней жидкости.
Также проводят инъекционное лечение, которое заключается во введении в мошонку (после выкачивания жидкости) специальных препаратов, которые предотвращают ее скапливание в дальнейшем.
Операция малышу до двух лет может понадобиться лишь тогда, когда присутствуют следующие факторы:
- развитие грыжи в паху;
- сильное увеличение объема мошонки при смене положения тела;
- очень большие размеры мошонки, причиняющие дискомфорт ребенку;
- присоединение инфекционных процессов.
Если гидроцеле у уже подросшего ребенка является следствием какого-либо другого заболевания, то необходимо осуществлять терапию именно последнего.
При возникновении водянки после травмы либо операции, за детем наблюдают от трех месяцев до полугода. Если проблема не ушла, ему назначают лечение радикальным методом — оперативным вмешательством.  Чтобы родители имели представление о том, как делают операцию при водянке яичка у ребенка, коротко опишем сам процесс и его виды.
Чтобы родители имели представление о том, как делают операцию при водянке яичка у ребенка, коротко опишем сам процесс и его виды.
Сегодня оперативное вмешательство производят четырьмя методами:
- Лорда
- Бергмана
- Винкельмана
- Росса
Производя операцию методом Бергмана, часть листка оболочки отрезают, а оставшуюся сшивают. По методу Винкельмана переднюю часть одного из листков оболочки рассекают, выворачивают наизнанку и сшивают сзади яичка. Поскольку этот способ наиболее травмоопасен, в последнее время хирурги от него все чаще отказываются.
Метод Росса применяют, если выявлено сообщение яичка с брюшиной. При нем осуществляют перевязку брюшинного отростка и формируют пути, по которым будет циркулировать жидкость-смазка.
Каким методом производить операцию, специалист, зачастую, решает непосредственно при ее проведении. Любой вид вмешательства относится к несложным процедурам, проводится под общим наркозом в течение примерно 40-50 минут. Каждый из них позволяет эффективно решить проблему и избежать скопления излишней жидкости в дальнейшем. 
Можно ли обойтись без операции
Конечно же, любого родителя при постановке диагноза водянка яичка у ребенка будет интересовать вопрос лечения без операции. В предыдущем разделе мы уже коснулись тех моментов, когда оперативное вмешательство чаду не производят.
Однако есть еще такой древний способ, как народное врачевание. С целью ознакомления приведем методы, которыми целители советуют облегчать состояние при водянке.
Чаще всего, прибегают к примочкам и ванночкам из целебных трав, обладающих противовоспалительными свойствами: ромашки, календулы, коры дуба. Также советуют пить соки черной редьки, тыквы, лука, чай из крапивы.
Эффективным для выведения жидкости из организма традиционно считаются средства из кукурузных рылец, лугового клевера, листьев подорожника. 
Послеоперационный период
После операции ребенку будет назначен курс антибиотикотерапии. При большой водянке будет вставлен дренаж, с которым придется пробыть некоторое время. Также, после операции нужно будет носить суспензорий — специальную подвешивающуюся повязку. Важно! Не стоит осуществлять лечение водянки яичка у ребенка народными средствами без консультации с педиатром и тем более, когда операция является единственным выходом для решения проблемы. Вы можете поставить под угрозу здоровье вашего малыша. Обычно, через несколько часов ребенка уже можно будет увозить домой. Для снятия болей прописывают противовоспалительные препараты. Наружно шов обрабатывается антисептическим средством.
При накладывании нерассасывающегося шва его снимают спустя неделю. Для осмотра к хирургу нужно будет явиться спустя месяц после операции.
В течение послеоперационного периода ребенку будут противопоказаны активные игры, физические нагрузки. Место операции нельзя будет мочить и прикасаться к нему руками. 
Возможные осложнения
Обычно прогноз лечения гидроцеле благоприятный. Осложнения могут возникать лишь в тех случаях, когда водянка долгое время сжимала мужскую парную железу, в результате чего развилась гипотрофия либо нарушение процесса выработки спермы.
Также откладывание лечения и операции может привести к перегреву яичек, перекрытию семенного канатика, разрыву мошонки.
Наиболее серьезные последствия — некроз тканей, частичная атрофия мошонки. Они влекут за собой полное удаление яичка.
Любые такие осложнения — редкое явление, хотя иногда встречаются инфицирование, кровотечение, бесплодие при повреждении кровеносных сосудов в ходе вмешательства, атрофия яичка, неприятные ощущения в паху, деформация мошонки, рубцы. Рецидивы водянки у подростков фиксируются в 0,5-0,6% случаев. 
Профилактика
Как и при любом другом заболевании, важным аспектом при гидроцеле является его профилактика. К профилактическим методам относят:
- регулярные визиты к педиатру и урологу;
- защита от воспалительных процессов, переохлаждения и травм.
Вовремя выявленная проблема — залог успешного ее разрешения. И помните, самолечение в таких случаях бывает опасным. Не подвергайте здоровье и жизнь ребенка угрозе, ведь современная медицина имеет несколько несложных методов лечения гидроцеле.
Водянка яичка у ребенка: причины, симптомы и лечение
Водянка яичка образовывается за счет скопления в нем жидкости. До 2 лет жизни лишний экссудат способен самостоятельно рассасываться. Но это не означает, что подобные процессы в организме ребенка нормальны. Скопление лишней жидкости всегда указывает на патологию, которая требует внимания врачей. Заболевание может развиваться стремительным образом. В таком случае риск разрыва тканей с каждым днем увеличивается. Необходимо обратиться к детскому хирургу или урологу как можно скорее, чтобы исключить негативные последствия.
Водянка яичка у ребенка - это приобретенная или врожденная патология, которая сопровождается накоплением жидкости вокруг яичка в мошонке. В медицинской практике ее называют гидроцеле. Врожденная патология встречается у 8-10% всех мальчиков до 1 года жизни. Приобретенная диагностируется у 1% половозрелых мальчиков.
Обычно развивается односторонняя водянка, но в 7-10% случаев патология бывает двусторонней. Болезнь нередко сопровождается формированием паховой грыжи. Скопление жидкости встречается в семенном канале и под оболочкой яичка.
Изначально яички располагаются в брюшной полости плода. Они опускаются в мошонку на 7-м месяце развития. Тестикулы увлекают за собой тонкую пленку из соединительной ткани и брюшины. Таким образом, формируется карман, который должен закрываться до рождения или в первые месяцы жизни. Если этого не происходит, то карман наполняется жидкостью.
Заболевание делится на два типа:
- Изолированное. Жидкость скапливается вокруг яичка и в дальнейшем свою локализацию не меняет. Экссудат выделяется влагалищной оболочкой яичка. Эта жидкость нужна, чтобы тестикулы свободно перемещались в мошонке. Если процесс всасывания по какой-то причине отстает, то жидкость скапливается и формируется водянка.
- Сообщающееся. Экссудат поступает в карман по влагалищному отростку, соединяющему мошонку с брюшной полостью. К 1,5-2 годам этот отросток закрывается самостоятельно, но иногда приходится прибегать к хирургическому вмешательству.
При обнаружении водянки необходимо как можно быстро обратиться к врачу. По внешнему виду тяжело определить уровень давления жидкости. Стремительное увеличение яичек в размере требует неотложного хирургического вмешательства во избежание опасных последствий, таких как разрыв тканей.
Врожденная водянка яичка у ребенка считается патологией с благоприятным течением. Эта болезнь не связана с мутацией организма или отклонением в развитии. Для нее характерно формирование по сообщающемуся типу. Причиной образования врожденной водянки выступают следующие факторы:
- Патологии при беременности. К ним относится угроза выкидыша по причине инфекционных или хронических заболеваний матери, вирусные и бактериальные инфекции.
- Родовая травма. Происходит по вене врачей или узкого родового пути.
- Неопускание яичек в мошонку (крипторхизм).
- Недоношенность. Происходит по вене неразвитого механизма закрытия влагалищного отростка.
- Гипоспадия. Аномалия развития уретры, при которой мочеиспускательный канал выходит не на головку полового члена, а в полость мошонки.
Одной из причин формирования водянки является повышенное внутриутробное давление. Скопление жидкости в мошонке происходит на фоне следующих патологических процессов:
- Дефекты брюшной стенки. Брюшина по каким-либо причинам не выполняет свои функции.
- Асцит. Происходит скопление жидкости в брюшной полости.
- Вентрикуло-перитонеальное шунтирование. Устанавливается отведение для лечения внутричерепного давления. Лишняя жидкость из желудочков головного мозга выводится в брюшную полость, что и приводит к скоплению жидкости в области таза и мошонки.
- Перитонеальный диализ. Выполняется процедура искусственной очистки крови за счет фильтрующих свойств брюшины. Это приводит к увеличению внутриутробного давления.
Приобретенную водянку еще называют реактивным гидроцеле. Для нее характерен изолированный механизм развития. Причины образования приобретенной водянки:
- Механические травмы в области мошонки. Возникает при гематомах и отечности тканей.
- Перекрут яичка. Опасное явление для ребенка, поскольку существует риск потере органа.
- Воспалительные заболевания, такие как орхит, свинка и эпидидимит. Эти заболевания сами по себе приводят к опуханию тестикул.
- Опухоли. Причиной водянки становятся доброкачественные новообразования кистозного характера.
- Осложнение после инфекционных заболеваний, таких как ОРВИ, грипп или паротит.
- Осложнение после хирургического вмешательства. Проводится на мошонке для удаления грыжи, варикоцеле или раскручивания яичек после перекрута.
- Сердечно-сосудистая недостаточность тяжелой степени. Приводит к отекам пальцев рук, нижних конечностей и области малого таза.
Водянка яичка у детей старше 3 лет обычно является приобретенной. Причины скопления жидкости в этом возрасте перепадают в большей степени на опухоли, орхит или свинку. У детей старше 7 лет причиной болезни в большинстве случаев становится механическая травма, перекрут или варикоцеле.
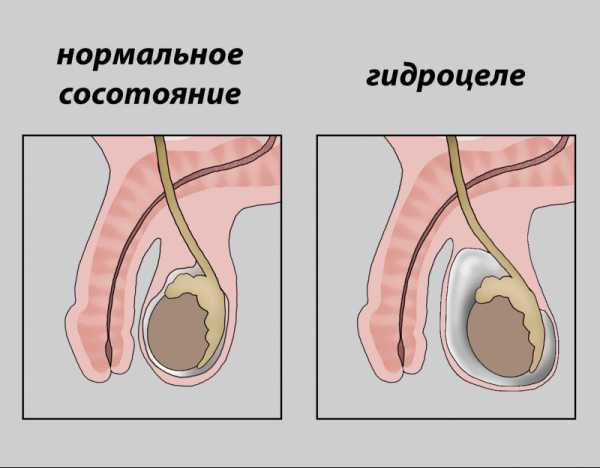
Симптомы
Водянка обнаруживается во время проведения родителями гигиенических процедур. Менее распространены ситуации, когда патологию обнаруживает детский хирург при профилактическом осмотре. Основным признаком наличия жидкости в мошонке является увеличение органа в размерах. Если гидроцеле будет двусторонним, то наблюдается отек обеих тестикул. Это менее заметно, поскольку отсутствует наглядный пример сравнения со здоровой половиной. При односторонней водянке увеличение будет с одной стороны. Подобная картина сразу бросается в глаза, поскольку яичко отекает до внушительных размеров. Иногда отек достигает размера кулака взрослого человека.
Само по себе скопление жидкости не приносит дискомфорта ребенку. Но ситуация меняется, когда патология не проходит самостоятельно.
Симптомы водянки яичка у ребенка:
- во время касания к яичкам малыш начинает плакать;
- повышение температуры тела;
- озноб;
- гиперемия кожи;
- отказ от питания, рвота и тошнота;
- затруднение мочеиспускания, застой мочи;
- дискомфорт и неудобство при ходьбе.
Гидроцеле сообщающегося типа будет менять свои размеры в течение суток. Родителям необходимо наблюдать за ребенком каждый час. Отслеживание периодичности увеличения и уменьшения яичка позволит составить более детальную картину анамнеза для врачей. Изолированная водянка не меняет своих размеров.
Лечение
При обнаружении водянки у детей младше 2 лет врачи выбирают тактику наблюдения за болезнью. Если серьезных патологий нет, жидкость перестает накапливаться и самостоятельно рассасывается без операций. Хирургическое вмешательство назначается детям младше 2 лет в тех ситуациях, когда образовывается сильное давление в области мошонки. Необходимо устранить жидкость, иначе произойдет травма тестикул или разрыв мошонки.
Лечение водянки яичек у ребенка при помощи пункции проводится под общей или местной анестезией. Жидкость откачивается при помощи шприца и тонкой иглы:
- Участок прокола обеззараживается спиртом. Врач вводит иглу на глубину до 0,5-1 см, чтобы не повредить тестикулы.
- Жидкость откачивается, после чего игла вынимается.
- Врач повторно наносит антисептик и накладывает пластырь.
Вероятность возникновения рецидива после пункции довольно высокая. Врачи проводят повторную процедуру откачки жидкости, до полной нормализации состояния органа. Если это не помогает, прибегают к более радикальным методам.
Операция Винкельмана — инвазивный метод хирургического вмешательства. Заключается в выворачивании и сшивании влагалищной оболочки яичка позади него:
- Врачи делают разрез мошонки и открывают доступ к яичкам.
- После выведения органа в просвет разреза, шприцем проводится откачка жидкости из яичка или семенного канала.
- Рассекается его оболочка, выворачивается вокруг и сшивается.
- Орган возвращается обратно в мошонку, устанавливается дренаж для оттока жидкости, а кожа сшивается.
После проведения этой операции рецидива больше не случается.
Если причиной скопления жидкости становится влагалищный отросток, то его сшивают. Подобная тактика проведения хирургического вмешательства называется операцией Росса. Это инвазивный метод, поэтому проводится под общим наркозом.
Тактика ушивания влагалищного отростка:
- врач делает разрез нижней части брюшной полости;
- визуально определяются семенные каналы, чтобы не повредить их;
- выявляется влагалищный отросток, затем его иссекают и ушивают;
- накладываются швы из рассасывающийся нити, поэтому снимать их не потребуется.
После проведения операции Росса шанс на рецидив составляет приблизительно 5%. Послеоперационный период включает в себя следующие правила ухода:
- не мочить рану в течение 5-7 дней;
- обрабатывать шов антисептиком;
- ограничить подвижность ребенка;
- не использовать подгузники, поскольку они формируют влагу;
- посещать лечащего врача для осмотра послеоперационной раны;
- соблюдать гигиену.
Осложнения
Самые опасные осложнения встречаются у подростков. Дети стесняются рассказать родителям про нарастающую проблему. Отсутствие лечения приводит к переходу заболевания в хроническую форму. Жидкость годами воздействует на тестикулы, нарушая физиологические процессы органа. Лишняя жидкость в мошонке способствует понижению температуры вокруг яичек, что отягощает течение болезни.
Осложнения водянки у детей:
- нарушается кровоснабжение органа, снижается его активность, и в дальнейшем наступает атрофия;
- бесплодие;
- снижение сперматогенеза;
- ущемление сопутствующей грыжи;
- воспалительные процессы и присоединение инфекции.
Увеличение органа в размере происходит не только из-за водянки, но и при свинке. Эта болезнь опасна развитием бесплодия, а ее симптоматика схожа с гидроцеле. Поэтому крайне важно обратиться к врачу для постановки верного диагноза.
Водянка
Водянка (водяночный отек) – это патологический процесс, в основе которого лежит скопление транссудата в межтканевом пространстве или подкожной клетчатке. Водянка не является самостоятельным заболеванием, она представляет собой один из симптомов, свойственных патологиям почек, сердца, печени, эндокринных желез.
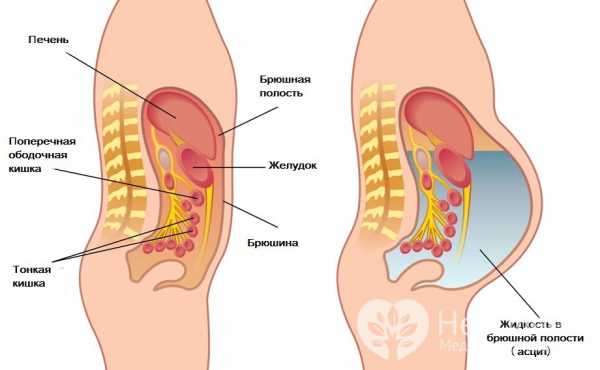 Водянка живота
Водянка живота Причины
Наиболее часто встречающимися причинами водянки у детей и взрослых являются:
В основе патологического механизма лежит нарушение баланса между притоком и оттоком межтканевой жидкости. В норме через стенку кровеносных капилляров происходит постоянное пропотевание жидкой части крови в межтканевое пространство. Это явление называется транссудацией. В тех случая, когда обратный отток жидкости из тканей в кровеносную систему становится меньше, чем ее выход из капилляров, развивается отек тканей, т. е. водянка.
Виды
В зависимости от локализации отека:
- водянка живота (брюшная водянка, асцит);
- водянка беременных;
- водянка плода (иммунная и неиммунная форма);
- водянка глаза (гидрофтальм);
- водянка грудная (гидроторакс);
- водянка головного мозга (гидроцефалия);
- водянка сердца (водянка перикарда, гидроперикард);
- водянка яичка (водянка оболочек яичка, гидроцеле);
- водянка суставов (гидрартроз);
- водянка семенного канатика (фуникоцеле, врожденная киста семенного канатика);
- водянка желчного пузыря;
- водянка маточных труб (гидросальпинкс);
- водянка яичника (серозная кистома яичника);
- водянка почки (гидронефроз);
- водянка слезного мешка.
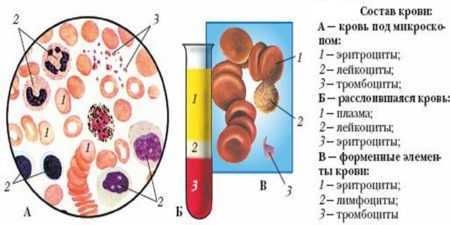
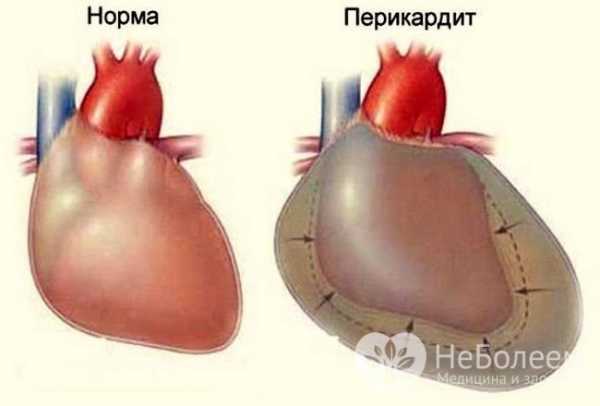 Перикардит или водянка сердца Специфические меры профилактики разработаны только для иммунной формы водянки плода. Они заключаются в применении антирезусного иммуноглобулина, разрушающего резус-положительные эритроциты плода, которые могла проникнуть в кровь матери.
Перикардит или водянка сердца Специфические меры профилактики разработаны только для иммунной формы водянки плода. Они заключаются в применении антирезусного иммуноглобулина, разрушающего резус-положительные эритроциты плода, которые могла проникнуть в кровь матери. Признаки водянки
Клинические проявления водянки определяются видом патологии.
Водянка яичка
Водянка яичка (водянка оболочек яичка, гидроцеле) – это скопление транссудата в пространстве между висцеральным и париетальным листками собственной оболочки яичка. Объем жидкости обычно колеблется в пределах от 20 до 200 мл. В редких случаях он может достигать нескольких литров. Основным симптомом водянки яичка является увеличение соответствующей половины мошонки.
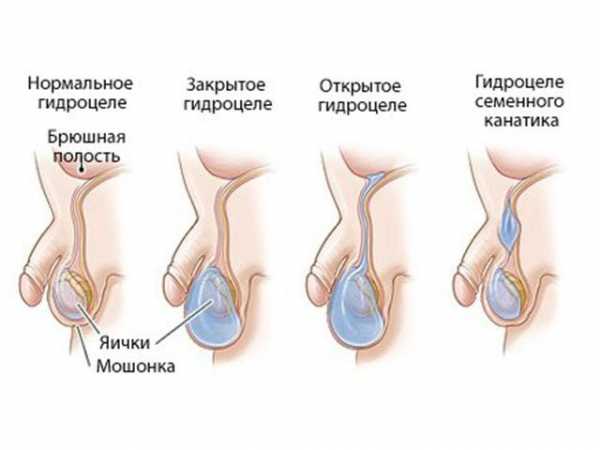 Виды водянки яичка или гидроцеле
Виды водянки яичка или гидроцеле Водянка желчного пузыря
Водянка желчного пузыря – это патологическое состояние, которое развивается на фоне ряда заболеваний гепатобилиарной системы и характеризующееся скоплением в полости желчного пузыря жидкости невоспалительного характера. Данной патологии нередко предшествуют приступы печеночной колики. При незначительном увеличении размеров водяночный желчный пузырь может никак не проявлять себя клинически. Дальнейшее скопление жидкости в нем становится причиной появления боли в области печени. Боль носит тупой ноющий характер, может иррадиировать в спину, плечо, правую лопатку.
Желчный пузырь при водянке пальпируется как безболезненное плотноэластичное образование округлой формы, расположенное под нижним краем печени.
Водянка беременных
Водянка беременных – это одно из проявлений ОПГ-гестоза (позднего токсикоза беременных), развивающегося на фоне нарушений водно-электролитного обмена. Данная патология начинает развиваться со второй половины гестации. В начальной стадии отеки носят скрытый характер и визуально незаметны. Их можно выявить при регулярном взвешивании беременной женщины на основании чрезмерно быстрого увеличения массы тела (свыше 300 г за 7 дней). Если необходимое лечение водянки беременных на данном этапе отсутствует, отеки распространяются по всему телу.
 Водянка беременных начинает проявляться со второй половины гестации
Водянка беременных начинает проявляться со второй половины гестации Другие симптомы водянки беременных:
- повышенная жажда;
- снижение диуреза;
- глянцевость кожных покровов;
- тахикардия;
- тахипноэ;
- общая слабость.
Водянка плода
Водянка плода – это патологическое состояние, которое возникает в период внутриутробного развития и проявляется развитием генерализованного отека мягких тканей плода, а также накоплением транссудата в полости перикарда, брюшной и грудной полостях.
В зависимости от причины водянка плода подразделяется на два вида:
- иммунная – вариант течения гемолитической болезни новорожденного (отечная форма);
- неиммунная форма – развивается на фоне разных патологических состояний: патологии беременности, разнообразные дисплазии, TORCH-инфекции, хромосомные и геномные мутации, врожденные пороки сердца. Эта форма водянки плода практически всегда приводит к летальному исходу в первые дни жизни новорожденного.
При водянке плода состояние новорожденного обычно оценивается как очень тяжелое. Из-за значительного увеличения мозговой части черепа, что связано с гидроцефалией, голова становится непропорционально большой. Из-за выраженной слабости скелетной мускулатуры ребенок принимает позу лягушки. У девочек при водянке плода отмечается недоразвитость больших половых губ, а у мальчиков – крипторхизм. Во многих случаях водянка плода сопровождается выраженным увеличением печени и селезенки (гепатоспленомегалия).
Читайте также:5 признаков возможных проблем с сердцем
3 основные причины мужского бесплодия
10 признаков нарушения функции почек
Диагностика
Диагностика водянки сама по себе сложности не вызывает и основывается на характерных клинических признаках. Значительно труднее бывает установить причину, приведшую к отеку.
При подозрении на водянку беременных контролируют набор веса женщиной. В норме за неделю прирост веса не должен превышать 300 г. Помимо этого следят за суточным диурезом. Уменьшение суточного количества мочи при увеличении ночного диуреза является характерным признаком водянки беременных.
 При подозрении на водянку у беременных важно контролировать вес женщины
При подозрении на водянку у беременных важно контролировать вес женщины Наиболее информативными при водянке желчного пузыря являются инструментальные методы диагностики:
- обзорная рентгенография брюшной полости (округлая тень от увеличенного желчного пузыря);
- ретроградная холангиопанкреатография или холецистография (контрастное вещество не поступает в полость желчного пузыря, а скапливается в печеночном и желчном протоках);
- УЗИ печени и желчного пузыря;
- магниторезонансная томография органов брюшной полости;
- компьютерная томография желчевыводящих путей;
- диагностическая лапароскопия.
Диагностика водянки яичка осуществляется на данных ультразвукового исследования мошонки и диафаноскопии.
Водянка не является самостоятельным заболеванием, она представляет собой один из симптомов, свойственных патологиям почек, сердца, печени, эндокринных желез.При водянке плода основная роль в диагностике отводится УЗИ. Данный метод позволяет выявить патологию на этапе антенатального периода на основании следующих признаков:
- поза Будды;
- отек подкожной клетчатки;
- гепатоспленомегалия;
- наличие свободной жидкости в полостях тела плода;
- многоводие;
- отек плаценты.
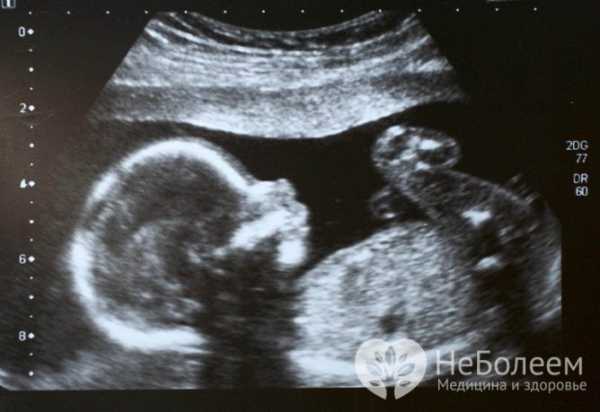 Водянка плода диагностируется с помощью УЗИ
Водянка плода диагностируется с помощью УЗИ Сложно бывает выявить причины, приведшие к развитию водянки плода. В этом случае проводят тщательное лабораторное и инструментальное обследование новорожденного:
- серодиагностика (ПЦР, ИФА) с целью выявления возможной инфекции;
- определение крови и Rh у ребенка и матери при подозрении на отечную форму гемолитической болезни новорожденных;
- общий и биохимический анализ крови с целью оценки функции внутренних органов, обмена веществ.
После рождения ребенка с водянкой УЗИ проводят с целью выявления асцита, гидроторакса, гидроперикарда, а также оценки проводимого лечения. При необходимости применяются и другие методы диагностики, например, магниторезонансная или компьютерная томография, ЭКГ, ЭхоКГ.
Лечение водянки
Выбор метода лечения водянки зависит от ее вида, а также вызывавших ее причин, и в первую очередь заключается в терапии основного заболевания.
При водянке беременных женщинам рекомендуют соблюдать водный режим и придерживаться рационального сбалансированного питания. В рационе обязательно должны присутствовать продукты, богатые белком (рыба, творог, нежирное мясо), свежие овощи и фрукты. Значительно ограничивают употребление поваренной соли. При необходимости назначается медикаментозная терапия (спазмолитики, седативные и антигистаминные средства). Назначение мочегонных средств при водянке беременных нежелательно, так как их прием способен еще больше усилить уже имеющиеся нарушения водно-электролитного баланса. При значительных отеках возникают показания к госпитализации женщины в отделение патологии беременных.
При водянке желчного пузыря основной метод лечения – его хирургическое удаление (холецистэктомия).
Эффективных методов терапии неиммунной формы водянки плода на сегодняшний день не существует. Сразу после рождения ребенок нуждается в проведении интенсивной терапии (переливание эритроцитарной массы, интубация трахеи и перевод на искусственную вентиляцию легких, лапароцентез, перикардиальная или торакальная пункция). По показаниям проводится противосудорожная, метаболическая, иммунокорригирующая, антибактериальная или антигеморрагическая терапия.
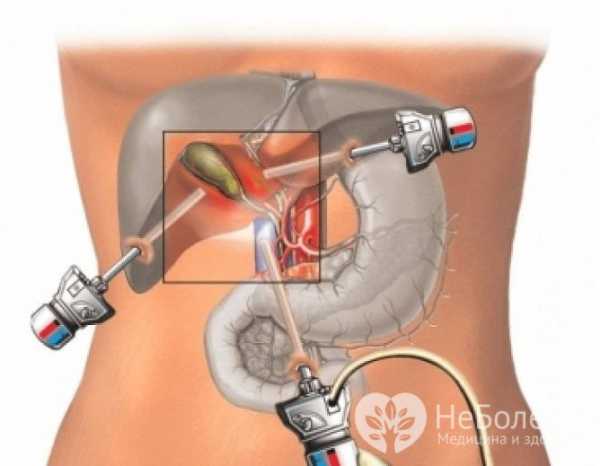 При водянке желчного пузыря показано удаление органа
При водянке желчного пузыря показано удаление органа Лечение иммунной формы водянки плода начинают еще до рождения. Под контролем УЗИ врач через переднюю брюшную стенку беременной пунктирует пуповинную вену плода и устанавливает в нее катетер. Через него производят переливание до 50 мл резус-отрицательной крови той же групповой принадлежности, что и кровь плода. В тех случаях, когда группу крови плода установить не удается, производят переливание резус-отрицательной крови I (0) группы.
При водянке плода состояние новорожденного обычно оценивается как очень тяжелое. Из-за значительного увеличения мозговой части черепа, что связано с гидроцефалией, голова становится непропорционально большой.Лечение водянки яичка начинают с консервативных методов (ношение суспензория, покой, введение склерозирующих средств в полость гидроцеле). При неэффективности терапии показано хирургическое вмешательство. Существуют разные методики операций при водянке яичка (по Россу, Бергману и Винкельману).
Профилактика
Профилактика водянки направлена на предупреждение заболеваний, патологий и травм, сопровождающихся развитием водяночного отека. Так, например, профилактика водянки желчного пузыря строится на своевременной диагностике и активной терапии заболеваний гепатобилиарной системы.
Специфические меры профилактики разработаны только для иммунной формы водянки плода. Они заключаются в применении антирезусного иммуноглобулина, разрушающего резус-положительные эритроциты плода, которые могла проникнуть в кровь матери. В результате этого предотвращается изоиммунизация женщины, и тем самым снижается вероятность развития гемолитической болезни новорожденного.
Введение антирезусного иммуноглобулина следует проводить всем женщинам с резус-отрицательной кровью в течение 72 часов после:
- искусственного или самопроизвольного аборта;
- родов;
- оперативного вмешательства по поводу внематочной беременности;
- трансфузии резус-положительной тромбоцитарной или эритроцитарной массы.
Также инъекции антирезусного иммуноглобулина показаны беременным, относящимся к группе риска по гемолитической болезни новорожденного.
Видео с YouTube по теме статьи:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе