Что означает вирсунгов проток не визуализируется
Вирсунгов проток не визуализируется: что это значит? Узнайте из нашей статьи!
Наиболее информативной диагностической методикой при заболеваниях поджелудочной железы считается ультразвуковое исследование. Оно позволяет оценить состояние всех структур и частей органа, в том числе вирсунгова протока. Основные критерии, по которым врач определяет заболевания и аномалии поджелудочной железы – эхогенность (способность отражать звук), размеры и внешний вид органа. Иногда в протоколе УЗИ можно встретить фразу, которая вызывает беспокойство у пациентов: «вирсунгов проток не визуализируется». Что же означает подобный вывод, и о каких патологиях или недугах он может свидетельствовать?
Вирсунгов проток не визуализируется: что это значит?
Что такое вирсунгов проток?
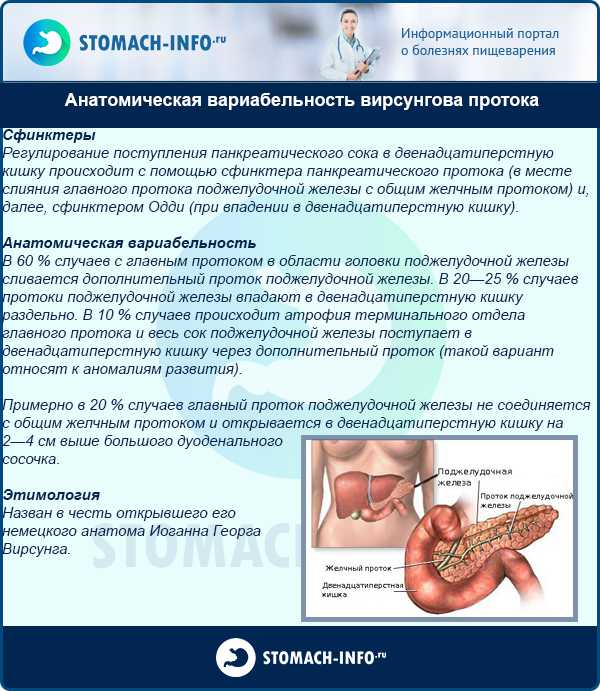
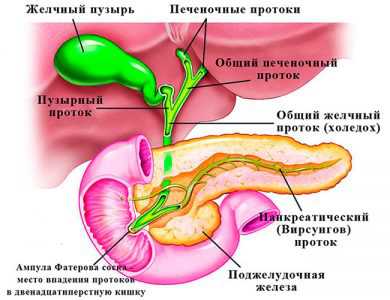
Вирсунгов (панкреатический) проток представляет собой главную магистраль поджелудочной железы, в которую впадают мелкие, второстепенные протоки. Он тянется от хвоста органа через все его тело, доходит до задней части, и в длину составляет около 20 см, а ширина отличается в зависимости от участка – в начале около 2-х мм, далее 2-3 мм, а в конце, где находится сфинктер Одди, диаметр может достигать 4 мм. Форма канала практически точно повторяет форму поджелудочной железы, но иногда может быть кольцевидной или S-образной.
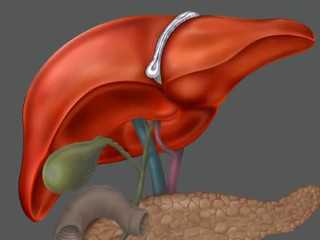
Строение Вирсунгова протока зависит от характерных особенностей организма человека – у большинства людей он соединяется с холедохом (общий желчный проток) и заканчивается в двенадцатиперстной кишке.
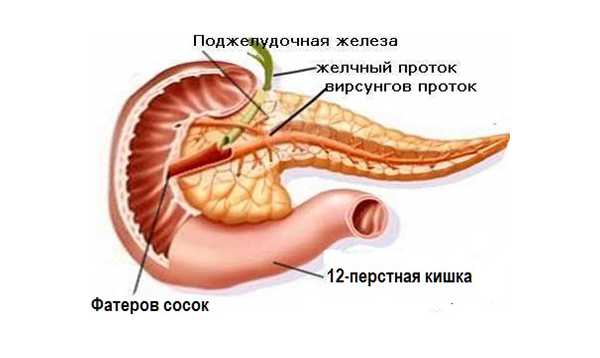
Расположение вирсунгова протока
Существует четыре типа слияния данных магистралей:
- холедох и вирсунгов проток впадают в двенадцатиперстную кишку, образуя что-то вроде ампулы, а кишечный сфинктер при сокращении полностью их закрывает (встречается у 55% человек);
- протоки соединяются рядом с двенадцатиперстной кишкой, но не сливаются воедино (наблюдается в 33% случаев);
- магистрали сливаются на некотором расстоянии от кишки, но заканчиваются в ней и соприкасаются стенками (8,5 % случаев);
- протоки впадают в кишечник независимо друг от друга (4%).
По всей длине канала в него впадают дополнительные протоки, имеющие меньший размер и диаметр. Их количество также отличается в зависимости от строения пищеварительной системы: при магистральном типе ЖКТ у человека имеется 20-35 второстепенных протоков, при рассыпном – около 60. В первом случае мелкие каналы расположены на 1,5 см друг от друга, а вот втором значительно меньше.
Вирсунгов проток
Основная функция протока заключается в транспортировке панкреатического секрета, принимающего участия в процессе пищеварения, в желудочно-кишечный тракт. Патологии данной части органа говорят о различных заболеваниях, связанных с работой поджелудочной железы, а также являются важным критерием при проведении ультразвуковой диагностики.
Показания к УЗИ поджелудочной железы
В число показаний к проведению ультразвукового исследования поджелудочной железы входят:
- боли, локализующиеся в левом подреберье или отдающие в данную область, которые продолжаются несколько недель;
- неприятные ощущения, тяжесть или изжога, возникающие даже после приема незначительного количества пищи;
- появление желтого оттенка кожи и слизистых оболочек;
- дисфункция пищеварительной системы, сопровождающаяся запорами или поносами.
УЗИ поджелудочной железы
При появлении какого-либо из вышеперечисленных симптомов больному необходима комплексная диагностика всех органов, принимающих участие в процессе пищеварения, в том числе поджелудочной железы.
Важно! Работа поджелудочной железы тесно связана с деятельностью печени, поэтому при любых неприятных ощущениях в области печени необходимо проверить и поджелудочную железу.
Подготовка к ультразвуковому исследованию поджелудочной железы
Как правило, ультразвуковое исследование не требует от пациента специальной подготовки, но поджелудочная железа анатомически расположена рядом полыми органами (желудок, кишечник), поэтому результаты диагностики может исказить попавший оттуда воздух. Чтобы неточности при проведении УЗИ поджелудочной, больной должен правильно подготовиться к процедуре.
Так выглядит воспаленная поджелудочная железа
Исследование лучше всего проводить в утренние часы – в данное время показатели будут наиболее информативными. В течение 12 часов до проведения диагностики рекомендуется отказаться от приема пищи, а за несколько дней исключить употребление газированных напитков, сдобы, свежего хлеба, бобовых культур и других продуктов, которые способны вызвать газообразование. Если проводить УЗИ без предварительной подготовки, точность результатов может снизиться на 40%.
УЗИ поджелудочной: нормы и патологии
При проведении УЗИ врач исследует поджелудочную специальным датчиком, а на экране появляется изображение, по которому можно судить о ее состоянии. Существует несколько показателей, позволяющих определить нормы и патологии в строении органа.
Вирсунгов проток на УЗИ
- У здорового человека тело поджелудочной железы имеет однородную структуру (допускаются незначительные включения размером не более 3-х мм), четкие и ровные контуры, располагается в центре относительно позвоночного столба точно под желудком.
- Яркость и интенсивность картинки на мониторе зависит от эхогенности органа, то есть способности его тканей отражать звуковые волны – в норме эхогенность поджелудочной такая же, как у селезенки и печени.
- Орган на УЗИ должен хорошо визуализироваться – так, чтобы врач смог определить размеры всех его частей. Ширина тела при отсутствии патологий составляет 21-25 мм, головки – 32-35 мм, хвоста – 30-35 мм.
Для оценки крупных сосудов, которые находятся рядом с поджелудочной железой и снабжают ее кровью, дополнительно проводится дуплексное сканирование органа. Расшифровка результатов диагностики проводится с учетом всех показателей и осуществляется исключительно лечащим врачом.
Анатомическая вариабельность вирсунгова протока
При панкреатите, опухолевых процессах и других заболеваниях поджелудочной железы контуры органа становятся размытыми, неравномерными, он увеличивается в размерах, а эхогенность значительно повышается или, наоборот, снижается. Иногда изменения наблюдаются во всем органе, а иногда – в отдельных его сегментах.
Для справки! Размеры поджелудочной железы во многом зависят от индивидуальных особенностей организма, и могут значительно отличаться у разных людей. При постановке диагноза, как правило, учитываются верхние границы нормы, но при отсутствии серьезных изменений в структуре тканей и биохимических анализах крови их превышение не говорит о наличии патологий.
Видео — Анатомия поджелудочной железы
Вирсунгов проток на УЗИ
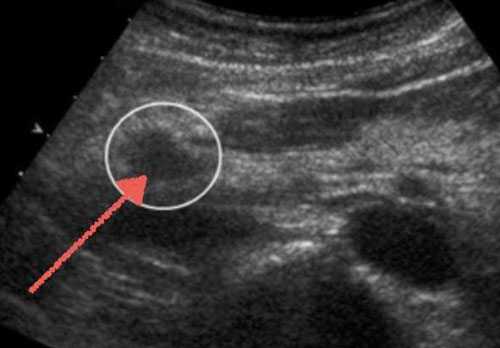
Изменения Вирсунгова протока – один из наиболее информативных диагностических критериев при определении заболеваний поджелудочной. В норме он хорошо визуализируется на мониторе, имеет ширину около 2-х мм и ровную форму, которая зависит от особенностей организма.
Следует отметить, что фраза «Вирсунгов проток не визуализируется» в протоколе УЗИ далеко не всегда говорит о патологиях работы поджелудочной железы – иногда это может происходить из-за характерного строения органа и его глубокого расположения в теле человека. Согласно медицинской статистике, четко визуализировать Вирсунгов проток удается только в 56-80% случаев – у остальных людей это невозможно. А вот изменения контуров канала, его расширение или сужение говорит о наличии заболеваний, требующих немедленного лечения.
Проведение УЗИ поджелудочной железы
| Панкреатит | Расширение канала по всей его длине или на некоторых участках, утолщение стенок, неровные контуры, наличие кальцификатов |
| Кистоз | Появление участков расширения и сужения, наличие кист и кальцификатов |
| Лямблиоз | Утолщение стенок канала |
| Опухолевые заболевания | Закупорка протока или его сужение в одном месте |
| Муковисцидоз | Множественные участки сужений, закупорка в области головки органа, образование камней |
Иногда функции панкреатического протока нарушаются вследствие врожденных аномалий его строения – раздвоение, расщепление и т.д.
Опухоль поджелудочной железы
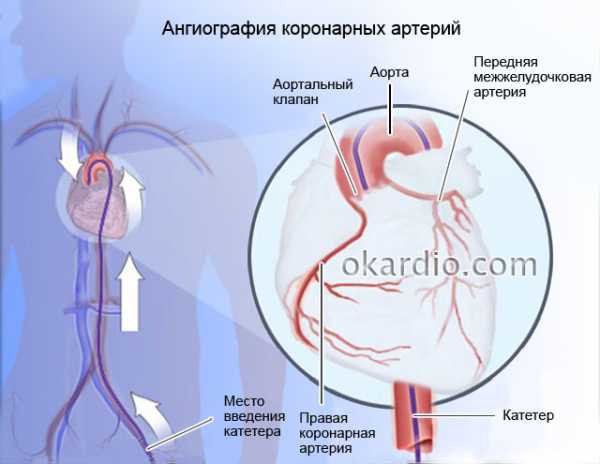
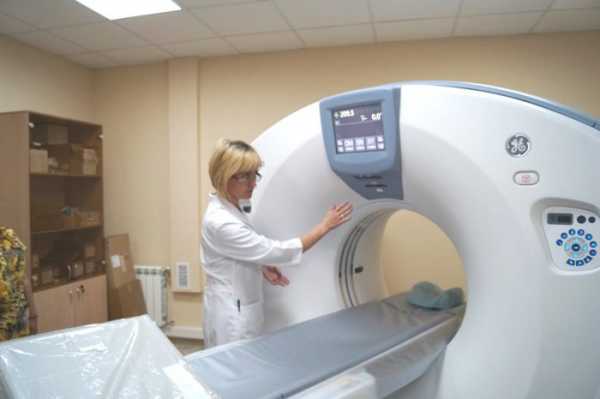
Важно! Если визуализировать Вирсунгов проток на УЗИ невозможно, а оценить его состояние и работу необходимо для постановки точного диагноза, больным назначают дополнительные методы исследования – эндоскопическую ретроградную панкреатохолангиографию, сонографию, компьютерную томографию.
Состояние Вирсунгова протока – один из наиболее эффективных диагностических критериев, который позволяет выявить нарушения в работе поджелудочной железы. При любых изменениях данной части органа больному требуется комплексная диагностика и грамотно назначенное лечение, иначе дисфункция пищеварительной системы может привести к серьезным последствиям.
Вирсунгов проток не визуализируется что это значит
Ультразвуковой метод обследования широко используется в диагностике большинства соматических заболеваний. Постоянный прогресс этой области медицины позволяет расширять диагностические возможности и повышать их значимость и достоверность. В протоколе УЗИ нередко можно встретить такую фразу, как повышенная эхогенность того или иного органа. Причины этого заключения могут носить как функциональный, то есть обратимый, характер, так и свидетельствовать о серьезной патологии.
Эхогенность органа в УЗИ
Под эхогенностью понимают способность исследуемого органа отражать, испускаемые датчиком, ультразвуковые высокочастотные волны. В первую очередь она зависит от таких акустических свойств обследуемого объекта:
- звукопроводимость;
- поглотительная способность;
- отражение;
- преломление.
Обозначена прямая зависимость между морфологическим и ультразвуковым строением органа: чем больше в нем содержится жидкости, тем ниже будет эхогенность и, наоборот, чем меньше жидкости – тем выше эхогенность.
Различают такие виды эхогенности образования:
- изоэхогенная (характеризует однородную структуру, которая имеет одинаковую плотность с окружающими ее тканями и органами);
- гипоэхогенная (термин описывает объект, который обладает слабой отражающей способностью и имеет меньшую плотность, чем рядом расположенные структуры);
- анэхогенная или звукопрозрачная (в этом случае эхо-сигналы отсутствуют полностью; как правило, такое явление характерно для ультразвука, проходящего через жидкостную среду (желчный или мочевой пузырь));
- гиперэхогенная (термин описывает объект, имеющий высокую плотность, которая превышает таковую у рядом расположенных образований);
- дистальная «тень» (визуализируется в том случае, когда за гиперэхогенной структурой отсутствуют эхо-сигналы (например, при конкременте в желчном пузыре)).
Не всегда повышенную эхогенность стоит считать патологией, так как это скорее условный термин. Связано это с тем, что каждый орган имеет свою плотность и, следовательно, эхогенность. Грамотный специалист знает характеристики каждой структуры, что позволяет ему отдифференцировать норму от отклонений.
Эхогенность отдельных органов на УЗИ
Выполняя процедуру, врач ультразвуковой диагностики оценивает размеры органа, его контуры, однородность и обязательно степень эхогенности, которая может указать на наличие различных патологических процессов в исследуемом объекте.
Изменения структуры поджелудочной железы
В норме поджелудочная железа располагается в проекции эпигастральной области и имеет следующие эхо-признаки.
- Эхогенность паренхимы поджелудочной железы сопоставима с таковой у печени и обозначается как средняя. С возрастом железа претерпевает изменения, и паренхима становится более плотной.
- Обычно орган представлен «гантелевидной» или «колбасовидной» формой (ввиду того, что железа состоит из головки, тела и хвоста).
- Контуры четкие и ровные, хорошо отграничены от окружающих тканей и структур.
- Эхоструктура однородная и мелкозернистая (возможны и другие ее варианты: гомогенная или крупнозернистая).
- Вирсунгов проток имеет вид продолговатого анэхогенного тяжа, диаметр которого в норме колеблется от 1,6 до 2,6 мм.
Говорить о том, что эхогенность поджелудочной железы повышена можно в том случае, когда ее цвет на экране аппарата имеет более белый оттенок и находится в более ярких диапазонах, чем цвет ткани печени.
Распространенные причины гиперэхогенности перечислены ниже.
- Интерстициальный отек железистой ткани в результате острого реактивного панкреатита. Кроме изменения плотности наблюдается и увеличение органа в размерах.
- Повышенная эхогенность поджелудочной будет при панкреонекрозе. В этом случае на фоне неоднородных гиперэхогенных изменений визуализируются гипо- и анэхогенные участки, свидетельствующие о некрозе.
- Диффузный фиброз в результате хронического (аутоиммунного, алкогольного, инфекционного, лекарственного) панкреатита. В основе изменений лежит замещение нормальной ткани органа соединительной тканью.
- Значительно повышена эхогенность поджелудочной будет при липоматозе (жировая инфильтрация органа). Железа имеет размытые контуры и достаточно светлый или даже белый оттенок по сравнению с другими образованиями.
- Сахарный диабет, при котором более, чем 90 % ткани органа разрушено.
Эхоструктура матки и ее изменения
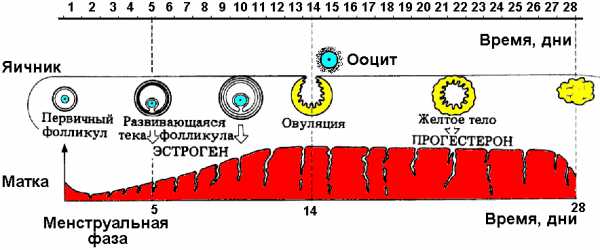
В норме в матке происходят ежемесячные циклические изменения под влиянием гормонов гипофиза и яичников. В результате этого она имеет разные показатели на УЗИ, коррелирующие с фазой менструального цикла.
Орган представлен грушевидной формой, а у рожавших женщин имеет тенденцию к округлости. Нормальный миометрий характеризуется средней эхогенностью, которая сопоставима с таковой у здоровой печени и поджелудочной железы.
Эндометрий же претерпевает выраженные функциональные изменения.
- На 5-7-й день цикла он имеет более низкую эхогенность и гомогенную структуру. В центре матки визуализируется тонкая линия с гиперэхогенным сигналом, которая представляет собой стык заднего и переднего листков внутренней оболочки.
- К 8-10-му дню эхоструктура эндометрия практически не изменяется, отмечается лишь некоторое его утолщение.
- На 11-14-й день усиливается его плотность, что соответствует средней эхогенности.
- До 15-18-го дня плотность оболочки растет медленно.
- На 19-23-й день эндометрий можно охарактеризовать как гиперэхогенный, что делает центральную линию практически незаметной.
- К концу периода внутренняя выстилка матки имеет гиперэхогенную и неоднородную структуру.
Причинами повышенной эхогенности матки чаще всего выступают: воспаление, фибромиома, полипы, эндометриоз и злокачественный неопластический процесс. Эндометрий же становится гиперэхогенным в определенные дни цикла, а также в результате воспаления, появления в нем злокачественного новообразования или аденомиоза или при беременности (происходит гипертрофия функционального слоя и желез).
Изменения в яичниках
Этот парный орган располагается в полости малого таза и посредством фаллопиевых труб сообщается с маткой. Аналогично эндометрию в яичниках также происходит большое количество изменений, связанных с менструальным циклом.
В норме они имеют овоидную форму, бугристый контур за счет растущих фолликулов, гипоэхогенную структуру с анэхогенными округлыми включениями по периферии.
Эхогенность яичников зачастую повышается при диффузном склерозе (как при синдроме Штейна-Левенталя), длительном и вялотекущем воспалении, а также при их злокачественном перерождении.
Изменения строения молочных желез
Молочные железы женщины – это важный орган репродуктивной системы, которому необходимо уделять особое внимание. Ввиду роста злокачественных новообразований маммологи рекомендуют ежегодно выполнять скрининговое обследование молочных желез с помощью маммографии или УЗИ.
Такие железы также склонны к циклическим изменениям, а их нормальная эхоструктура зависит от возраста женщины.
- В репродуктивном периоде (с 18 до 35 лет) железистая ткань представлена гомогенным мелкозернистым образованием повышенной или средней эхогенности, в толще которой виднеются трубчатые анэхогенные структуры (млечные протоки).
- В позднем репродуктивном возрасте визуализируется достаточно толстый гипоэхогенный слой, представленный подкожно жировой клетчаткой. Вокруг нее располагается соединительная ткань, виднеющаяся на УЗИ в виде гиперэхогенного ободка.
- У женщин старше 55 лет вещество молочной железы заменяются преимущественно жировой тканью, что также находит свое отображение на экране УЗ-аппарата. Железе соответствует гипоэхогенный участок с редкими гиперэхогенными округлыми включениями.
Причины патологического повышения эхогенности молочных желез перечислены ниже.
- Мастопатии, возникающие в результате гормонального дисбаланса. В этом случае повышение эхогенности связано с разрастанием фиброзной ткани (как диффузно, так и в виде узелков).
- Фиброаденома – наиболее частая доброкачественная опухоль молочных желез, встречающаяся преимущественно у женщин репродуктивного возраста. Чаще всего это солитарное образование с большим содержанием соединительнотканных волокон, что делает его гиперэхогенным на эхографии. Хотя в литературе указано, что это новообразование может иметь различную эхогенность.
- Запущенные формы мастита – неспецифического воспаления ткани железистого органа. На поздних стадиях заболевания молочная железа имеет большое количество гиперэхогенных включений с аналогичной плотной капсулой.
Повышенная эхогенность почек
Эхоструктура здоровых почек неоднородная за счет наличия мозгового и коркового слоя. Контуры ровные и четко отграниченные от окружающих образований. В норме лоханки и чашечки практически не визуализируются. «Содержимое» мочеточников имеет пониженную эхогенность, а их стенки представлены светлым эхосигналом.
Причины усиления отражающей способности почек представлены ниже.
- Новообразования. Причем, неровность контуров указывает на злокачественный характер опухоли.
- Умеренно повышенная эхогенность почек свидетельствует о дисметаболической нефропатии (то есть о песке в почках).
- Конкременты определяются как гиперэхогенные участки разных размеров и форм.
- Треугольные гиперэхогенные зоны в паренхиме почки – признак кровоизлияния.
- Увеличение плотности органа (из-за отека) наблюдается при остром пиелонефрите.
Повышенная эхогенность печени
На нормальных эхограммах паренхима печени представляется однородной структурой средней эхогенности и считается эталоном для сравнения эхогенности поджелудочной железы и почек. Контур ее ровный и являет собою четкий линейный гиперэхогенный сигнал на всех срезах.
Эхогенность печени повышена при:
- хроническом гепатите различного генеза;
- наследственной болезни Гоше (в основе лежит дефицит лизосомного фермента);
- болезни Вильсона-Коновалова (происходит накопление меди в печени);
- врожденном и приобретенном фиброзе печени;
- циррозе;
- эхогенность печени также повышена при дефиците антитрипсина;
Структура желчного пузыря
Форма желчного пузыря достаточно вариабельна: от грушевидной до цилиндрической или эллипсоидной. Он имеет однородную анэхогенную структуру. Стенка здорового пузыря находится в пределах 1-3 мм.
Причины повешенной эхогенности:
- острый и хронический холецистит;
- застой желчи (особенно при гипомоторном типе дискинезии желчевыводящих путей);
- калькулезный холецистит (плотность эхокартинки обусловлена скоплением гиперэхогенных камней);
Изменения структуры селезенки
Располагаясь в верхнем левом квадранте живота, селезенка на эхограмме представлена серповидным образованием с четкими ровными контурами. Паренхима ее имеет однородную структуру и эхогенность, которая незначительно выше таковой у печени и у коркового слоя почки. Несмотря на то, что патология селезенки встречается достаточно редко, выделяют следующие причины усиления ее эхосигнала:
- «старый» инфаркт (кровоизлияние);
- кальцификаты (чаще всего они появляются при длительном приеме лекарственных средств по типу антиконвульсантов и т.д.).
Эхогенность паренхимы щитовидной железы
Во время ультразвукового обследования оценивают размеры, объем железы, а также ее структуру и локализацию. В норме контуры железы ровные, с деформацией в некоторых местах (в области расположения трахеи). Доли имеют мелкозернистую гипоэхогенную структуру. Перешеек характеризуется несколько большей плотностью. В режиме ЦДК можно увидеть срезы сосудов и отличить их от фолликулов.
Повышенная эхогенность щитовидной железы встречается при:
- хроническом аутоиммунном и подостром тиреоидите;
- узловом и диффузном зобе;
- ее злокачественном перерождении.
Изменение эхогенности при беременности
Во время выполнения скринингового УЗИ при беременности, врач также может обнаружить некоторые отклонения в плотности важных органов и структур.
Гиперэхогенность стенок кишечника плода нередко указывает на его ишемию в результате некротического энтероколита или муковисцидоза. Повышение эхосигнала в плаценте может сигнализировать о таких серьезных проблемах, как отслойка или инфаркт оболочки, отложение в ней кальцификатов, что требует изменение тактики ведения беременности и предстоящих родов. Также возможно увеличение УЗ-плотности амниотической жидкости, например, при попадании в нее мекония.
Усиление эхо-сигнала органа нередко указывает на наличие в нем патологии. Однако удостоверится в диагнозе можно лишь только после полного и тщательного обследования. Не стоит забывать, что УЗИ – это дополнительный метод диагностики соматических заболеваний.
uzikab.ru
01 Причины и симптомы возникновения панкреатита
В последнее время количество людей, заболевших панкреатитом, стремительно возросло. Во многом это зависит от образа жизни и окружающей среды. Причины возникновения острого панкреатита могут быть следующие:
- неправильное питание;
- несоблюдение распорядка дня;
- длительный прием определенных лекарственных средств;
- злоупотребление алкоголем;
- частое переедание;
- одновременный прием жирной пищи и алкоголя;
- наличие злокачественных опухолей пищеварительного тракта;
- нарушение целостности покрова поджелудочной железы, в том числе при хирургическом вмешательстве;
- наличие камней в протоке желчных путей;
- отравление алкоголем;
- нарушение обмена веществ;
- гормональный сбой;
- сужение вирсунгова протока;
- неправильное функционирование эндокринной системы;
- повышенный уровень кальция в крови;
- недавно перенесенные инфекционные и вирусные заболевания;
- гепатит.
Панкреатит может носить также хронический характер. К его причинам относятся:
- курение и чрезмерное употребление алкоголя;
- несбалансированное питание;
- желчнокаменные болезни;
- хронические и острые заболевания желудка и двенадцатиперстной кишки;
- плохая наследственность;
- аутоиммунные заболевания поджелудочной железы;
- застойные явления в венах поджелудочной железы;
- длительное применение лекарственных препаратов, оказывающих токсическое действие на поджелудочную железу.
Отличие острой и хронической форм панкреатита состоит в том, что первая из них может быть вылечена, в то время как вторая остается с человеком на всю жизнь.
Самым первым симптомом развития панкреатита является боль. Она чаще всего носит режущий, тупой характер и локализуется в правом или левом подреберье. При воспалении всего органа боль становится опоясывающей. Если вовремя не принять меры по оказанию первой медицинской помощи, то больной может умереть в результате болевого шока. Еще один характерный симптом — высокая температура. Давление при этом может как подниматься, так и опускаться. Цвет лица постепенно начинает приобретать сероватый оттенок.
Кроме того, первым проявлениям панкреатита свойственны головокружение, тошнота, сухость во рту, язык покрывается желтым налетом, иногда присутствует рвота с желчью. Поэтому принимать пищу во время приступа нельзя. Из-за рвоты у человека может наблюдаться постоянная одышка, повышенное потоотделение. Возможно вздутие живота, диарея или запор, так как желудок и кишечник не способны сокращаться во время приступа. Мышцы живота при этом находятся в расслабленном состоянии. Около пупка или на пояснице могут появиться синюшные или сине-зеленые пятна. Это происходит из-за того, что кровь из воспаленного органа проникает в подкожную область живота. Из-за сильного сдавливания желчного протока тканями железы наблюдается желтуха, то есть желтоватый цвет глазного яблока и кожи по всему телу.
02 Необходимое лечение
Способ лечения при панкреатите подбирается сугубо индивидуально. При этом подбирается целый комплекс мероприятий, направленных на устранение заболевания. В первую очередь больному необходим полный покой и постельный режим. Запрещается употреблять жареную и жирную пищу, так как она может усилить симптомы. Также необходимо полностью исключить алкоголь. При тяжелых формах заболевания пациенту необходимо полное голодание, сроком от 1 до 3 дней. В это время питание происходит внутривенным способом.

В запущенных случаях может потребоваться оперативное вмешательство, в ходе которого используется лапароскопический метод, позволяющий установить дренажи. В послеоперационный период обычно назначается курс антибиотиков и препаратов, устраняющих воспалительные процессы в организме.
При лечении панкреатита врач может назначить следующие лекарственные средства:
- препараты кальция;
- желчегонные средства;
- гормональные препараты;
- лекарства с действием седативной направленности;
- метаболитные комплексы;
- лекарственные средства, обладающие обволакивающим действием.
Лечение хронической формы панкреатита включает в себя прием витаминных комплексов, а также ферментных и желчегонных лекарственных препаратов, таких как Креон, Фестал, Дигестал, Панцитрат. При нарушениях работы кишечника могут быть назначены следующие препараты: Цизаприд, Дуоденостаз, Домперидон.
03 Профилактика нарушений деятельности вирсунгова протока
Для того чтобы оградить себя от различного рода заболеваний, связанных с нарушением деятельности вирсунгова протока, следует:
- избавиться от вредных привычек;
- предпочитать продукты с низким содержанием сахара, соли, жира и холестерина;
- придерживаться разнообразного рациона, содержащего большое количество зерновых, свежих овощей и фруктов;
- выпивать ежедневно около 2 л воды;
- периодически устраивать разгрузочные дни;
- заниматься спортом;
- полноценно отдыхать (спать не менее 8 часов в сутки);
- своевременно проводить лечение вирусных и инфекционных заболеваний;
- принимать комплексные витамины в осенне-зимний период.
Нормальное состояние вирсунгова протока имеет большое значение для многих процессов организма человека. В случае когда его норма нарушена, может образоваться огромное количество хронических или острых заболеваний. Поэтому нужно следить за своим здоровьем и всячески поддерживать нормальное функционирование внутренних органов.
zdorpechen.ru
Здравствуйте, доктор! В январе 2012 года я впервые почувствовала боль в эпигастральной области, отдающую в спину (по центру, где-то между лопатками, боль усиливалась ночью). По результатам ФГДС, УЗИ и анализа крови мне поставили диагноз: эрозивный геморрагический гастрит. Пила Де-нол, Нольпазу, курсом, который прописал врач, соблюдала строгую диету на протяжении 1,5 мес.(стол 5). Боль прошла, самочувствие улучшилось. На ФГДС эрозии не стало, но гемморагический гастрит по-прежнему остался.Прекрасно себя чувствовала месяца 2. Расслабилась, есть стала всё, даже употребляла алкоголь (иногда за праздничным столом немного). Потом срыв….опять боли, уже в левом подреберье, побежала на ФГДС — так же, гастрит геморрагический, но боли стали беспокоить больше в правом подреберье, отдавать в спину даже в лопатку . У меня в 2000 году удалили жёлчный пузырь (совершенно зря,Юкак потом выяснилось, т.к. камень, который увидели на УЗИ был размером 2 см, а когда удалили пузырь, то принесли мне горошинку…мизерную и объяснили, что по УЗИ просто накладывалась тень….якобы…и размеры были не точны, ужас!). Болей каких-то на момент удаления пузыря, изжоги…расстройств каких-то совершенно не было, но цеховой врач буквально заставила меня лечь на опреацию , т.к. вредные условия работы, на её взгляд, могли спровоцировать ход камня…..обострение холецистита и т д. Очень сожалею, что пошла тогда на поводу, ну да что сделано….(извините за отступление, просто пояснила почему удалён пузырь, операция к счастью прошла хорошо, диету держала всего месяца 2, потом на протяжении 12 лет (!) ела что хотела и пила, проблем не было совсем! и вот теперь боли….в правом подреберье, в левом…(но гораздо меньше). Сейчас по УЗИ увеличение печени (незначительное, диффузные изменения поджелудочной железы). Моча на амизалу в норме, но поставлен диагноз: Обострение хр.панкреатита и обострение гастрита…букет вобщем(((. Диету соблюдаю, но не так строго как зимой…боли то тише, то ощутимые и почти всегда справа под ребром и в спину.Скажите, как можно голодом полечить поджелудочную, если желудок тоже не в порядке? Ведь быть голодной при гастрите очень вредно! И почему болит-то справа и в спине справа…Таблетки пью: Креон 10 000, Де-нол опять же пропила месяц назад с нольпазой…боюсь, что это всё же печень….есть ли какое то универсальное средство от всех болезней желудочно-кишечного тракта? Сколько же можно пить химии и продолжать мучаться? Извините за сумбур, очень подавленное состояние из-за плохого самочувствия на протяжении такого долгого времени…
www.health-ua.org
Аномалии в развитии выводной системы
Теперь, зная, куда впадают и открываются протоки поджелудочной железы, можно рассмотреть аномалии в развитии органа Наиболее частым недугом, связанным с поджелудочной железой, является закупорка Вирсунгова канал. Это приводит к развитию панкреатита. Не менее распространенным является и закупорка мелких канальцев. В медицине такое явление носит название «цепочки озер», что ведет к расширению протоков.
Иногда встречаются в строении протоков и существенные отклонения. Замечены случаи, когда главный канал разветвляется на определенном отрезке прохождения через поджелудочную железу. Таким образом, получается две основные ветви. Это чревато врожденным стенозом.
Расширение протока поджелудочной железы
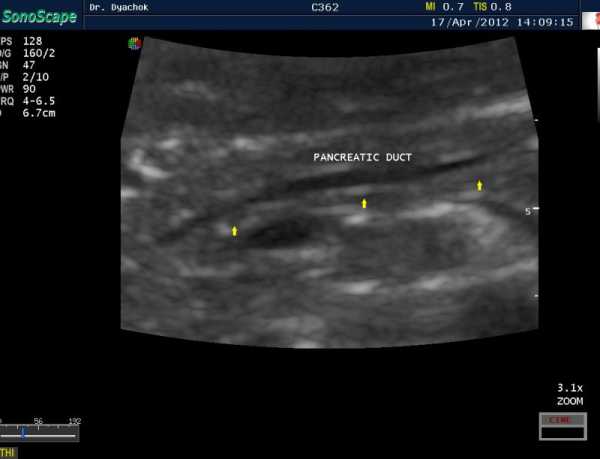 В норме панкреатический проток может достигать максимального внутреннего диаметра равного 2 мм. Он хорошо визуализируется во время поперечного сканирования средней трети органа. При этом стенки органа гладкие, а просвет без камней. Расширение протока может наблюдаться при следующих отклонениях:
В норме панкреатический проток может достигать максимального внутреннего диаметра равного 2 мм. Он хорошо визуализируется во время поперечного сканирования средней трети органа. При этом стенки органа гладкие, а просвет без камней. Расширение протока может наблюдаться при следующих отклонениях:
- наличие опухоли, которая располагается на головке;
- прерывание маленькими или средними камнями;
- перекрытие интрапанкреатического протока;
- проявление хронического панкреатита;
- последствия операции Уипла, а также частичная панкреатэктомия.
Канал селезенки поджелудочной железы
 Некоторые специалисты называют канал селезенки поджелудочной железы «серым кардиналом организма». Его функциональные обязанности завязаны не только на обмене веществ, но и на взаимодействии с органами «системной очистки», которыми являются печень и почки.
Некоторые специалисты называют канал селезенки поджелудочной железы «серым кардиналом организма». Его функциональные обязанности завязаны не только на обмене веществ, но и на взаимодействии с органами «системной очистки», которыми являются печень и почки.
В женском организме он может влиять на работу матки, ее функции, и на способность вынашивать ребенка. В мужском организме он оказывает весомое воздействие на выработку спермы, в частности на количество и качество. Воздействуя на некоторые биологически активные точки, которые располагаются на этом канале можно корригировать процессы в организме женщины, предотвращая нежелательные беременности.
Канал селезенки имеет и физиологическое действие, которое проявляется в:
- выполнении процесса расщепления пищевых масс;
- регуляции водного обмена;
- осуществлении процесса кроветворения.
Норма размера Вирсунгова протока поджелудочной железы
Форма Вирсунгова протока зависит от индивидуальных особенностей строения организма. Но наиболее часто встречается дугообразная, хотя может быть коленообразная, S-образная, плавно повторяющая изгибы поджелудочной железы. Согласно исследованиям основной его изгиб находиться возле головки, а другая часть, которая проходит сквозь тело органа, практически, полностью прямолинейна.
 В основной проток, как в главную реку, впадают более мелкие каналы, из-за которых он постепенно расширяется и увеличивается в размере. При этом норма размера Вирсунгова протока составляет:
В основной проток, как в главную реку, впадают более мелкие каналы, из-за которых он постепенно расширяется и увеличивается в размере. При этом норма размера Вирсунгова протока составляет:
- в хвосте 1,0—1,7 мм;
- в теле железы около 2,4—2,6 мм;
- в головке не более 3,3 мм.
Дополнительный аберрантный проток поджелудочной железы
Аберрантный проток поджелудочной железы является аномалией, связанной с нарушением ротации и миграции, имеется порядка у 5% людей.
Обычно начало его расположено на головке органа, а заканчивается он сфинктером Хелли, который пропускает сок в двенадцатиперстную кишку. При закупоривании дополнительного протока наблюдается рецидив острого панкреатита.
zhkt.guru
Причины
Причины патологии в основном совпадают с причинами возникновения панкреатита и других поражений поджелудочной железы. Поскольку определить причину воспалительных процессов данного органа удается лишь в 70% всех клинических ситуаций, иногда этиология (природа) патологических изменений так и остаётся загадкой.
Факторами, которые могут спровоцировать аномальное расширение канала, могут выступать:
- Хирургические операции на желчевыводящих путях и желудке;
- Болезни двенадцатиперстной кишки;
- Травматические повреждения брюшной полости;
- Регулярное употребление алкоголя;
- Воздействие некоторых лекарств (антибиотиков, эстрогенов);
- Инфекционные заболевания;
- Гормональные сбои.
В некоторых случаев аномальное расширение диаметра протока обусловлено генетической предрасположенностью: развитие наследственного панкреатита приводит к изменениям в сопутствующих тканях и органах.
Симптомы
Основной симптом – нарушение пищеварительного процесса. Панкреатит вызывает и расширение, и сужение участков вирсунгова протока. Такую картину специалисты именуют «синдром цепочки озер». Контур канала становиться неровным, в его просвете встречаются твердые включения – кальцификаты или камни.
Дополнительными симптомами заболевания могут быть:
- Сильные боли в области подреберья (болевые ощущения не купируются анальгетиками и спазмолитиками);
- Диарея, кашицеобразный стул;
- Тошнота, рвота;
- Потеря веса;
- Снижение аппетита.
Специфические признаки, указывающих на стойкое расширение канала поджелудочной железы, не выявлены.
Диагностика
Современные диагностические методы позволяют выявить минимальные изменения диаметра вирсунгова протока, а заодно и оценить состояние поджелудочной.
Наиболее информативным и показательным методом диагностики состояния вирсунгова протока выступает эндоскопическая ретроградная панкреатохолангиография.
Этот специфический метод исследования позволяет определить диаметр, функциональный статус протоков поджелудочной железы и желчных протоков.
 В ходе процедуры протоки наполняются контрастным веществом (посредством его введения через эндоскоп), затем ведется наблюдение через рентгеновский аппарат.
В ходе процедуры протоки наполняются контрастным веществом (посредством его введения через эндоскоп), затем ведется наблюдение через рентгеновский аппарат.
Другие методы диагностики:
- УЗИ брюшной полости (сонография);
- Компьютерная томография;
- Общие лабораторные анализы крови, кала, мочи для оценки функционального статуса пищеварительной системы и всего организма.
Проводится также предварительная беседа с пациентом на первичном приеме у гастроэнтеролога, в ходе которой составляется подробный анамнез и выясняются подробности симптоматики.
Лечение
Терапевтическое воздействие при расширении вирсунгова протока совпадает с лечением первичного заболевания – панкреатита. Когда поджелудочная железа приходит в норму, стабилизируются и её протоки.
Острый панкреатит лечат с помощью голодной диеты, медикаментозной терапии анальгетиков. Назначаются также капельницы для введения коллоидного и солевого раствора и лекарств, угнетающих активность ферментов.
В некоторых ситуациях может потребоваться хирургическое вмешательство: удаление конкрементов (камней), резекция воспалившегося участка поджелудочной железы.
Хронический панкреатит, вызывающий постоянное расширение вирсунгова протока, лечат с помощью диетического питания, витаминотерапии, употребления назначенных врачом обезболивающих препаратов и заместительной терапии ферментативными лекарствами.
Диета при расширении протока предполагает строгое ограничение в меню жирной пищи и быстрых углеводов. Предпочтительно питаться диетическим мясом и «медленными» углеводами.
Прогноз и профилактика
Прогноз при своевременном и адекватном лечении благоприятный. Меры предупреждения расширения вирсунгова протока — здоровое питание, исключение алкоголя, своевременное лечение желчных путей и патологий поджелудочной железы.
Какую роль играет поджелудочная железа в процессе пищеварения смотрите далее.
gastromap.ru
Важно знать! Гепатит лечится простым народным средством, просто утром натощак... Читать далее »Поджелудочная железа не визуализируется что это значит
С развитием УЗ-технологий появилась возможность визуализации панкреатического протока (или вирсунгова протока), а также возможность его измерения. Причем, зачастую даже несмотря на то, что проток не расширен (если больной не имеет склонности к ожирению).
Оглавление:
Подобная структура относительно легко лоцируется непосредственно в теле поджелудочной железы, по сравнению с ее хвостовой частью или с головкой органа, так как расположение протока более перпендикулярно к УЗ пучку именно в теле.
Этот факт способствует созданию отличных условий проведения исследования поджелудочной железы путем акустической визуализации, однако в головке органа расположение протока обладает определенной кривизной. Таким образом, тень от газа, который находится в просвете двенадцатиперстной кишки, способна усложнить визуализацию головки.
Хвост органа может скрываться за тенью газа, собравшегося в толстой кишке или желудке. Стоит отметить, что диаметр вирсунгова протока поджелудочной железы посчитают неизмененным, если он не превышает 2 мм при его визуализации.
Что касается границы с желудочной стенкой, то она лоцируется как неэхогенная зона. Не стоит путать такую структуру с отлично видимым панкреатическим протоком.
Постановка верного диагноза нуждается в скрупулезном изучении анатомических особенностей в 2-х плоскостях. Визуализируя тубулярную структуру, способную явиться расширенным панкреатическим протоком, нужно обращать внимание на то, что рядом находится селезеночная вена. Необходимо отметить ее искривленное положение, точнее, его направленность, поскольку направленный вперед ее изгиб, зачастую, указывает на визуализированное пространство между поджелудочной и желудком.
Поджелудочная железа не лоцируется
Сразу после того, как был введен лапароскоп, поджелудочная железа не визуализируется. Но при изменении положения тела пациента, есть возможность относительно неплохо через желудочно-ободочную связку рассмотреть хвост органа. Для этих целей пользуются лапароскопом с 30° или 45° углом обзора, который необходимо вводить через умбиликальный доступ.
Для более качественной визуализации, больному следует принять положение, при котором возвышен головной конец, а под поясничную зону положить валик. Для разделения желудочно-ободочной связки пользуются моно- или биполярной электрокоагуляцией.
В том случае, если орган сложно лоцировать, для улучшения условий визуализации, больному рекомендуют выпить немного воды для создания в желудке так называемого акустического окна. Чтобы получить акустическое окно и наиболее выгодно визуализировать железу, больного могут попросить принять сидячее положение или же повернуться на бок.
Поджелудочная железа экранирована
Кишечник и желудок являются органами, в которых проходят активные процессы переваривания пищи: желудок всегда содержит рассеивающий звуковые волны воздух, а кишечник обычно занят перевариванием пищи, сопровождаемым газообразованием. Поскольку пища способна экранировать (закрывать) поджелудочную железу, находящуюся за желудком, УЗИ рекомендуется делать натощак.
Ультразвук отражается газом, и ткани, которые расположены сзади, из-за акустической тени от газа и преломления экранируются. Газы в кишечнике способны экранировать не только поджелудочную железу, но и печень, яичники, матку и т.д. Если не удается сместить газы в кишечнике, то появляется необходимость производить латеральные, косые или дорсальные сканы (пациент при этом стоит или сидит).
Источник: http://zhkt.guru/pankreatit/diagnostika/uzi-podzheludochnoy-zhelezy/vizualiziruetsya
Какие болезни может выявить УЗИ поджелудочной железы
Недавно мою хорошую знакомую увезли на скорой с подозрением на панкреатит. Для тех, кто не знает, что это за «зверь» — это заболевание поджелудочной железы, достаточно серьезное.
Панкреатит возникает в результате сужение протока поджелудочной железы камнями в желчном пузыре, опухолью или кистой. Если по простому, то поджелудочная начинает переваривать сама себя. Увы, болезнь может привести к летальному исходу.
Так вот, этот случай с моей подругой (кстати, у нее все хорошо) навел меня на мысль написать статью про узи поджелудочной. Ведь это обследование позволяет изучить систему поджелудочной железы, желчных путей, наличие опухолей и кист. И если вы давно не исследовали свои органы, то не ленитесь и запишитесь на ультразвук в ближайшее время.
Обследование этого органа часто назначается в составе комплексного обследования органов ЖКТ, но при необходимости может осуществляться и как отдельная процедура.
Этот орган, являясь ключевым звеном гуморальной регуляции организма, участвует в регуляции обменных процессов, вырабатывая ферменты, необходимые для пищеварения, и гормоны, действующие на уровне клеточного метаболизма.
Показания к проведению УЗИ поджелудочной железы
Поскольку функциональные нарушения поджелудочной железы сопровождаются «букетом» узнаваемой симптоматики, опытный доктор незамедлительно выдаст направление на УЗИ, услышав от пациента специфические жалобы:
- болевые ощущения в левом подреберье;
- опоясывающие боли в срединной части живота;
- расстройства пищеварения – жидкий стул, диареи невыясненного генеза, запоры (могут чередоваться или возникать систематически, но нерегулярно);
- тошнота, рвота, нередко с повышением температуры тела;
- вздутие живота, метеоризм;
- выявленное при пальпации увеличение органа или изменение его формы;
- желтушность кожных покровов;
- повышение уровня сахара в крови.
Подготовка к УЗИ поджелудочной железы
Для того чтобы исследование было достоверным, необходимо тщательно подготовиться к процедуре:
- В течение 3 дней накануне УЗИ придерживаться специальной диеты, направленной на уменьшение процессов брожения в кишечнике (запрет на употребление овощей, фруктов, молока и кисломолочных продуктов, сладостей, сдобы, хлеба, газированных напитков и бобовых);
- Проводить исследование только натощак, желательно в утреннее время. Если пациент записан на УЗИ во второй половине дня, ему нужно соблюдать главное условие – минимальный интервал между завтраком и процедурой составляет 6–8 часов;
- Отказаться от жевательной резинки и курения до исследования (утром);
- Принимать препараты, уменьшающие газообразование («Эспумизан» и его аналоги, активированный уголь, «Энтеросгель», «Полифепан» и т.п.) или ферменты («Мезим форте», «Фестал», «Панкреатин», «Креон» и т.п.).
- Если перед исследованием возникают сложности с дефекацией, можно принять слабительное средство или сделать очистительную клизму (1–1,5 л воды комнатной температуры).
Кроме того, следует соблюдать правила:
- Нельзя проводить УЗИ сразу после исследований с использованием контрастного вещества (ирригоскопия, МРТ, КТ с контрастированием), а также эндоскопических манипуляций (ФГДС, колоноскопия) – это искажает акустический ответ ультразвука, а, следовательно, и результаты наблюдения.
- Если вы принимаете какие-либо препараты в рамках действующей схемы лечения, их прием рекомендовано осуществить после окончания процедуры УЗИ.
- Накануне УЗИ запрещено принимать спазмолитики и другие лекарства, уменьшающие тонус гладкой мускулатуры.
Особенности и нормы УЗИ поджелудочной железы
Место осмотра покрывается специальным гелем для максимального контакта датчика с поверхностью кожи, после чего врач медленно перемещает прибор в центральной части живота с постепенным смещением к левому подреберью.
Именно в этой проекции располагается поджелудочная железа, которая анатомически состоит из трех отделов:
- Тело (ширина до 21–25 мм), имеющее центральное расположение относительно проекции позвоночного столба, и лежащее непосредственно под желудком (отсюда и название органа);
- Головка (до 32–35 мм), незначительно выступающая вправо относительно позвоночника и граничащая с 12-перстной кишкой;
- Хвост (до 30–35 мм), отходящий к левому подреберью и селезенке.
В целом, размеры поджелудочной железы могут варьировать – для определения патологии важны верхние границы нормы. Более того, в разных медицинских источниках их предельные значения не совпадают.
К примеру, ранее ширину хвоста, превышающую 30 мм, рассматривали как отклонение. Сегодня многие гастроэнтерологи допускают нормальное увеличение этого отдела до 35 мм.
Именно поэтому величина органа – если она, конечно же, не превышает пределов нормы в существенной степени – не является ключевым признаком патологии. Важнейшее значение имеет структурная и морфологическая характеристика органа, его тканей и границ.
- Контуры железы должны быть ровными, четкими, с хорошей визуализацией как основных отделов органа, так и крючковидного отростка с перешейком.
- Однородность структуры с незначительными «погрешностями» в виде включений до 3 мм свидетельствует об отсутствии патологий.
- Эхогенность паренхимы (ткань железы) здорового органа не нарушена и соответствует ткани печени и селезенки.
- Вирсунгов проток должен хорошо визуализироваться, не будучи при этом расширенным.
УЗИ поджелудочной железы при панкреатите
Острые и хронические воспаления поджелудочной железы — самые распространенные заболевания среди обследуемых.
Панкреатит развивается преимущественно диффузным путем, и сопровождается общим увеличением размеров органа, изменением эхогенности, расширением вирсунгова протока.
При развитии острого панкреатита патологическое состояние усугубляется – отек распространяется на прилежащие ткани, нарушается четкость контуров железы, происходит значительное расширение вирсунгова протока, сдавливание чревных сосудов.
Острое состояние в отсутствие своевременной медицинской помощи опасно осложнениями, протекающими в виде некротизации (распада ткани) или абсцесса. Первый признак некротических изменений – визуализация псевдокист на УЗИ.
Хронические панкреатиты имеют свою специфическую картину УЗ-наблюдения – незначительное увеличение органа, нарушение четкости его контуров, неоднородность паренхимы и неравномерное расширение вирсунгова протока.
Нередки случаи локального воспаления, острого или хронического, при котором на УЗИ отмечаются все вышеперечисленные признаки, но в пределах отдела или фрагмента железы.
В этом случае необходимо точно диагностировать первопричину и дифференцировать абсцесс или воспаление от опухоли.
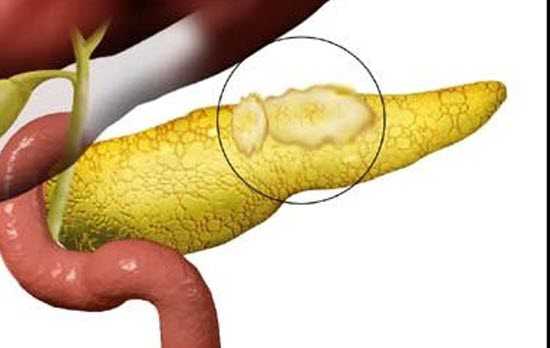
УЗИ поджелудочной железы при опухолях
Доброкачественные образования поджелудочной железы весьма разнообразны. Они классифицируются в соответствии с их гистологическим строением – гемангиомы (сосудистые), фибромы и липомы (соединительно-тканные), аденомы и цистоаденомы (эпителиальные), инсуломы (железистые) и др.
Увеличиваясь в размерах, подобные патологии визуализируются на УЗИ, как образования с ровными контурами. Определить клеточное строение опухоли на УЗИ проблематично, поэтому необходимы дополнительные процедуры – КТ, МРТ, эластография и т.п.
Ультразвуковое наблюдение хорошо себя зарекомендовало в определении кист поджелудочной железы – благодаря жидкостному наполнению образование хорошо визуализируется, что позволяет получить информацию о характере содержимого, размерах, наличию перегородок.
Ультразвуковое исследование занимает ведущее место в первичном обнаружении раковых опухолей поджелудочной железы. Существуют признаки, по которым опытный специалист может сделать предварительные выводы о степени малигнизации (озлокачествления) образования.
В первую очередь врач исследует регионарные (ближайшие) лимфоузлы на предмет их увеличения, изменения структуры, метастазирования. Оценивает четкость контуров образования – малигнизированные опухоли часто имеют неровные, нечеткие контуры.
Как правило, требуется дополнительное сканирование сосудов – допплерография – поскольку раковые опухоли характеризуются повышением интенсивности кровотока прилежащих участков.
УЗИ желчного пузыря с определением функции
При выявлении панкреатита врач обычно проверяет состояние желчного пузыря – эти два органа не только «связаны» общим протоком, но и находятся в функциональной зависимости друг от друга.
Часто хронический панкреатит провоцируется нарушениями нормальной моторики желчного пузыря; иногда, напротив, воспаление железы может повлечь за собой развитие острого холецистита.В утренние часы, натощак, пузырь хорошо визуализируется, будучи наполнен желчью. Это полый орган, размерами от 3х6 до 5х10 см. В норме он не должен иметь перегибов, аномалий строения. Толщина стенок – до 4 мм. О развитии холецистита свидетельствует увеличение размеров пузыря и утолщение стенок вследствие отека.
В полости желчного пузыря при УЗ-наблюдении можно обнаружить камни, как единичные, так и множественные. На стенках органа могут наблюдаться образования – полипы.
Для оценки функционального состояния желчного пузыря УЗИ наблюдение проводят в 4 этапа:
- натощак;
- спустя 10 минут после пробного приема пищи;
- два контрольных наблюдения с интервалом в 15 минут.
При сохранении нормальной моторики желчный пузырь в течение 45 минут обследования должен сократиться на 60–70 %. Несоответствие показателей норме – признак нарушения сократительной функции органа.
Источник: http://profuzi.ru/zheludochno-kishechnyj-trakt/uzi-podzheludochnoj-zhelezy.html
Вирсунгов проток не визуализируется: что это значит?
Наиболее информативной диагностической методикой при заболеваниях поджелудочной железы считается ультразвуковое исследование. Оно позволяет оценить состояние всех структур и частей органа, в том числе вирсунгова протока. Основные критерии, по которым врач определяет заболевания и аномалии поджелудочной железы – эхогенность (способность отражать звук), размеры и внешний вид органа. Иногда в протоколе УЗИ можно встретить фразу, которая вызывает беспокойство у пациентов: «вирсунгов проток не визуализируется». Что же означает подобный вывод, и о каких патологиях или недугах он может свидетельствовать?
Вирсунгов проток не визуализируется: что это значит?
Что такое вирсунгов проток?
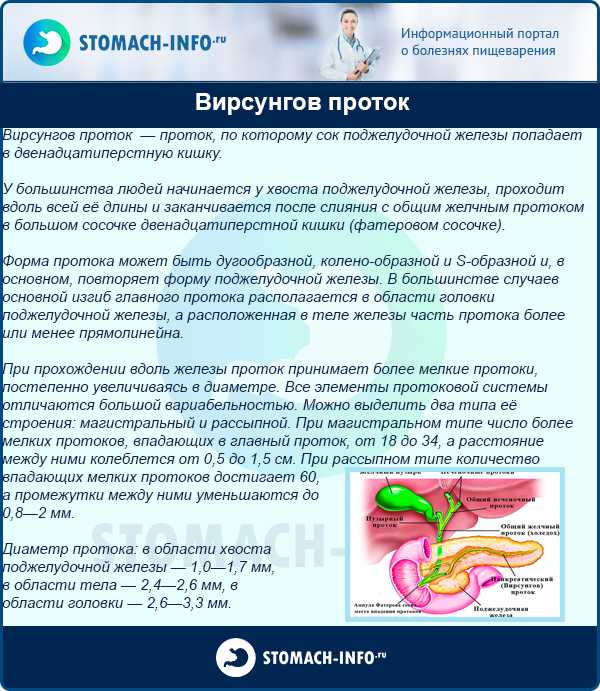
Вирсунгов (панкреатический) проток представляет собой главную магистраль поджелудочной железы, в которую впадают мелкие, второстепенные протоки. Он тянется от хвоста органа через все его тело, доходит до задней части, и в длину составляет около 20 см, а ширина отличается в зависимости от участка – в начале около 2-х мм, далее 2-3 мм, а в конце, где находится сфинктер Одди, диаметр может достигать 4 мм. Форма канала практически точно повторяет форму поджелудочной железы, но иногда может быть кольцевидной или S-образной.Строение Вирсунгова протока зависит от характерных особенностей организма человека – у большинства людей он соединяется с холедохом (общий желчный проток) и заканчивается в двенадцатиперстной кишке.
Расположение вирсунгова протока
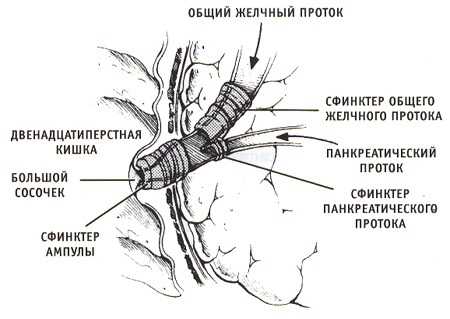
Существует четыре типа слияния данных магистралей:
- холедох и вирсунгов проток впадают в двенадцатиперстную кишку, образуя что-то вроде ампулы, а кишечный сфинктер при сокращении полностью их закрывает (встречается у 55% человек);
- протоки соединяются рядом с двенадцатиперстной кишкой, но не сливаются воедино (наблюдается в 33% случаев);
- магистрали сливаются на некотором расстоянии от кишки, но заканчиваются в ней и соприкасаются стенками (8,5 % случаев);
- протоки впадают в кишечник независимо друг от друга (4%).
По всей длине канала в него впадают дополнительные протоки, имеющие меньший размер и диаметр. Их количество также отличается в зависимости от строения пищеварительной системы: при магистральном типе ЖКТ у человека имеетсявторостепенных протоков, при рассыпном – около 60. В первом случае мелкие каналы расположены на 1,5 см друг от друга, а вот втором значительно меньше.
Основная функция протока заключается в транспортировке панкреатического секрета, принимающего участия в процессе пищеварения, в желудочно-кишечный тракт. Патологии данной части органа говорят о различных заболеваниях, связанных с работой поджелудочной железы, а также являются важным критерием при проведении ультразвуковой диагностики.
Показания к УЗИ поджелудочной железы
В число показаний к проведению ультразвукового исследования поджелудочной железы входят:
- боли, локализующиеся в левом подреберье или отдающие в данную область, которые продолжаются несколько недель;
- неприятные ощущения, тяжесть или изжога, возникающие даже после приема незначительного количества пищи;
- появление желтого оттенка кожи и слизистых оболочек;
- дисфункция пищеварительной системы, сопровождающаяся запорами или поносами.
УЗИ поджелудочной железы
При появлении какого-либо из вышеперечисленных симптомов больному необходима комплексная диагностика всех органов, принимающих участие в процессе пищеварения, в том числе поджелудочной железы.
Важно! Работа поджелудочной железы тесно связана с деятельностью печени, поэтому при любых неприятных ощущениях в области печени необходимо проверить и поджелудочную железу.
Подготовка к ультразвуковому исследованию поджелудочной железы
Как правило, ультразвуковое исследование не требует от пациента специальной подготовки, но поджелудочная железа анатомически расположена рядом полыми органами (желудок, кишечник), поэтому результаты диагностики может исказить попавший оттуда воздух. Чтобы неточности при проведении УЗИ поджелудочной, больной должен правильно подготовиться к процедуре.
Так выглядит воспаленная поджелудочная железа
Исследование лучше всего проводить в утренние часы – в данное время показатели будут наиболее информативными. В течение 12 часов до проведения диагностики рекомендуется отказаться от приема пищи, а за несколько дней исключить употребление газированных напитков, сдобы, свежего хлеба, бобовых культур и других продуктов, которые способны вызвать газообразование. Если проводить УЗИ без предварительной подготовки, точность результатов может снизиться на 40%.
УЗИ поджелудочной: нормы и патологии
При проведении УЗИ врач исследует поджелудочную специальным датчиком, а на экране появляется изображение, по которому можно судить о ее состоянии. Существует несколько показателей, позволяющих определить нормы и патологии в строении органа.
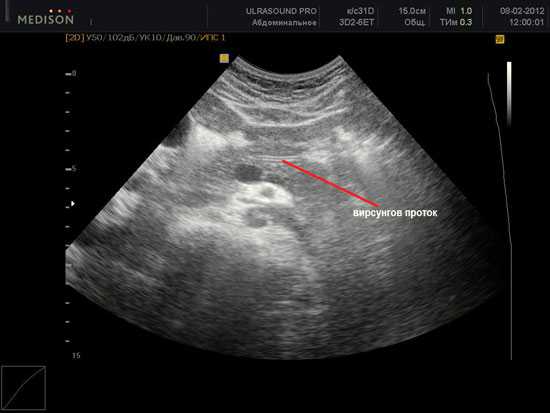
Вирсунгов проток на УЗИ
- У здорового человека тело поджелудочной железы имеет однородную структуру (допускаются незначительные включения размером не более 3-х мм), четкие и ровные контуры, располагается в центре относительно позвоночного столба точно под желудком.
- Яркость и интенсивность картинки на мониторе зависит от эхогенности органа, то есть способности его тканей отражать звуковые волны – в норме эхогенность поджелудочной такая же, как у селезенки и печени.
- Орган на УЗИ должен хорошо визуализироваться – так, чтобы врач смог определить размеры всех его частей. Ширина тела при отсутствии патологий составляетмм, головки –мм, хвоста –мм.
Для оценки крупных сосудов, которые находятся рядом с поджелудочной железой и снабжают ее кровью, дополнительно проводится дуплексное сканирование органа. Расшифровка результатов диагностики проводится с учетом всех показателей и осуществляется исключительно лечащим врачом.
Анатомическая вариабельность вирсунгова протока
При панкреатите, опухолевых процессах и других заболеваниях поджелудочной железы контуры органа становятся размытыми, неравномерными, он увеличивается в размерах, а эхогенность значительно повышается или, наоборот, снижается. Иногда изменения наблюдаются во всем органе, а иногда – в отдельных его сегментах.
Для справки! Размеры поджелудочной железы во многом зависят от индивидуальных особенностей организма, и могут значительно отличаться у разных людей. При постановке диагноза, как правило, учитываются верхние границы нормы, но при отсутствии серьезных изменений в структуре тканей и биохимических анализах крови их превышение не говорит о наличии патологий.
Видео — Анатомия поджелудочной железы
Вирсунгов проток на УЗИ
Изменения Вирсунгова протока – один из наиболее информативных диагностических критериев при определении заболеваний поджелудочной. В норме он хорошо визуализируется на мониторе, имеет ширину около 2-х мм и ровную форму, которая зависит от особенностей организма.
Следует отметить, что фраза «Вирсунгов проток не визуализируется» в протоколе УЗИ далеко не всегда говорит о патологиях работы поджелудочной железы – иногда это может происходить из-за характерного строения органа и его глубокого расположения в теле человека. Согласно медицинской статистике, четко визуализировать Вирсунгов проток удается только в 56-80% случаев – у остальных людей это невозможно. А вот изменения контуров канала, его расширение или сужение говорит о наличии заболеваний, требующих немедленного лечения.
Источник: http://stomach-info.ru/bolezni-podzheludochnoy-zhelezy/podzheludochnaya-zheleza/virsungov-protok-ne-vizualiziruetsya-chto-eto-znachit.html
Ультразвуковое исследование поджелудочной железы осуществляется утром натощак после специальной подготовки больного через кожные покровы эпигастральной области в положении больного на спине, на правом боку, со стороны спины и стоя на высоте вдоха или при выпячивании живота. Методика исследования со стороны спины малоинформативна и применяется редко, хотя иногда удается хорошо визуализировать хвост поджелудочной железы. В некоторых случаях, когда контуры железы не удается дифференцировать, исследование проводится на фоне желудка, заполненного водой (больному предлагается выпить 4 стакана теплой воды, тем самым создается искусственное анэхогенное окно, через которое хорошо просматривается железа).
Следует помнить, что водная нагрузка для ряда больных имеет ограничение. Для визуализации могут быть использованы различные типы датчиков (секторный, конвексный, трапециедальный и линейный) с частотой от 2.5 до 5 МГц. Для тучных больных применяются датчики в 2.5-3.5 МГц, а для детей и худых больных — 5 МГц.
Оптимальную информацию о полной визуализации поджелудочной железы можно получить лишь при сочетании всех видов датчиков и методов сканирования. К сожалению, приборы с такой комплектацией очень дороги и малодоступны для обычных поликлиник и больниц. В стандартную комплектацию прибора обычно входит линейный датчик (редко конвексный) в 3.5 МГц.
Для получения хорошего изображения поджелудочной железы достаточно применять стандартные классические приемы сканирования — продольное, поперечное и косое. Они дополняют друг друга.
На эхограмме нормальная поджелудочная железа в продольном скане (зонд находится в поперечном положении) лоцируется в эпигастральной области в виде запятой или растянутого полуовала вокруг поперечного скана брюшной аорты, с ровными, хорошо отграничивающимися от окружающих тканей контурами, с несколько более повышенной эхогенностью структуры, чем граничащие с ней ткани, при акте дыхания смещается. У худых и у детей поджелудочная железа лоцируется лучше, так как расположена довольно близко к передней брюшной стенке.
Исследование поджелудочной железы следует начинать с обзорного сканирования эпигастральной области, печени и желчного пузыря, так как иногда она обнаруживается строго под левой долей печени. Основным ориентиром для эхолокации поджелудочной железы служит селезеночная вена. В поджелудочной железеразличают головку, шейку, тело и хвост.
Головка железы расположена справа от позвоночника в кривизне двенадцатиперстной кишки и лоцируется в виде овального образования.
Шейка — это короткое сужение между головкой и телом, которое редко удается дифференцировать от тела. На уровне головки и шейки сзади лоцируются v. portae, v. cava inferior и общий желчный проток. Выше и несколько правее лоцируется желчный пузырь.
Тело обычно расположено под левой долей печени и лоцируется почти постоянно. Ориентиром для его эхолокации служит пульсирующая брюшная аорта, ее поперечный скан, на 1-2 см выше и левее аорты лоцируется верхнебрыжеечная артерия ее (поперечный скан) в виде небольшого овала. Между аортой и верхней брыжеечной артерией иногда лоцируется левая печеночная вена. Под телом и хвостом также постоянно лоцируется селезеночная вена в виде продольной анэхогенной дорожки, а выше ее — селезеночная артерия.
Хвост поджелудочной железы расположен слева от позвоночника, огибает брюшную аорту и направляется несколько кверху и влево от латеральной части ворот селезенки или верхнего полюса левой почки. Иногда над хвостом поджелудочной железы лоцируется дно желудка, особенно при его птозе и когда в нем находится жидкость. Хвост поджелудочной железы полностью лоцируется редко, в основном лоцируется частично и непостоянно. По данным ряда авторов, частота обнаружения нормальной поджелудочной железы при помощи эхографии варьирует от 40 до 100%. Легче удается лоцировать увеличенную, патологически измененную. При наличии опыта в большинстве случаев ее можно увидеть целиком, однако ее детальное изучение возможно лишь при исследовании по частям в разных сканах.
По нашим данным, четкая визуализация всей железы удается у 93% больных, головки — у 97%, тела — у 100%, хвоста — у 83%. Из-за особенности анатомического расположения эхографически определить длину всей железы очень трудно. На практике для определения длины железы мы условно делили ее на две части. С этой целью проводили три воображаемые параллельные позвоночнику линии: 1-я — начало наружной части головки, 2-я — по середине поперечного скана верхней брыжеечной артерии, 3-я — конец самой отдаленной наружной видимой части хвоста. Для сложения следует брать оптимальную длину каждой части. Наиболее простая методика – это измерение длины от начала наружной части головки (А) до максимального выбухания тела (В) и далее до видимой наружной части хвоста (С).
В норме эхографически длина поджелудочной железы составляет в среднем 8-11 см, тогда как на трупах достигает 18 см, переднезадний размер головки колеблется в пределах 16-22.5 см, переднезадний размер тела 8-12.8, хвоста 16.7-18.9 см. Площадь не должна превышать 50 см2.
Следует отметить, что по ряду объективных причин эхографические размеры поджелудочной железы никогда не соответствуют анатомическим, однако полученные параметры в динамике и в сочетании с клиникой какого-либо патологического процесса вполне удовлетворяют клинициста. Наиболее достоверные критерии изменения размеров железы — это динамическое определение ее площади.
Структура
Наряду с контурами и параметрами размеров эхоструктуре придается большое значение в решении вопроса нормы или патологии. Хотя в практике УЗ диагностики считается, что нормальная структура поджелудочной железы должна быть по своей эхогенности близка к таковой здоровой левой доли печени. По нашим данным, на современном этапе развития УЗ техники не существует единых четких критериев нормальной эхогенности структуры железы, так как у разных возрастных категорий практически здоровых людей при абсолютно нормальных показателях параметров эхогенность структуры разная. Казалось, что дети — это идеальная группа, где эхогенность железы должна иметь более или менее постоянную и одинаковую интенсивность. Но даже у одинаковых по возрасту и весу групп эхогенность структуры разная. Эта диспропорция более выражена у взрослых, причём пол мало влияет на эхогенность. При патоморфологических исследованиях поджелудочной железы на трупах оказалось, что во всех случаях, когда у детей эхогенность железы была высокой, в паренхиме между дольками содержалось большое количество жира, а в старческом возрасте — грубый жир и соединительная ткань. Конечно, требуется дальнейшее изучение причин, влияющих на неоднородность эхогенности структуры паренхимы железы у части детей и молодых взрослых.
Сопоставляя данные эхокартины с гистологическими исследованиями, можно предположить, что интенсивность эхогенности структуры паренхимы железы в какой-то степени зависит от индивидуальных особенностей углеводного и жирового обмена человека и связана с тем, что в последние годы в связи с социальными потрясениями на территориях бывшего СССР население стало употреблять в пищу больше жиров и углеводов. Следует отметить, что уровень интенсивности эхогенности структуры паренхимы железы зависит также от разрешающей способности (плотности), частоты датчика и правильности настройки яркости и контрастности прибора, а это значит, что в визуальной оценке много субъективизма.
В нашей практике мы выделили два вида строения нормальной структуры паренхимы поджелудочной железы: гомогенное и дольчатое.
Гомогенное
Паренхима с равномерным плотным расположением мелких и средних сигналов, и эхогенность железы при этом несколько выше эхогенности таковой левой доли печени.
Дольчатое
Паренхима имеет дольчатое, островковое строение, состоит из хорошо выделяющихся средних и крупных долек, разделяющихся нежными эхогенными перегородками, при таком строении эхогенность железы чаще более низкая, такая же, как эхогенность левой доли печени.
Следует отметить, что оба типа эхоструктуры встречаются только в молодом возрасте у практически здоровых людей. С возрастом эхогенность структуры становится выше за счет повышения плотности в связи с разрастанием соединительной ткани. Нами было отмечено, что у 41% обследованных без каких-либо жалоб и клинических проявлений со стороны гепато-, холецисто-, панкреато-, дуоденальной зоны структура паренхимы железы была мелкозернисто диффузно высокоэхогенна, причем 2.6% из них имели нормальный или несколько ниже нормы вес, 36.2% — избыточный вес (ожирение разной степени, причем степень ожирения не сказывалась на интенсивности эхогенности), 3.2% страдали сахарным диабетом разной степени тяжести (степень тяжести сахарного диабета также мало влияла на интенсивность эхогенности, тем более, что у части больных сахарным диабетом структура поджелудочной железы была абсолютно нормальной эхогенности, то есть близка к эхогенности нормальной структуры левой доли печени).
Нормальная эхоструктура железы также встречалась и у больных, страдающих сахарным диабетом центральной этиологии (немая поджелудочная железа).
Это можно объяснить отсутствием поражения островков Лангерганса. Высокая эхогенность структуры была также отмечена у алкоголиков, независимо от веса тела, у мужчин, употребляющих много пива, у части детей, употребляющих много сладостей.
Протоки поджелудочной железы
На эхограмме по середине железы лоцируется (не всегда) основной проток в виде двух узких линейных эхогенных отражений, в центре которых лоцируется узкая анэхогенная полоска (содержимое), идущая к головке. Ширина протока составляет 1.5-2 мм. Вторичные протоки не лоцируются. В норме выявить слияние основного протока железы с общим желчным протоком удается очень редко.
Причины, мешающие хорошей визуализации железы:
— плотный подкожный жировой слой;
— обширные грубые послеожоговые или послеоперационные рубцы передней брюшной стенки;
— метеоризм кишечника, скопление газа в поперечноободочной кишке, гастроптоз, гастростаз;
— гигантские кисты яичников, заполняющие всю брюшную полость;
— асцит, перитонит, раковое поражение кишечника, в частности двенадцатиперстной кишки;
— значительное увеличение левой доли печени и селезенки;
— увеличение лимфоузлов в воротах печени и др.
Патология
Для патологически измененной поджелудочной железы характерно:
- изменение контуров, которые могут быть неровные, прерывистые, расплывчатые и бугристые (овально-выпуклые);
- изменение величины, локальное или диффузное;
- изменение эхогенности — чаще в сторону ее снижения, нарушение гомогенности структуры;
- изменение протоков — утолщение стенок, локальное или диффузное расширение основного и вторичных протоков;
- вовлечение в процесс близлежащих органов (желудок, двенадцатиперстная кишка, внепеченочные желчные протоки, желчный пузырь, печень, кишечник, сосуды селезенки).
Пороки развития
Врожденная патология поджелудочной железы, которую можно обнаружить при помощи эхографии, встречается крайне редко, к ней относятся:
Гипоплазия и гиперплазия
Характеризуется уменьшением или увеличением объема и площади железы в сравнении со средними должными величинами для этого возраста. Если изменение этих параметров не приводит к нарушениям функции железы, то эти состояния не принимаются за патологию.
Кольцевидная поджелудочная железа
Встречается крайне редко. При этом ткань железы в виде кольца окутывает двенадцатиперстную кишку на любом уровне, приводя к серьезным осложнениям.
Этот порок развития бывает трудно дифференцировать от рака головки железы, проросшего в стенку двенадцатиперстной кишки.
Аберантная поджелудочная железа
Встречается крайне редко, и эхографически можно лишь предположить ее наличие, если наряду с имеющейся железой в стенке двенадцатиперстной кишки, желчного пузыря обнаруживается небольших размеров (до 2.5 см) округлое повышенной эхогенности образование, схожее с эхоструктурой поджелудочной железы.
Удвоенная поджелудочная железа
В доступной литературе описание этой аномалии нами не выявлено. Нами обнаружены удвоение тела, хвоста и основного протока при одной головке железы (один случай) и две полные железы, расположенные параллельно в классическом анатомическом месте (один случай).
Кистозно- расширенные протоки
Этот порок может встречаться в виде локальных кистозных расширений отрезков протока или диффузного поражения, когда весь проток неравномерно кистозно расширен. Может сочетаться с кистозными поражениями внепеченочных желчных протоков, чаще общего желчного. Аномалия развития протока поджелудочной железы считается истинной, если эти изменения обнаружены в раннем возрасте или во взрослом, если отсутствует анамнез перенесенного острого панкреатита.
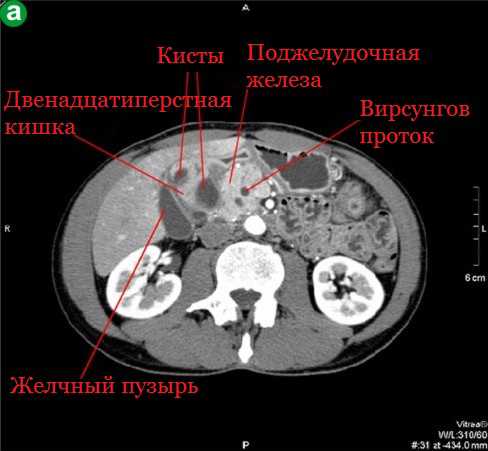
Врожденные кисты
Эхокартина врожденных кист поджелудочной железы ничем не отличается от таковой, описанной в других паренхиматозных органах. Киста — это округлое образование, обычно небольших размеров, от 5 мм до 5-6 см, с анэхогенным содержимым. Стенки как таковые отсутствуют и образованы из ткани железы.
Киста считается врожденной, если она обнаруживается в раннем детском возрасте. Опыт показывает, что при хорошей визуализации поджелудочной железы кисты любой этиологии с 3-5 мм могут быть выявлены в 100% случаев. Однако с учетом анатомической близости органов и сосудов, прилегающих к области поджелудочной железы, от исследователя требуется предельное внимание при интерпретации данных сканирования, так как за кисту можно принять поперечный срез портальных, нижнеполой и селезеночных вен, брюшной аорты, поперечный срез расширенного общего желчного протока, двенадцатиперстной кишки, петли кишечника, жидкость в желудке при плохой его эвакуации, поликистоз, мультикистоз и гидронефроз 2-3-й стадии и др. Только тщательное сканирование в разных положениях тела, выделение четких границ поджелудочной железы и близлежащих органов, знание анатомии и топографии сосудов верхнего этажа брюшной полости в поперечном скане способны уберечь при анализе результатов от ошибок, которые чреваты губительными последствиями для больного.
Поликистоз
В проекции поджелудочной железы лоцируется множество разных размеров кист, создающее картину пчелиных сот, обычно встречается при генерализированном поликистозе паренхиматозных органов. В нашей практике были выявлены два случая поликистоза поджелудочной железы в сочетании с поликистозом печени, почек, селезенки и яичников у женщины в возрасте 43 лет, которая наблюдалась эхографически 16 лет, и у ребенка в возрасте 9 лет.
Повреждения
Встречаются редко и обусловлены закрытыми или открытыми травмами. При легких закрытых повреждениях в первые сутки изменение эхогенности и размеров выявляется редко. Обычно на вторые сутки железа увеличивается в размерах, контуры несколько стертые, а на фоне эхогенности паренхимы лоцируется слабоэхогенное округлое, с неровными контурами образование (гематома, некрозы).
При прогрессировании развивается эхокартина острого воспаления.
При тяжелых закрытых повреждениях, связанных с полным поперечным разрывом, в первые часы удается лоцировать лишь головку и часть тела. Спустя несколько часов вследствие кровотечения и истечения панкреатического сока в проекции поджелудочной железы лоцируется бесформенное образование слабой эхогенности, а в брюшной полости лоцируется жидкость (кровь, панкреатический сок).
Открытая травма
Из открытых травм эхографический интерес представляют колотые раны.
Если острый предмет прошел через паренхиму железы, то на месте укола лоцируется гипоэхогенное округлое, с нечеткими контурами образование (гематома).
При повреждении капсулы контуры железы на месте укола прерываются. Через 2-3 дня обычно развивается картина острого панкреатита.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться «Ультразвуковое исследование поджелудочной железы»
Источник: http://health-medicine.info/ultrazvukovoe-issledovanie-podzheludochnoj-zhelezy/
Все что нужно знать про УЗИ поджелудочной железы
Каждый человек после достижения возраста 25 лет должен хоть раз в год делать УЗИ внутренних органов, в том числе и УЗИ поджелудочной железы. Особенно это важно для тех, чей образ жизни далек от здорового или условия труда оставляют желать лучшего. Очень часто, при экстремальных условиях жизни внутренние органы изнашиваются быстрее, нежели внешний вид человека, а онкологические проблемы возникают чаще, чем у людей одного и того же возраста, но ведущие более правильный и здоровый образ жизни.
Почему именно поджелудочная железа?
Потому, что она синтезирует гормон-ключик (инсулин), который дает возможность проникать энергии в клетки. При сбое в ее работе на голод обречен весь организм, что неизбежно приведет к печальным последствиям.
Конечно, науке еще не удалось найти лекарства, которые могли бы полностью излечить от панкреатита или диабета. Здесь гораздо важнее профилактика и своевременное лечение при возникновении первых признаков. Поджелудочная железа – важнейшая составляющая здорового организма.
Показания для ультразвукового исследования поджелудочной железы
Если пациенту было назначено УЗИ органов брюшной полости, то врач-УЗИст в обязательном порядке должен осмотреть и поджелудочную железу, оценить ее внешний вид и размеры.
Однако есть ряд тревожных симптомов, при которых может быть назначено более детальное изучение этого органа.
- Если человека на протяжении нескольких недель мучает боль в животе с большей локализацией в левом подреберье;
- Ощущений стойкого дискомфорта и тяжести в желудке после даже незначительного приема пищи;
- Расстройство пищеварения с чередующимися запорами и диареей;
- Незначительная желтушность кожи и слизистых оболочек:
- Наличие сахарного диабета любого типа.
- Очень часто состояние железы зависит от состояния печени. При любой боли в этой области нужно исследовать и железу, и состояние самой печени.
При наличие какого-либо из перечисленных симптомов, человек подвергается обязательному и детальному исследованию всех органов, участвующих в пищеварении. Задача доктора своевременно распознать грозные сигналы, а больной должен правильно подготовиться к предстоящему исследованию.
Подготовка пациента
Самой большой проблемой при УЗИ поджелудочной – это воздух. Орган находиться в анатомическом контакте с кишечником и желудком. Воздух из этих полых органов может существенно затруднить детальное исследование, искажая визуализацию и снижая корректность постановки диагноза.
Для того чтобы этого не происходило, существуют определенные правила или подготовка к УЗИ поджелудочной железы. Наиболее правдивые результаты можно получить при исследовании больного в утренние часы. Именно тогда, при соблюдении всей правил, показатели исследования будут наиболее правдивыми.
Голод необходим минимум в течение 12 часов. Более того, при соблюдении голода на протяжении этого времени, можно сделать и УЗИ печени. Дело в том, что большая часть воздуха попадает в кишечник человека в течение дня. Сразу после пробуждения его остается минимальное количество в кишечно-желудочном тракте. При минимальной «загазованности» очень хорошо видно все нюансы и можно делать УЗИ печени и других, прилегающих к ней органов. Особенно это касается людей, у которых повышена кислотность желудочного сока. Напитки с углекислым газом вызовут чрезмерное газообразование, что сведет на нет все результаты исследования.
Подготовка исследуемого требует соблюдения диеты. Нужно отказаться от продуктов, которые могут вызывать брожение в кишечнике. Постараться полностью исключить из питания фрукты и овощи, а также газированные напитки.
Сама подготовка не столь изнуряющая, а результаты при ее соблюдении могут помочь исключить патологию или установить правильный диагноз.
Однако и в экстренных случаях можно проводить исследования без предварительной подготовки. В этом случае информативность может снизиться на 40%.
Показатели здоровья
УЗИ поджелудочной у здорового человека не сопряжено с выяснением наличия патологических изменений. Расшифровка проведенной процедуры сводится к констатации факта абсолютного здоровья.
- Тело железы в неизмененном состоянии с выраженной однородной структурой. Иногда допустимы незначительные включения до 1.5-3 мм.
- Интенсивность и яркость изображения (эхогенность) поджелудочной железы, если была проведена соответствующая подготовка, очень близка с изображением селезенки и печени.
- При исследовании четко визуализируется анатомическое строение органа: головка, перешеек, крючковидный отросток и хвост. У каждого отдела железы есть своя норма показателей. Небольшие отклонения допустимы лишь при хороших биохимических анализах крови. Головка, толщина норма – до 32 мм, тело примерно до 21 мм, а норма хвоста до 35 мм.
Измененные размеры при УЗИ поджелудочной железы не столь важная величина. Гораздо важнее совокупность нескольких показателей. Если контуры железы четкие и ровные, как того требует норма, значит функция и состояние этого органа будут удовлетворительными.
Дуплексное сканирование позволит оценить крупные сосуды находящиеся рядом с исследуемым органом. Особенность этого типа исследования показывает качество кровотока в нижней полой вене, в верхних брыжеечных вене и артерии, в чревном стволе и селезеночной вене. Расшифровка показаний при дуплексном сканировании говорит о том, страдает ли орган от недостаточного тока крови и есть ли препятствия на пути потока в виде опухолей. Если такие изменения имеются, нужно замерить их размеры и структуру ткани.
Особую важность представляет состояние протока железы (Вирсунгов проток). Если есть какие-либо изменения, то возникают подозрения на опухоль головки железы или панкреатит.
В этом случае только правильная подготовка поможет доктору поставить правильный диагноз, а патологическая эхогенность позволит точно определить локализацию измененных тканевых структур. В этом случае больному нужно подготовиться и нацелиться на длительное лечение.
УЗИ при панкреатите
Панкреатит можно диагностировать на УЗИ. Острое течение этого серьезного заболевания всецело влияет на строение поджелудочной железы, ее размеры, структурное строение ткани и внешний вид. Острый панкреатит имеет несколько стадий развития и каждая имеет свою «картинку» на ультразвуковом исследовании. На каждой из них будет видно, что норма строения органа не соответствует изображенному на экране. Чтобы четко отличить одну стадию от другой, нужно, чтобы подготовка к прохождению процедуры была соблюдена.
Различают три основных вида панкреатита: тотальный, очаговый и сегментарный. Различимость этих стадий дает разная эхогенность органа. Изменения могут быть во всем органе в целом, или же в какой-то его части. Если эхогенность повышена в головке железы, то значит нужно искать причины, приведшие к таким изменениям.
Первым этапом этого заболевания является увеличение размеров железы. Наблюдается нечеткость контуров и достаточно сильное расширение панкреатического протока. Нередко патологические изменения распространяются и на соседние органы. Повышается их эхогенность. Увеличенная железа может сдавливать крупные сосуды и нарушать питание близь лежащих органов. Такие изменения хорошо видны при дуплексном сканировании даже если подготовка не была произведена пациентом.
Предварительная подготовка при ультразвуковом исследовании дает возможность рассмотреть желчный пузырь и его протоки. Эхогенность этого органа слегка отличается если есть обструкция протока и увеличение самого пузыря и печени.
При прогрессировании панкреатита в некротическую стадию на теле железы можно рассмотреть псевдокисты. Если расшифровка исследования ведется грамотным специалистом, то он сможет диагностировать распад ткани органа. Если болезнь была слишком запущена, то видны очаги с абцессом на стенках брюшной полости и сальниковой сумки.
УЗИ поджелудочной железы при доброкачественных и злокачественных процессах
Многие патологические процессы в человеческом организме могут спровоцировать изменения в структуре этого органа. Достаточное количество из них приводят к острому или хроническому панкреатиту. Самое первое, что заметит УЗИст в этих случаях – измененная эхогенность. Меняются и размеры печени и желчного пузыря.
Язвенная болезнь желудка и кишечника, травмы органов брюшной полости, интоксикация, сахарный диабет, липоматоз поджелудочной железы, амилоидоз, — ведут к изменениям в этих органах. Все неспецифичные отклонения от нормы, возникающие при УЗИ диагностике, не помогут полностью раскрыть этиологию заболевания. Но, если соблюдена вся необходимая подготовка, то расшифровка может дать много дополнительной информации.
УЗИ поджелудочной железы при доброкачественных опухолях
Доброкачественных образований поджелудочной железы достаточно много. Перейти на уровень аномального развития могут клетки эндокринной системы, которые проявляются как инсулиномы, гастриномы. В этом случае увеличиваются размеры самой железы. Есть несколько видов опухолей соединительной (липомы, фибромы) ткани. Есть и смешанные опухоли нейрофибромы, гемангиомы, невриномы, и аденомы и т.д. Выявить их на УЗИ достаточно сложно. Однако если больной сумел подготовиться к исследованию, и подготовка шла с учетом всех требований, то шанс своевременного распознавания опухолевых процессов возрастает.
УЗИ поджелудочной железы при злокачественных опухолях
Отклонения от нормы при ультразвуковом исследовании – это измененная эхогенность структур органа. Но этот вид исследования не сможет пролить свет на качество изменений. Необходим гистологический анализ видоизмененных тканей.
Поэтому, в подавляющем большинстве случаев, когда отклонения от нормы при УЗИ идут об руку с плохими анализами, а эхогенность органа говорит о возможном наличии опухолевых процессов – всегда назначается гистологический анализ тканей поджелудочной железы.
Источник: http://delaiuzi.ru/bryushnoj-polosti/podzheludochnoj-zhelezy
Расшифровка и нормы показаний узи на поджелудочную железу
Одним из важнейших органов, входящих в состав пищеварительной системы, является поджелудочная железа. Любые нарушения, происходящие в данном органе, влекущие за собой снижение ее работоспособности, отражаются полностью на всем организме человека. Благодаря анатомическим особенностям расположения железы, провести ее диагностику возможно лишь при помощи инструментальных методов обследования, либо лабораторных анализов. Одним из самых информационных и не представляющих никакого вреда для здоровья способов диагностики патологических нарушений, как у взрослых, так и у детей, считается узи поджелудочной железы, расшифровка, норма и результаты которой, устанавливаются сразу после проведенной процедуры обследования.
Показания для узи-диагностики
Многие годы безуспешно лечите ПАНКРЕАТИТ?
Главный гастроэнтеролог РФ: «Вы будете поражены, насколько просто можно избавиться от панкреатита просто почистив поджелудочную от токсинов.
Обследование поджелудочной железы на узи диагностику может назначаться при появлении дискомфортного чувства в зоне подреберья с левой стороны и опоясывающих болезненных симптомов в зоне поясницы, как у взрослого человека, так и у ребенка.
Резкое беспричинное снижение веса также является поводом для проведения данного обследования поджелудочной железы и других органов брюшной полости.
В обязательном порядке проведение ультразвукового исследования назначается специалистами для того чтобы подтвердить, либо опровергнуть ранее поставленный диагноз. Проведенное узи поджелудочной железы и ее расшифровка позволит выявить наличие кистозного поражения данного органа, развитие абсцессов, некрозов и других новообразований доброкачественного, либо злокачественного характера.
Кроме всего прочего, ультразвуковая диагностика назначается в следующих случаях:
- при атрофических нарушениях с задней стороны желудка, которые были выявлены во время проведения гастроскопического исследования;
- при сахарном диабете;
- при изменениях внешней формы 12-перстной кишки и желудка, выявленных при проведении рентгеноскопического обследования;
- при появлении желтушности на кожных покровах;
- появление регулярных нарушений в пищеварительном тракте.
В сложных ситуациях, при острой выраженной болевой симптоматике, специалист может направить пациента на узи-диагностику без проведения предварительной подготовки организма.
Но, в таких случаях результаты обследования могут быть не совсем точными, при этом выявить конкретное патологическое нарушения и поставить диагноз, для проведения срочной терапии вполне возможно.
Нормы и отклонения результатов узи
Результаты диагностики поджелудочной железы в норме, как у женщин, так и у мужчин, имеют следующие показатели:
- тело железы, располагающееся в поджелудочной области, может иметь ширину от 21 до 25 мм;
- ширина головки, граничащей с 12-перстной кишкой, выступающей в правую сторону от позвоночника, должна быть от32 до 35 мм;
- длина всей поджелудочной железы может варьироваться в пределах от 16 до 24 см;
- вирсонгов проток должен иметь толщину от полутора до двух мм.
У всех людей результаты узи могут иметь несколько различные нормальные показатели. Для выявления развития патологического изменения данного органа принимаются во внимание верхние границы.
Очень важно, что не во всех случаях, когда выявляются незначительные отклонения верхних границ от нормы, имеет место быть развитие патологии.
Большую весомость в выявлении патологического нарушения имеет неоднородная структура поджелудочной железы и другие виды ее изменения. Расшифровка узи поджелудочной железы в норме должна иметь следующие характеристики:
- края должны быть ровными, формы должны иметь четкий контур с легко определяемыми отдельными частями паренхиматозного органа;
- наличие однородных тканей, имеющих плотность структуры, соответствующей плотности тканевых структур в таких органах, как печень и селезенка;
- проходящий вдоль исследуемого органа вирсунгов проток не должен иметь зон с видимым расширением и должен быть хорошо просматриваемым.
Детские показатели УЗИ
Многие наши читатели счастливы переменам после победы над панкреатитом! Вот что рассказывает наш подписчик Ирина Кравцова: «Единственным действенным средством против панкреатита стало природное средство: на ночь заваривала 2 ложки…»
Норма показателей поджелудочной железы у детей полностью зависит от пола, массы тела и возрастной категории ребенка. Существует специальная таблица, согласно которой и производится вычисление наличия нарушений паренхиматозного органа. Новорожденные дети имеют следующие показатели размеров поджелудочной: ширина – от 5 до 6 мм, а общая длина от 4 до 5 сантиметров. С течением времени, размеры пищеварительной системы у детей становятся больше и уже к возрасту 10 лет, длина поджелудочной железы может достигатьсантиметров. Что касается отдельных частей исследуемого органа и их показателей ширины, то в соответствии с определенной возрастной группой они имеют свойство изменяться.
На сегодняшний день, проведение ультразвуковой диагностики назначается в обязательном порядке всем деткам, не достигшим годовалого возраста. Именно благодаря данному методу обследования на ранних стадиях, возможно, диагностировать врожденные патологии, что дает возможность проведения своевременной терапии и исключения возможных осложнений в старшем возрасте.
Что показывает патологическое изменение в паренхиматозном органе на узи?
Аномальные параметры, обнаруженные на узи диагностике паренхиматозного органа, могут свидетельствовать о развитии изолированного дефекта, либо о части сложного патологического процесса. В некоторых случаях диагностика узи не предоставляет полноценную клиническую картину, а дает лишь косвенную информацию в виде образования сужения, либо дополнительного протока. В таких ситуациях назначаются дополнительные методы исследований.
Особый уровень информативности о том, в каком состоянии находится паренхиматозный орган, несет контур поджелудочной железы. У здорового человека он имеет красивые, плавно перетекающие и четкие абрисы. Но, если на ультразвуковой диагностике визуализируются неровные контуры у поджелудочной железы, то можно судить о развитии патологии. Причем, чем неровный контур может иметь расплывчатые границы, шероховатость, либо зазубренный край. А бугристые набухания могут проявляться в не типичных местах, к примеру, в области шейки.
Выявить развитие новообразований раковой этиологии в большинстве случаев довольно сложно, так как чаще всего они визуализируются уже на более поздних стадиях развития. Но, в типичных ситуациях, на мониторе ультразвукового аппарата зачастую можно рассмотреть наличие небольших гипоэхогенных образований, имеющих нечеткие границы, это и является местом расположения опухоли, отека, либо зоны панкреатического поражения.
При развитии кисты, нарушения оттока ферментов, застоя венозного и артериального кровообращения, либо абсцесса, ультразвуковая диагностика выявляет на экран эхонегативные зоны в поджелудочной железе, которые никак не отражают ультразвуковую волну и на экране проявляются в виде пятен белого цвета.
Полностью белая поджелудочная железа может проявляться на мониторе при развитии острой формы панкреатита, который также покажет неровность контуров исследуемого органа, с размытым очертанием. Более того, при панкреатите: структура неоднородная с различной степенью эхогенности на разных участках железы.
Ультразвуковая картина при развитии хронической формы панкреатита несколько другая:
- выявляются волнистые, обозначенные в некоторых сегментах мелкой зазубренностью контуры железы;
- сниженный уровень эхогенности и увеличенные размеры головки, тела и хвоста железы;
- в случаях обострения наблюдается повышенный уровень эхогенности, что означает начало развития атрофических процессов и появления фиброза.
При таких патологических изменениях в области поджелудочной железы, результаты УЗИ не дадут точного диагноза, поэтому в большинстве случаев, пациента перенаправляют на другие инструментальные методы обследований, имеющих более высокий уровень информативности, таких как МРТ, либо КТ.
КАК ЗАБЫТЬ О ПАНКРЕАТИТЕ НАВСЕГДА?
Для профилактики и лечения заболеваний поджелудочной железы наши читатели рекомендуют Монастырский чай. Уникальный состав, в который входят 9 лекарственных растений, полезных для поджелудочной, каждое из которых не только дополняют, но и усиливают действия друг друга. Применяя его вы не только устраните все симптомы воспаления железы, но и навсегда избавитесь от причины его возникновения.
В некоторых случаях, во время обследования может выявляться довольно плотная структура поджелудочной железы с темными оттенками и развитием диффузного образования соединительных тканей по периметру всего органа. Многие пациенты, увидев такую картину на мониторе, задумываются: что это значит? Подобное изменение паренхиматозного органа свидетельствует о развитии фиброза. На медицинском сленге выявление темных оттенков фиброзных и рубцовых изменений железы носит название «черная железа».
Процесс расшифровки результатов
При окончании проведения ультразвукового исследования, специалист проводит оценку полученных результатов исследования паренхиматозного органа и пишет заключение о проведении данной процедуры, в котором подробным образом расписывается вся расшифровка проведенного УЗИ.
О развитии какого-либо патологического процесса говорит наличие нескольких показателей, отклоняющихся от нормы.
При незначительном отклонении результатов исследования от нормативных показателей специалист диагностики не выносит определенного диагноза. Проведение расшифровки исследования занимает до 15 минут, сразу после окончания процедуры обследования.
Тошнота, боли в животе, высокая температура, интоксация — это всё панкреатит. Если симптомы «на лицо» — возможно, ваша поджелудочная уже не в состоянии работать в нормальном режиме. Вы не одни, согласно статистике, проблемами в работе поджелудочной железы страдает до 15% всего населения планеты.
Как забыть о панкреатите? Об этом рассказывает главный гастроэнтеролог РФ Владимир Ивашкин…
Источник: http://pankreatit03.ru/uzi-podzheludochnoj-zhelezy-rasshifrovka-norma.html
Вирсунгова протока
Протоки поджелудочной железы практически у всех людей имеют одинаковое строение, хотя некоторые совершенно не знают, куда они впадают и открываются.
Оглавление:
Оказывается, что у здорового человека система вывода секрета состоит из двух выводных протоков: главного и впадающего в него добавочного, которые впадают в двенадцатиперстную кишку. Кроме того сюда же относится множество маленьких выводных систем.
Главный выводной канал иногда называют Вирсунгов в честь немецкого ученого, первым открывшим его. Он начинается с хвоста поджелудочной железы и устремляется сквозь нее к двенадцатиперстной кишке. На конце он имеет сфинктер, который открывается и регулирует поступление сока. Если, начинаясь в хвосте, Вирсунгов канал имеет диаметр всего около 2 мм, то проходя по телу, он становится чуть шире – 2-3 мм, а на выходе в головке он уже имеет диаметр около 4 мм. Форма Вирсунгова канала напоминает дугу и практически повторяет форму ПЖ.
По всей длине в него впадают дополнительные выводные протоки более мелкие по размеру или калибру. Их количество абсолютно разное у людей. Именно поэтому и расстояние между ними тоже неодинаковое. Магистральный тип системы предполагается наличияболее мелких канальцев, а при рассыпном – их бывает около 60. При этом в первом случае они находятся друг от друга на расстоянии примерно 1,5 см, а во втором оно значительно уменьшается.
В головке поджелудочной железы в главный проток впадает добавочный. Это слияние происходит за 2,5 или 3 см до главного сфинктера. Однако некоторые особи имеют чуть иное строение, и добавочный впадает в двенадцатиперстную кишку сам. Это не является отклонением. Такое строение выводных протоков примерно у третей половины человечества.
Аномалии в развитии выводной системы
Теперь, зная, куда впадают и открываются протоки поджелудочной железы, можно рассмотреть аномалии в развитии органа Наиболее частым недугом, связанным с поджелудочной железой, является закупорка Вирсунгова канал. Это приводит к развитию панкреатита. Не менее распространенным является и закупорка мелких канальцев. В медицине такое явление носит название «цепочки озер», что ведет к расширению протоков.
Иногда встречаются в строении протоков и существенные отклонения. Замечены случаи, когда главный канал разветвляется на определенном отрезке прохождения через поджелудочную железу. Таким образом, получается две основные ветви. Это чревато врожденным стенозом.
Расширение протока поджелудочной железы
В норме панкреатический проток может достигать максимального внутреннего диаметра равного 2 мм. Он хорошо визуализируется во время поперечного сканирования средней трети органа. При этом стенки органа гладкие, а просвет без камней. Расширение протока может наблюдаться при следующих отклонениях:
- наличие опухоли, которая располагается на головке;
- прерывание маленькими или средними камнями;
- перекрытие интрапанкреатического протока;
- проявление хронического панкреатита;
- последствия операции Уипла, а также частичная панкреатэктомия.
Канал селезенки поджелудочной железы
Некоторые специалисты называют канал селезенки поджелудочной железы «серым кардиналом организма». Его функциональные обязанности завязаны не только на обмене веществ, но и на взаимодействии с органами «системной очистки», которыми являются печень и почки.
В женском организме он может влиять на работу матки, ее функции, и на способность вынашивать ребенка. В мужском организме он оказывает весомое воздействие на выработку спермы, в частности на количество и качество. Воздействуя на некоторые биологически активные точки, которые располагаются на этом канале можно корригировать процессы в организме женщины, предотвращая нежелательные беременности.
Канал селезенки имеет и физиологическое действие, которое проявляется в:
- выполнении процесса расщепления пищевых масс;
- регуляции водного обмена;
- осуществлении процесса кроветворения.
Норма размера Вирсунгова протока поджелудочной железы
Форма Вирсунгова протока зависит от индивидуальных особенностей строения организма. Но наиболее часто встречается дугообразная, хотя может быть коленообразная, S-образная, плавно повторяющая изгибы поджелудочной железы. Согласно исследованиям основной его изгиб находиться возле головки, а другая часть, которая проходит сквозь тело органа, практически, полностью прямолинейна.
В основной проток, как в главную реку, впадают более мелкие каналы, из-за которых он постепенно расширяется и увеличивается в размере. При этом норма размера Вирсунгова протока составляет:
Дополнительный аберрантный проток поджелудочной железы
Аберрантный проток поджелудочной железы является аномалией, связанной с нарушением ротации и миграции, имеется порядка у 5% людей.
Обычно начало его расположено на головке органа, а заканчивается он сфинктером Хелли, который пропускает сок в двенадцатиперстную кишку. При закупоривании дополнительного протока наблюдается рецидив острого панкреатита.
Источник: http://zhkt.guru/podzheludochnaya-zheleza/stroenie/protoki
Вирсунгов проток не визуализируется: что это значит?
Наиболее информативной диагностической методикой при заболеваниях поджелудочной железы считается ультразвуковое исследование. Оно позволяет оценить состояние всех структур и частей органа, в том числе вирсунгова протока. Основные критерии, по которым врач определяет заболевания и аномалии поджелудочной железы – эхогенность (способность отражать звук), размеры и внешний вид органа. Иногда в протоколе УЗИ можно встретить фразу, которая вызывает беспокойство у пациентов: «вирсунгов проток не визуализируется». Что же означает подобный вывод, и о каких патологиях или недугах он может свидетельствовать?
Вирсунгов проток не визуализируется: что это значит?
Что такое вирсунгов проток?
Вирсунгов (панкреатический) проток представляет собой главную магистраль поджелудочной железы, в которую впадают мелкие, второстепенные протоки. Он тянется от хвоста органа через все его тело, доходит до задней части, и в длину составляет около 20 см, а ширина отличается в зависимости от участка – в начале около 2-х мм, далее 2-3 мм, а в конце, где находится сфинктер Одди, диаметр может достигать 4 мм. Форма канала практически точно повторяет форму поджелудочной железы, но иногда может быть кольцевидной или S-образной.
Строение Вирсунгова протока зависит от характерных особенностей организма человека – у большинства людей он соединяется с холедохом (общий желчный проток) и заканчивается в двенадцатиперстной кишке.
Расположение вирсунгова протока
Существует четыре типа слияния данных магистралей:
- холедох и вирсунгов проток впадают в двенадцатиперстную кишку, образуя что-то вроде ампулы, а кишечный сфинктер при сокращении полностью их закрывает (встречается у 55% человек);
- протоки соединяются рядом с двенадцатиперстной кишкой, но не сливаются воедино (наблюдается в 33% случаев);
- магистрали сливаются на некотором расстоянии от кишки, но заканчиваются в ней и соприкасаются стенками (8,5 % случаев);
- протоки впадают в кишечник независимо друг от друга (4%).
По всей длине канала в него впадают дополнительные протоки, имеющие меньший размер и диаметр. Их количество также отличается в зависимости от строения пищеварительной системы: при магистральном типе ЖКТ у человека имеетсявторостепенных протоков, при рассыпном – около 60. В первом случае мелкие каналы расположены на 1,5 см друг от друга, а вот втором значительно меньше.
Основная функция протока заключается в транспортировке панкреатического секрета, принимающего участия в процессе пищеварения, в желудочно-кишечный тракт. Патологии данной части органа говорят о различных заболеваниях, связанных с работой поджелудочной железы, а также являются важным критерием при проведении ультразвуковой диагностики.
Показания к УЗИ поджелудочной железы
В число показаний к проведению ультразвукового исследования поджелудочной железы входят:
- боли, локализующиеся в левом подреберье или отдающие в данную область, которые продолжаются несколько недель;
- неприятные ощущения, тяжесть или изжога, возникающие даже после приема незначительного количества пищи;
- появление желтого оттенка кожи и слизистых оболочек;
- дисфункция пищеварительной системы, сопровождающаяся запорами или поносами.
УЗИ поджелудочной железы
При появлении какого-либо из вышеперечисленных симптомов больному необходима комплексная диагностика всех органов, принимающих участие в процессе пищеварения, в том числе поджелудочной железы.
Важно! Работа поджелудочной железы тесно связана с деятельностью печени, поэтому при любых неприятных ощущениях в области печени необходимо проверить и поджелудочную железу.
Подготовка к ультразвуковому исследованию поджелудочной железы
Как правило, ультразвуковое исследование не требует от пациента специальной подготовки, но поджелудочная железа анатомически расположена рядом полыми органами (желудок, кишечник), поэтому результаты диагностики может исказить попавший оттуда воздух. Чтобы неточности при проведении УЗИ поджелудочной, больной должен правильно подготовиться к процедуре.
Так выглядит воспаленная поджелудочная железа
Исследование лучше всего проводить в утренние часы – в данное время показатели будут наиболее информативными. В течение 12 часов до проведения диагностики рекомендуется отказаться от приема пищи, а за несколько дней исключить употребление газированных напитков, сдобы, свежего хлеба, бобовых культур и других продуктов, которые способны вызвать газообразование. Если проводить УЗИ без предварительной подготовки, точность результатов может снизиться на 40%.
УЗИ поджелудочной: нормы и патологии
При проведении УЗИ врач исследует поджелудочную специальным датчиком, а на экране появляется изображение, по которому можно судить о ее состоянии. Существует несколько показателей, позволяющих определить нормы и патологии в строении органа.
Вирсунгов проток на УЗИ
- У здорового человека тело поджелудочной железы имеет однородную структуру (допускаются незначительные включения размером не более 3-х мм), четкие и ровные контуры, располагается в центре относительно позвоночного столба точно под желудком.
- Яркость и интенсивность картинки на мониторе зависит от эхогенности органа, то есть способности его тканей отражать звуковые волны – в норме эхогенность поджелудочной такая же, как у селезенки и печени.
- Орган на УЗИ должен хорошо визуализироваться – так, чтобы врач смог определить размеры всех его частей. Ширина тела при отсутствии патологий составляетмм, головки –мм, хвоста –мм.
Для оценки крупных сосудов, которые находятся рядом с поджелудочной железой и снабжают ее кровью, дополнительно проводится дуплексное сканирование органа. Расшифровка результатов диагностики проводится с учетом всех показателей и осуществляется исключительно лечащим врачом.
Анатомическая вариабельность вирсунгова протока
При панкреатите, опухолевых процессах и других заболеваниях поджелудочной железы контуры органа становятся размытыми, неравномерными, он увеличивается в размерах, а эхогенность значительно повышается или, наоборот, снижается. Иногда изменения наблюдаются во всем органе, а иногда – в отдельных его сегментах.
Для справки! Размеры поджелудочной железы во многом зависят от индивидуальных особенностей организма, и могут значительно отличаться у разных людей. При постановке диагноза, как правило, учитываются верхние границы нормы, но при отсутствии серьезных изменений в структуре тканей и биохимических анализах крови их превышение не говорит о наличии патологий.
Видео — Анатомия поджелудочной железы
Вирсунгов проток на УЗИ
Изменения Вирсунгова протока – один из наиболее информативных диагностических критериев при определении заболеваний поджелудочной. В норме он хорошо визуализируется на мониторе, имеет ширину около 2-х мм и ровную форму, которая зависит от особенностей организма.
Следует отметить, что фраза «Вирсунгов проток не визуализируется» в протоколе УЗИ далеко не всегда говорит о патологиях работы поджелудочной железы – иногда это может происходить из-за характерного строения органа и его глубокого расположения в теле человека. Согласно медицинской статистике, четко визуализировать Вирсунгов проток удается только в 56-80% случаев – у остальных людей это невозможно. А вот изменения контуров канала, его расширение или сужение говорит о наличии заболеваний, требующих немедленного лечения.
Источник: http://stomach-info.ru/bolezni-podzheludochnoy-zhelezy/podzheludochnaya-zheleza/virsungov-protok-ne-vizualiziruetsya-chto-eto-znachit.html
Ввирсунгов проток поджелудочной железы: лечение при расширении и сужении
Вирсунгов проток выступает основным (магистральным) протоком поджелудочной железы, в него вкрапляются более мелкие протоки. Его расширение либо стеноз (стойкое снижение) – это не самостоятельное заболевание, а симптом других патологий, чаще острого либо хронического воспаления ПЖ.
Если наблюдается сужение протоков поджелудочной железы, лечение данного заболевания происходит совместно с терапией первичной патологии. Для восстановления требуется устранить первоисточник симптома. В большинстве случаев проблема требует хирургического вмешательства.
Магистральный проток входит в желчный канал, затем в 12-перстную кишку. Функция состоит в доставке панкреатического сока в тракт пищеварения. Форма аналогична поджелудочной железе. Канал берет начало у хвоста органа, пересекает все тело до головки. Длина варьируетсясантиметров и диаметр 4 мм.
Поступление секрета ПЖ регулируется с помощью специальной гладкой мышцы. Заболевания внутреннего органа приводят к снижению продуцирования сока либо к его агрессивному влиянию на собственные ткани. Как результат, диагностируется воспаление протока, что приводит к нарушению процессов пищеварения.
Магистральный проток поджелудочной железы
Проток, по которому доставляется секрет в 12-перстную кишку, считается главным у ПЖ. Канал, в который вливается множество мельчайших протоков, образует целую систему канальцев. На конце располагается сфинктер, регулирующий поступление биологической жидкости.
Форма дугообразная, повторяющая изгиб ПЖ. Однако некоторые изменения в организме могут привести к коленообразной либо S-образной форме. У каждого человека количество вспомогательных протоков отличается.
Если Вирсунгов канал характеризуется магистральным строением, то у человека насчитывается около 30 маленьких выводных канальцев. Когда говорят о неравномерном или рассыпном строении, то больше 50.
В ситуации магистральной структуры вспомогательные дольковые каналы локализуются на расстоянии до 2 см друг от друга. Когда у пациента имеется рассыпной вариант системы, то промежутки существенно укорачиваются.
Основной проток ПЖ сливается с общим желчным протоком и впоследствии впадает в 12-перстную кишку. Но в медицинской практике встречаются случаи, когда анатомическое строение несколько измененное. Например, Вирсунгов проток впадает в систему желудочно-кишечного тракта обособлено от холедоха. Такая локализация характерна для 15-20% людей, не считается патологией.
Встречаются вариации строения внутренних органов, на фоне которых под воздействием определенных факторов, главный проток разветвляется на 2 ветки, обособленно работающие, вследствие чего образуется два основных канала.
Такое строение носит врожденную природу, встречается достаточно редко, приводит к значительному сужению либо полному закрытию протоков.
Аномальное строение протоков
Изменения в работе ПЖ, открытие дополнительных каналов, расширение главного панкреатического протока, его сужение и пр. аномальные процессы – все это приводит к нарушению работы пищеварительной системы.
Генетические дефекты способны спровоцировать раздвоение магистрального канала, вследствие чего образуется несколько пар ветвей. Когда канал сужается, то говорят о стенозе – устойчивое сужение каналов.
Из-за застоя либо закупоривания мельчайших канальцев наблюдается возникновение проблем с пищеварением. Застои и изменение жидкости приводит к развитию кистозного фиброза, что ведет к диффузным преобразованиям не только в железе, но и в некоторых системах организма.
Нормальный размер, в частности, диаметр магистрального протока 2 мм. Если наблюдается его увеличение либо уменьшение, то автоматически нарушается работа ПЖ. Когда Вирсунгов проток поджелудочной железы расширен, это приводит к образованию камней, опухолевым новообразованиям.
Когда перекрывается внутренний панкреатический проток, то развивается хроническая форма панкреатита. Острые приступы, повторяющиеся с завидной частотой, нередко требуют хирургического вмешательства с полной резекцией внутреннего органа.
Причины и симптомы расширения главного протока
Расширение Вирсунгова протока поджелудочной железы у взрослых людей на 80% совпадают с этиологией других поражений внутреннего органа. Примерно в 30% клинических картин не удается установить причины увеличения, вследствие чего патогенез так и остается загадкой.
К провоцирующим факторам умеренного либо чрезмерного расширения относят: хирургическое вмешательство на желчевыводящих путях либо желудке, патологии 12-перстной кишки, травмы в области брюшины.
Причины вялотекущего воспалительного процесса в ПЖ обусловлены злоупотреблением спиртными напитками, воздействием некоторых медикаментозных препаратов (антибактериальные и гормональные лекарства). А также гормональным дисбалансом, инфекционными болезнями.
Когда расширен проток поджелудочной железы, иногда патогенез основывается на наследственной предрасположенности. В этом случае проявляется «генетический» панкреатит, приводящий к изменениям в близлежащих органах и мягких тканях.
К основному клиническому проявлению относят нарушение работы тракта пищеварения. Панкреатит способен провоцировать как сужение, так и увеличение магистрального протока. В медицинской практике такой синдром получил название «цепочка озер».
Контуры панкреатического канала приобретают неравномерность, в просвете наблюдаются твердые вкрапления – камни. Клинические проявления:
- Сильнейший болевой синдром в области подреберья. Лекарственные средства не помогают купировать боль.
- Нарушение пищеварения, проявляющееся длительным поносом с вкраплениями не переваренных кусочков пищи.
- Тошнота, неукротимая рвота.
- Понижение аппетита и пр.
Специфической симптоматики, которая указывает именно на стойкое расширение главного протока поджелудочной железы, не существует.
Диагностика
Современные диагностические мероприятия помогают выявить минимальные преобразования протока, дают оценку состоянию ПЖ. Эндоскопическая ретроградная панкреатохолангиография предстает наиболее информативной методикой, позволяющей оценить диаметр канала.
Этот специфический метод диагностики дает представление медицинскому специалисту не только о канале, но и о функциональном статусе протоков ПЖ и желчных каналов. В ходе медицинской манипуляции доктор наполняет каналы посредством контрастных веществ, после используют рентгеновский аппарат.
Осуществляются лабораторные анализы. Необходимо сделать развернутый биохимический анализ крови, изучить липидный профиль, качественный состав крови, определить концентрацию ферментов органа пищеварительной системы, общий анализ мочи.
К дополнительным методам диагностики относят:
- Сонография (ультразвуковое исследование) органов брюшной полости. Оно позволяет визуализировать главный канал, измерить его диаметр. Методика результативна в тех картинах, когда пациент не страдает ожирением. Вирсунгов канал легче визуализируется в теле ПЖ, чем в хвосте или головке, что обусловлено особенностями локализации по отношению к пучку ультразвуковых волн.
- МРТ помогает визуализировать желчевыводящие пути и протоки ПЖ, позволяет детально рассмотреть окружающую паренхиму.
Эндоскопическая ретроградная панкреатохолангиография является инвазивной методикой, поэтому назначается в тех случаях, когда МРТ и УЗИ оказались неинформативными способами.
Лечебные мероприятия
Когда диагностика подтверждает расширение магистрального протока, то доктор, в частности хирург, выбирает тактику хирургической терапии. Она обусловлена особенностями клинической картины, возрастом пациента, степенью сужения и др. факторами.
Хирург может провести реканализацию стенозированной области посредством чрескожного эндопротезирования. В качестве альтернативы осуществляется открытая реконструкция Вирсунгова протока и желчевыводящих путей либо резекция головки ПЖ с последующей пластикой желчевыводящих путей. Последний вариант проводится крайне редко.
Терапия при расширении протока совпадает с алгоритмом лечения основной патологии – панкреатит. Когда нормализуется деятельность внутреннего органа, нивелируется воспалительный процесс, в норму приходят и протоки.
Схема лечения острого панкреатита:
- Отказ от еды. Голодание при панкреатите надо соблюдать на протяжении всего периода обострения.
- Применение спазмолитиков.
- Внутривенное введение коллоидного и солевого раствора.
- Назначение медикаментов, которые угнетают активность пищеварительных ферментов.
Иногда требуется оперативное вмешательство. Например, частичная резекция какой-то части ПЖ, либо удаление камней в протоках.
Вялотекущий панкреатит, провоцирующий постоянное расширение главного протока, лечится с помощью оздоровительного питания, приема витаминов и минеральных комплексов. Также назначают лекарства, купирующие болевой синдром, рекомендуется заместительная терапия ферментативными средствами.
Прогноз на фоне своевременного и адекватного медикаментозного лечения поджелудочной железы положительный. К мерам предупреждения расширения протока относят диету номер 5, отказ от спиртных напитков, своевременную терапию желчевыводящих путей и патологий ПЖ.
Как избежать осложнений и каким образом лечить острый панкреатит рассказано в видео в этой статье.
Источник: http://diabetik.guru/info/suzhenie-protokov-podzheludochnoj-zhelezy-lechenie.html
Вирсунгов проток
Вирсунгов проток — магистральный проток поджелудочной железы, в него вливаются более мелкие дольковые протоки. Начинается в области хвоста поджелудочной, проходит через её тело до головы. Находится у задней поверхности железы. Протяженность протокасм, диаметр в головной части органа 3-4 мм, в хвостовой 1-2.
У большинства вирсунгов проток сливается с холедохом (общим желчным протоком), а затем открывается через большой сосочек в 12-перстную кишку. У 20% субъектов он впадает в кишечник отдельно от желчного протока, на пару сантиметров выше фатерова сосочка.
В ацинусах поджелудочной железы секретируется пищеварительный сок. По древовидной системе канальцев он поступает в вирсунгов проток, накапливается в нем и выделяется в кишку, обеспечивая пищеварение. Регулирует поступление панкреатического сока и желчи гладкая мышца, сфинктер Одди. При заболеваниях поджелудочной железы в протоке происходят изменения, которые выявляют при помощи современных методов диагностики. Наиболее информативной является эндоскопическая ретроградная панкреатохолангиография. У трети обследуемых вирсунгов проток виден при сонографии, его состояние можно также оценить при компьютерной томографии.
Острое воспаление поджелудочной железы сопровождается расширением протока. При хроническом панкреатите могут наблюдаться его расширения, чередующиеся с участками сужений. Специалисты называют такую картину симптомом «цепочки озёр». Стенки канала утолщаются, контур становится неровным. В просвете бывают включения — кальцификаты. При кистозе поджелудочной железы имеются сообщения протока с кистами, чередуются участки расширений и сужений, в просвете бывают камни.
Рак поджелудочной железы проявляется закупоркой протока, одиночным его сужением. При лямблиозе вирсунгов проток имеет утолщенные плотные стенки. Тяжёлое наследственное заболевание муковисцидоз сопровождается формированием множественных участков сужений, образованием камней в его просвете, блокадой протока в области головы поджелудочной железы. Травмы поджелудочной могут также приводить к изменениям протока.
Доверьтесь специалистам, по совокупности обследований они смогут поставить верный диагноз, назначить лечение.
Источник: http://www.gastra.ru/virsungov-protok.html
Что такое вирсунгов проток, и каким заболеваниям он может быть подвержен?
Вирсунгов проток — это главный панкреатический канал, который имеет протяженность по всей длине поджелудочной железы и доходит до ее задней поверхности. Он образован из совокупности более мелких протоков долек органа и имеет длину примерно 20 см. Его размер и форма отличаются у разных людей, так как каждый организм имеет индивидуальное строение. Назван в честь открывшего его немецкого анатома Иоганна Георга Вирсунга.
Главная функция протока — транспортировка секрета поджелудочной железы, участвующего в процессе переваривания пищи, в пищеварительный тракт. Поступление панкреатического секрета регулирует гладкая мускулатура. При нарушенном функционировании поджелудочной железы выработка сока снижается, и он начинает воздействовать на ткань органа. Вследствие чего железа начинает воспаляться, диаметр протока меняется, и пищеварение нарушается. Самое распространенное заболевание поджелудочной железы — панкреатит.
В последнее время количество людей, заболевших панкреатитом, стремительно возросло. Во многом это зависит от образа жизни и окружающей среды. Причины возникновения острого панкреатита могут быть следующие:
- неправильное питание;
- несоблюдение распорядка дня;
- длительный прием определенных лекарственных средств;
- злоупотребление алкоголем;
- частое переедание;
- одновременный прием жирной пищи и алкоголя;
- наличие злокачественных опухолей пищеварительного тракта;
- нарушение целостности покрова поджелудочной железы, в том числе при хирургическом вмешательстве;
- наличие камней в протоке желчных путей;
- отравление алкоголем;
- нарушение обмена веществ;
- гормональный сбой;
- сужение вирсунгова протока;
- неправильное функционирование эндокринной системы;
- повышенный уровень кальция в крови;
- недавно перенесенные инфекционные и вирусные заболевания;
- гепатит.
Панкреатит может носить также хронический характер. К его причинам относятся:
- курение и чрезмерное употребление алкоголя;
- несбалансированное питание;
- желчнокаменные болезни;
- хронические и острые заболевания желудка и двенадцатиперстной кишки;
- плохая наследственность;
- аутоиммунные заболевания поджелудочной железы;
- застойные явления в венах поджелудочной железы;
- длительное применение лекарственных препаратов, оказывающих токсическое действие на поджелудочную железу.
Отличие острой и хронической форм панкреатита состоит в том, что первая из них может быть вылечена, в то время как вторая остается с человеком на всю жизнь.
Самым первым симптомом развития панкреатита является боль. Она чаще всего носит режущий, тупой характер и локализуется в правом или левом подреберье. При воспалении всего органа боль становится опоясывающей. Если вовремя не принять меры по оказанию первой медицинской помощи, то больной может умереть в результате болевого шока. Еще один характерный симптом — высокая температура. Давление при этом может как подниматься, так и опускаться. Цвет лица постепенно начинает приобретать сероватый оттенок.
Кроме того, первым проявлениям панкреатита свойственны головокружение, тошнота, сухость во рту, язык покрывается желтым налетом, иногда присутствует рвота с желчью. Поэтому принимать пищу во время приступа нельзя. Из-за рвоты у человека может наблюдаться постоянная одышка, повышенное потоотделение. Возможно вздутие живота, диарея или запор, так как желудок и кишечник не способны сокращаться во время приступа. Мышцы живота при этом находятся в расслабленном состоянии. Около пупка или на пояснице могут появиться синюшные или сине-зеленые пятна. Это происходит из-за того, что кровь из воспаленного органа проникает в подкожную область живота. Из-за сильного сдавливания желчного протока тканями железы наблюдается желтуха, то есть желтоватый цвет глазного яблока и кожи по всему телу.
Способ лечения при панкреатите подбирается сугубо индивидуально. При этом подбирается целый комплекс мероприятий, направленных на устранение заболевания. В первую очередь больному необходим полный покой и постельный режим. Запрещается употреблять жареную и жирную пищу, так как она может усилить симптомы. Также необходимо полностью исключить алкоголь. При тяжелых формах заболевания пациенту необходимо полное голодание, сроком от 1 до 3 дней. В это время питание происходит внутривенным способом.
В запущенных случаях может потребоваться оперативное вмешательство, в ходе которого используется лапароскопический метод, позволяющий установить дренажи. В послеоперационный период обычно назначается курс антибиотиков и препаратов, устраняющих воспалительные процессы в организме.
При лечении панкреатита врач может назначить следующие лекарственные средства:
- препараты кальция;
- желчегонные средства;
- гормональные препараты;
- лекарства с действием седативной направленности;
- метаболитные комплексы;
- лекарственные средства, обладающие обволакивающим действием.
Лечение хронической формы панкреатита включает в себя прием витаминных комплексов, а также ферментных и желчегонных лекарственных препаратов, таких как Креон, Фестал, Дигестал, Панцитрат. При нарушениях работы кишечника могут быть назначены следующие препараты: Цизаприд, Дуоденостаз, Домперидон.
Источник: http://zdorpechen.ru/anatomiya/virsungov-protok
Расширение Вирсунгова протока
Вирсунгов проток – это основной (магистральный) проток поджелудочной железы, в который вливаются более мелкие протоки. Расширение вирсунгова протока – это не сама болезнь, но симптом различных патологий поджелудочной железы, чаще всего – панкреатита. Таким образом, лечение данной патологии происходит совместно с терапией первичного заболевания.
Вирсунгов проток вливается в общий желчный канал и далее – в двенадцатиперстную кишку. Физиологическая функция протока – доставка секрета поджелудочной железы в пищеварительный тракт. Форма протока повторяет форму поджелудочной железы. Проток начинается у хвоста органа, проходит через все тело до его головы, имеет 20 см в длину и 4 мм в диаметре в средней части.
В поджелудочной железе вырабатывается пищеварительный сок, который по разветвленной системе канальцев поступает в вирсунгов проток и участвует в процессе переваривания пищи.
Поступление панкреатического секрета регулирует специальная гладкая мышца. Болезни поджелудочной железы приводят к сниженной выработке сока или к воздействию оного на ткань органа. В результате железа воспаляется, проток меняет диаметр, а пищеварение нарушается.
Причины
Причины патологии в основном совпадают с причинами возникновения панкреатита и других поражений поджелудочной железы. Поскольку определить причину воспалительных процессов данного органа удается лишь в 70% всех клинических ситуаций, иногда этиология (природа) патологических изменений так и остаётся загадкой.
Факторами, которые могут спровоцировать аномальное расширение канала, могут выступать:
- Хирургические операции на желчевыводящих путях и желудке;
- Болезни двенадцатиперстной кишки;
- Травматические повреждения брюшной полости;
- Регулярное употребление алкоголя;
- Воздействие некоторых лекарств (антибиотиков, эстрогенов);
- Инфекционные заболевания;
- Гормональные сбои.
В некоторых случаев аномальное расширение диаметра протока обусловлено генетической предрасположенностью: развитие наследственного панкреатита приводит к изменениям в сопутствующих тканях и органах.
Симптомы
Основной симптом – нарушение пищеварительного процесса. Панкреатит вызывает и расширение, и сужение участков вирсунгова протока. Такую картину специалисты именуют «синдром цепочки озер». Контур канала становиться неровным, в его просвете встречаются твердые включения – кальцификаты или камни.
Дополнительными симптомами заболевания могут быть:
- Сильные боли в области подреберья (болевые ощущения не купируются анальгетиками и спазмолитиками);
- Диарея, кашицеобразный стул;
- Тошнота, рвота;
- Потеря веса;
- Снижение аппетита.
Специфические признаки, указывающих на стойкое расширение канала поджелудочной железы, не выявлены.
Диагностика
Современные диагностические методы позволяют выявить минимальные изменения диаметра вирсунгова протока, а заодно и оценить состояние поджелудочной.
Наиболее информативным и показательным методом диагностики состояния вирсунгова протока выступает эндоскопическая ретроградная панкреатохолангиография.
Этот специфический метод исследования позволяет определить диаметр, функциональный статус протоков поджелудочной железы и желчных протоков.
В ходе процедуры протоки наполняются контрастным веществом (посредством его введения через эндоскоп), затем ведется наблюдение через рентгеновский аппарат.
Другие методы диагностики:
- УЗИ брюшной полости (сонография);
- Компьютерная томография;
- Общие лабораторные анализы крови, кала, мочи для оценки функционального статуса пищеварительной системы и всего организма.
Проводится также предварительная беседа с пациентом на первичном приеме у гастроэнтеролога, в ходе которой составляется подробный анамнез и выясняются подробности симптоматики.
Лечение
Терапевтическое воздействие при расширении вирсунгова протока совпадает с лечением первичного заболевания – панкреатита. Когда поджелудочная железа приходит в норму, стабилизируются и её протоки.
Острый панкреатит лечат с помощью голодной диеты, медикаментозной терапии анальгетиков. Назначаются также капельницы для введения коллоидного и солевого раствора и лекарств, угнетающих активность ферментов.
В некоторых ситуациях может потребоваться хирургическое вмешательство: удаление конкрементов (камней), резекция воспалившегося участка поджелудочной железы.
Хронический панкреатит, вызывающий постоянное расширение вирсунгова протока, лечат с помощью диетического питания, витаминотерапии, употребления назначенных врачом обезболивающих препаратов и заместительной терапии ферментативными лекарствами.
Диета при расширении протока предполагает строгое ограничение в меню жирной пищи и быстрых углеводов. Предпочтительно питаться диетическим мясом и «медленными» углеводами.
Прогноз и профилактика
Прогноз при своевременном и адекватном лечении благоприятный. Меры предупреждения расширения вирсунгова протока — здоровое питание, исключение алкоголя, своевременное лечение желчных путей и патологий поджелудочной железы.
Какую роль играет поджелудочная железа в процессе пищеварения смотрите далее.
Как мы экономим на добавках и витаминах: витамины, пробиотики, муку без глютена и пр. и мы заказываем на iHerb (по ссылке скидка 5$). Доставка в Москву всего 1-2 недели. Многое дешевле в несколько раз, нежели брать в российском магазине, а некоторые товары в принципе не найти в России.
Источник: http://gastromap.ru/node/2258
Вирсунгов проток не визуализируется что это значит
Ультразвуковой метод обследования широко используется в диагностике большинства соматических заболеваний. Постоянный прогресс этой области медицины позволяет расширять диагностические возможности и повышать их значимость и достоверность. В протоколе УЗИ нередко можно встретить такую фразу, как повышенная эхогенность того или иного органа. Причины этого заключения могут носить как функциональный, то есть обратимый, характер, так и свидетельствовать о серьезной патологии.
Эхогенность органа в УЗИ
Под эхогенностью понимают способность исследуемого органа отражать, испускаемые датчиком, ультразвуковые высокочастотные волны. В первую очередь она зависит от таких акустических свойств обследуемого объекта:
Обозначена прямая зависимость между морфологическим и ультразвуковым строением органа: чем больше в нем содержится жидкости, тем ниже будет эхогенность и, наоборот, чем меньше жидкости – тем выше эхогенность.
Различают такие виды эхогенности образования:
- изоэхогенная (характеризует однородную структуру, которая имеет одинаковую плотность с окружающими ее тканями и органами);
- гипоэхогенная (термин описывает объект, который обладает слабой отражающей способностью и имеет меньшую плотность, чем рядом расположенные структуры);
- анэхогенная или звукопрозрачная (в этом случае эхо-сигналы отсутствуют полностью; как правило, такое явление характерно для ультразвука, проходящего через жидкостную среду (желчный или мочевой пузырь));
- гиперэхогенная (термин описывает объект, имеющий высокую плотность, которая превышает таковую у рядом расположенных образований);
- дистальная «тень» (визуализируется в том случае, когда за гиперэхогенной структурой отсутствуют эхо-сигналы (например, при конкременте в желчном пузыре)).
Не всегда повышенную эхогенность стоит считать патологией, так как это скорее условный термин. Связано это с тем, что каждый орган имеет свою плотность и, следовательно, эхогенность. Грамотный специалист знает характеристики каждой структуры, что позволяет ему отдифференцировать норму от отклонений.
Эхогенность отдельных органов на УЗИ
Выполняя процедуру, врач ультразвуковой диагностики оценивает размеры органа, его контуры, однородность и обязательно степень эхогенности, которая может указать на наличие различных патологических процессов в исследуемом объекте.
Изменения структуры поджелудочной железы
В норме поджелудочная железа располагается в проекции эпигастральной области и имеет следующие эхо-признаки.
- Эхогенность паренхимы поджелудочной железы сопоставима с таковой у печени и обозначается как средняя. С возрастом железа претерпевает изменения, и паренхима становится более плотной.
- Обычно орган представлен «гантелевидной» или «колбасовидной» формой (ввиду того, что железа состоит из головки, тела и хвоста).
- Контуры четкие и ровные, хорошо отграничены от окружающих тканей и структур.
- Эхоструктура однородная и мелкозернистая (возможны и другие ее варианты: гомогенная или крупнозернистая).
- Вирсунгов проток имеет вид продолговатого анэхогенного тяжа, диаметр которого в норме колеблется от 1,6 до 2,6 мм.
Говорить о том, что эхогенность поджелудочной железы повышена можно в том случае, когда ее цвет на экране аппарата имеет более белый оттенок и находится в более ярких диапазонах, чем цвет ткани печени.
Распространенные причины гиперэхогенности перечислены ниже.
- Интерстициальный отек железистой ткани в результате острого реактивного панкреатита. Кроме изменения плотности наблюдается и увеличение органа в размерах.
- Повышенная эхогенность поджелудочной будет при панкреонекрозе. В этом случае на фоне неоднородных гиперэхогенных изменений визуализируются гипо- и анэхогенные участки, свидетельствующие о некрозе.
- Диффузный фиброз в результате хронического (аутоиммунного, алкогольного, инфекционного, лекарственного) панкреатита. В основе изменений лежит замещение нормальной ткани органа соединительной тканью.
- Значительно повышена эхогенность поджелудочной будет при липоматозе (жировая инфильтрация органа). Железа имеет размытые контуры и достаточно светлый или даже белый оттенок по сравнению с другими образованиями.
- Сахарный диабет, при котором более, чем 90 % ткани органа разрушено.
Эхоструктура матки и ее изменения
В норме в матке происходят ежемесячные циклические изменения под влиянием гормонов гипофиза и яичников. В результате этого она имеет разные показатели на УЗИ, коррелирующие с фазой менструального цикла.
Орган представлен грушевидной формой, а у рожавших женщин имеет тенденцию к округлости. Нормальный миометрий характеризуется средней эхогенностью, которая сопоставима с таковой у здоровой печени и поджелудочной железы.
Эндометрий же претерпевает выраженные функциональные изменения.
- На 5-7-й день цикла он имеет более низкую эхогенность и гомогенную структуру. В центре матки визуализируется тонкая линия с гиперэхогенным сигналом, которая представляет собой стык заднего и переднего листков внутренней оболочки.
- К 8-10-му дню эхоструктура эндометрия практически не изменяется, отмечается лишь некоторое его утолщение.
- Най день усиливается его плотность, что соответствует средней эхогенности.
- Дого дня плотность оболочки растет медленно.
- Най день эндометрий можно охарактеризовать как гиперэхогенный, что делает центральную линию практически незаметной.
- К концу периода внутренняя выстилка матки имеет гиперэхогенную и неоднородную структуру.
Причинами повышенной эхогенности матки чаще всего выступают: воспаление, фибромиома, полипы, эндометриоз и злокачественный неопластический процесс. Эндометрий же становится гиперэхогенным в определенные дни цикла, а также в результате воспаления, появления в нем злокачественного новообразования или аденомиоза или при беременности (происходит гипертрофия функционального слоя и желез).
Изменения в яичниках
Этот парный орган располагается в полости малого таза и посредством фаллопиевых труб сообщается с маткой. Аналогично эндометрию в яичниках также происходит большое количество изменений, связанных с менструальным циклом.
В норме они имеют овоидную форму, бугристый контур за счет растущих фолликулов, гипоэхогенную структуру с анэхогенными округлыми включениями по периферии.
Эхогенность яичников зачастую повышается при диффузном склерозе (как при синдроме Штейна-Левенталя), длительном и вялотекущем воспалении, а также при их злокачественном перерождении.
Изменения строения молочных желез
Молочные железы женщины – это важный орган репродуктивной системы, которому необходимо уделять особое внимание. Ввиду роста злокачественных новообразований маммологи рекомендуют ежегодно выполнять скрининговое обследование молочных желез с помощью маммографии или УЗИ.
Такие железы также склонны к циклическим изменениям, а их нормальная эхоструктура зависит от возраста женщины.
- В репродуктивном периоде (с 18 до 35 лет) железистая ткань представлена гомогенным мелкозернистым образованием повышенной или средней эхогенности, в толще которой виднеются трубчатые анэхогенные структуры (млечные протоки).
- В позднем репродуктивном возрасте визуализируется достаточно толстый гипоэхогенный слой, представленный подкожно жировой клетчаткой. Вокруг нее располагается соединительная ткань, виднеющаяся на УЗИ в виде гиперэхогенного ободка.
- У женщин старше 55 лет вещество молочной железы заменяются преимущественно жировой тканью, что также находит свое отображение на экране УЗ-аппарата. Железе соответствует гипоэхогенный участок с редкими гиперэхогенными округлыми включениями.
Причины патологического повышения эхогенности молочных желез перечислены ниже.
- Мастопатии, возникающие в результате гормонального дисбаланса. В этом случае повышение эхогенности связано с разрастанием фиброзной ткани (как диффузно, так и в виде узелков).
- Фиброаденома – наиболее частая доброкачественная опухоль молочных желез, встречающаяся преимущественно у женщин репродуктивного возраста. Чаще всего это солитарное образование с большим содержанием соединительнотканных волокон, что делает его гиперэхогенным на эхографии. Хотя в литературе указано, что это новообразование может иметь различную эхогенность.
- Запущенные формы мастита – неспецифического воспаления ткани железистого органа. На поздних стадиях заболевания молочная железа имеет большое количество гиперэхогенных включений с аналогичной плотной капсулой.
Повышенная эхогенность почек
Эхоструктура здоровых почек неоднородная за счет наличия мозгового и коркового слоя. Контуры ровные и четко отграниченные от окружающих образований. В норме лоханки и чашечки практически не визуализируются. «Содержимое» мочеточников имеет пониженную эхогенность, а их стенки представлены светлым эхосигналом.
Причины усиления отражающей способности почек представлены ниже.
- Новообразования. Причем, неровность контуров указывает на злокачественный характер опухоли.
- Умеренно повышенная эхогенность почек свидетельствует о дисметаболической нефропатии (то есть о песке в почках).
- Конкременты определяются как гиперэхогенные участки разных размеров и форм.
- Треугольные гиперэхогенные зоны в паренхиме почки – признак кровоизлияния.
- Увеличение плотности органа (из-за отека) наблюдается при остром пиелонефрите.
Повышенная эхогенность печени
На нормальных эхограммах паренхима печени представляется однородной структурой средней эхогенности и считается эталоном для сравнения эхогенности поджелудочной железы и почек. Контур ее ровный и являет собою четкий линейный гиперэхогенный сигнал на всех срезах.
Эхогенность печени повышена при:
- хроническом гепатите различного генеза;
- наследственной болезни Гоше (в основе лежит дефицит лизосомного фермента);
- болезни Вильсона-Коновалова (происходит накопление меди в печени);
- врожденном и приобретенном фиброзе печени;
- циррозе;
- эхогенность печени также повышена при дефиците антитрипсина;
Структура желчного пузыря
Форма желчного пузыря достаточно вариабельна: от грушевидной до цилиндрической или эллипсоидной. Он имеет однородную анэхогенную структуру. Стенка здорового пузыря находится в пределах 1-3 мм.
Причины повешенной эхогенности:
- острый и хронический холецистит;
- застой желчи (особенно при гипомоторном типе дискинезии желчевыводящих путей);
- калькулезный холецистит (плотность эхокартинки обусловлена скоплением гиперэхогенных камней);
Изменения структуры селезенки
Располагаясь в верхнем левом квадранте живота, селезенка на эхограмме представлена серповидным образованием с четкими ровными контурами. Паренхима ее имеет однородную структуру и эхогенность, которая незначительно выше таковой у печени и у коркового слоя почки. Несмотря на то, что патология селезенки встречается достаточно редко, выделяют следующие причины усиления ее эхосигнала:
- «старый» инфаркт (кровоизлияние);
- кальцификаты (чаще всего они появляются при длительном приеме лекарственных средств по типу антиконвульсантов и т.д.).
Эхогенность паренхимы щитовидной железы
Во время ультразвукового обследования оценивают размеры, объем железы, а также ее структуру и локализацию. В норме контуры железы ровные, с деформацией в некоторых местах (в области расположения трахеи). Доли имеют мелкозернистую гипоэхогенную структуру. Перешеек характеризуется несколько большей плотностью. В режиме ЦДК можно увидеть срезы сосудов и отличить их от фолликулов.
Повышенная эхогенность щитовидной железы встречается при:
- хроническом аутоиммунном и подостром тиреоидите;
- узловом и диффузном зобе;
- ее злокачественном перерождении.
Изменение эхогенности при беременности
Во время выполнения скринингового УЗИ при беременности, врач также может обнаружить некоторые отклонения в плотности важных органов и структур.
Гиперэхогенность стенок кишечника плода нередко указывает на его ишемию в результате некротического энтероколита или муковисцидоза. Повышение эхосигнала в плаценте может сигнализировать о таких серьезных проблемах, как отслойка или инфаркт оболочки, отложение в ней кальцификатов, что требует изменение тактики ведения беременности и предстоящих родов. Также возможно увеличение УЗ-плотности амниотической жидкости, например, при попадании в нее мекония.
Усиление эхо-сигнала органа нередко указывает на наличие в нем патологии. Однако удостоверится в диагнозе можно лишь только после полного и тщательного обследования. Не стоит забывать, что УЗИ – это дополнительный метод диагностики соматических заболеваний.
01 Причины и симптомы возникновения панкреатита
В последнее время количество людей, заболевших панкреатитом, стремительно возросло. Во многом это зависит от образа жизни и окружающей среды. Причины возникновения острого панкреатита могут быть следующие:
- неправильное питание;
- несоблюдение распорядка дня;
- длительный прием определенных лекарственных средств;
- злоупотребление алкоголем;
- частое переедание;
- одновременный прием жирной пищи и алкоголя;
- наличие злокачественных опухолей пищеварительного тракта;
- нарушение целостности покрова поджелудочной железы, в том числе при хирургическом вмешательстве;
- наличие камней в протоке желчных путей;
- отравление алкоголем;
- нарушение обмена веществ;
- гормональный сбой;
- сужение вирсунгова протока;
- неправильное функционирование эндокринной системы;
- повышенный уровень кальция в крови;
- недавно перенесенные инфекционные и вирусные заболевания;
- гепатит.
Панкреатит может носить также хронический характер. К его причинам относятся:
- курение и чрезмерное употребление алкоголя;
- несбалансированное питание;
- желчнокаменные болезни;
- хронические и острые заболевания желудка и двенадцатиперстной кишки;
- плохая наследственность;
- аутоиммунные заболевания поджелудочной железы;
- застойные явления в венах поджелудочной железы;
- длительное применение лекарственных препаратов, оказывающих токсическое действие на поджелудочную железу.
Отличие острой и хронической форм панкреатита состоит в том, что первая из них может быть вылечена, в то время как вторая остается с человеком на всю жизнь.
Самым первым симптомом развития панкреатита является боль. Она чаще всего носит режущий, тупой характер и локализуется в правом или левом подреберье. При воспалении всего органа боль становится опоясывающей. Если вовремя не принять меры по оказанию первой медицинской помощи, то больной может умереть в результате болевого шока. Еще один характерный симптом — высокая температура. Давление при этом может как подниматься, так и опускаться. Цвет лица постепенно начинает приобретать сероватый оттенок.
Кроме того, первым проявлениям панкреатита свойственны головокружение, тошнота, сухость во рту, язык покрывается желтым налетом, иногда присутствует рвота с желчью. Поэтому принимать пищу во время приступа нельзя. Из-за рвоты у человека может наблюдаться постоянная одышка, повышенное потоотделение. Возможно вздутие живота, диарея или запор, так как желудок и кишечник не способны сокращаться во время приступа. Мышцы живота при этом находятся в расслабленном состоянии. Около пупка или на пояснице могут появиться синюшные или сине-зеленые пятна. Это происходит из-за того, что кровь из воспаленного органа проникает в подкожную область живота. Из-за сильного сдавливания желчного протока тканями железы наблюдается желтуха, то есть желтоватый цвет глазного яблока и кожи по всему телу.
02 Необходимое лечение
Способ лечения при панкреатите подбирается сугубо индивидуально. При этом подбирается целый комплекс мероприятий, направленных на устранение заболевания. В первую очередь больному необходим полный покой и постельный режим. Запрещается употреблять жареную и жирную пищу, так как она может усилить симптомы. Также необходимо полностью исключить алкоголь. При тяжелых формах заболевания пациенту необходимо полное голодание, сроком от 1 до 3 дней. В это время питание происходит внутривенным способом.
В запущенных случаях может потребоваться оперативное вмешательство, в ходе которого используется лапароскопический метод, позволяющий установить дренажи. В послеоперационный период обычно назначается курс антибиотиков и препаратов, устраняющих воспалительные процессы в организме.
При лечении панкреатита врач может назначить следующие лекарственные средства:
- препараты кальция;
- желчегонные средства;
- гормональные препараты;
- лекарства с действием седативной направленности;
- метаболитные комплексы;
- лекарственные средства, обладающие обволакивающим действием.
Лечение хронической формы панкреатита включает в себя прием витаминных комплексов, а также ферментных и желчегонных лекарственных препаратов, таких как Креон, Фестал, Дигестал, Панцитрат. При нарушениях работы кишечника могут быть назначены следующие препараты: Цизаприд, Дуоденостаз, Домперидон.
03 Профилактика нарушений деятельности вирсунгова протока
Для того чтобы оградить себя от различного рода заболеваний, связанных с нарушением деятельности вирсунгова протока, следует:
- избавиться от вредных привычек;
- предпочитать продукты с низким содержанием сахара, соли, жира и холестерина;
- придерживаться разнообразного рациона, содержащего большое количество зерновых, свежих овощей и фруктов;
- выпивать ежедневно около 2 л воды;
- периодически устраивать разгрузочные дни;
- заниматься спортом;
- полноценно отдыхать (спать не менее 8 часов в сутки);
- своевременно проводить лечение вирусных и инфекционных заболеваний;
- принимать комплексные витамины в осенне-зимний период.
Нормальное состояние вирсунгова протока имеет большое значение для многих процессов организма человека. В случае когда его норма нарушена, может образоваться огромное количество хронических или острых заболеваний. Поэтому нужно следить за своим здоровьем и всячески поддерживать нормальное функционирование внутренних органов.
Здравствуйте, доктор! В январе 2012 года я впервые почувствовала боль в эпигастральной области, отдающую в спину (по центру, где-то между лопатками, боль усиливалась ночью). По результатам ФГДС, УЗИ и анализа крови мне поставили диагноз: эрозивный геморрагический гастрит. Пила Де-нол, Нольпазу, курсом, который прописал врач, соблюдала строгую диету на протяжении 1,5 мес.(стол 5). Боль прошла, самочувствие улучшилось. На ФГДС эрозии не стало, но гемморагический гастрит по-прежнему остался.Прекрасно себя чувствовала месяца 2. Расслабилась, есть стала всё, даже употребляла алкоголь (иногда за праздничным столом немного). Потом срыв….опять боли, уже в левом подреберье, побежала на ФГДС — так же, гастрит геморрагический, но боли стали беспокоить больше в правом подреберье, отдавать в спину даже в лопатку . У меня в 2000 году удалили жёлчный пузырь (совершенно зря,Юкак потом выяснилось, т.к. камень, который увидели на УЗИ был размером 2 см, а когда удалили пузырь, то принесли мне горошинку…мизерную и объяснили, что по УЗИ просто накладывалась тень….якобы…и размеры были не точны, ужас!). Болей каких-то на момент удаления пузыря, изжоги…расстройств каких-то совершенно не было, но цеховой врач буквально заставила меня лечь на опреацию , т.к. вредные условия работы, на её взгляд, могли спровоцировать ход камня…..обострение холецистита и т д. Очень сожалею, что пошла тогда на поводу, ну да что сделано….(извините за отступление, просто пояснила почему удалён пузырь, операция к счастью прошла хорошо, диету держала всего месяца 2, потом на протяжении 12 лет (!) ела что хотела и пила, проблем не было совсем! и вот теперь боли….в правом подреберье, в левом…(но гораздо меньше). Сейчас по УЗИ увеличение печени (незначительное, диффузные изменения поджелудочной железы). Моча на амизалу в норме, но поставлен диагноз: Обострение хр.панкреатита и обострение гастрита…букет вобщем(((. Диету соблюдаю, но не так строго как зимой…боли то тише, то ощутимые и почти всегда справа под ребром и в спину.Скажите, как можно голодом полечить поджелудочную, если желудок тоже не в порядке? Ведь быть голодной при гастрите очень вредно! И почему болит-то справа и в спине справа…Таблетки пью: Креон, Де-нол опять же пропила месяц назад с нольпазой…боюсь, что это всё же печень….есть ли какое то универсальное средство от всех болезней желудочно-кишечного тракта? Сколько же можно пить химии и продолжать мучаться? Извините за сумбур, очень подавленное состояние из-за плохого самочувствия на протяжении такого долгого времени…
Аномалии в развитии выводной системы
Теперь, зная, куда впадают и открываются протоки поджелудочной железы, можно рассмотреть аномалии в развитии органа Наиболее частым недугом, связанным с поджелудочной железой, является закупорка Вирсунгова канал. Это приводит к развитию панкреатита. Не менее распространенным является и закупорка мелких канальцев. В медицине такое явление носит название «цепочки озер», что ведет к расширению протоков.
Иногда встречаются в строении протоков и существенные отклонения. Замечены случаи, когда главный канал разветвляется на определенном отрезке прохождения через поджелудочную железу. Таким образом, получается две основные ветви. Это чревато врожденным стенозом.
Расширение протока поджелудочной железы
В норме панкреатический проток может достигать максимального внутреннего диаметра равного 2 мм. Он хорошо визуализируется во время поперечного сканирования средней трети органа. При этом стенки органа гладкие, а просвет без камней. Расширение протока может наблюдаться при следующих отклонениях:
- наличие опухоли, которая располагается на головке;
- прерывание маленькими или средними камнями;
- перекрытие интрапанкреатического протока;
- проявление хронического панкреатита;
- последствия операции Уипла, а также частичная панкреатэктомия.
Канал селезенки поджелудочной железы
Некоторые специалисты называют канал селезенки поджелудочной железы «серым кардиналом организма». Его функциональные обязанности завязаны не только на обмене веществ, но и на взаимодействии с органами «системной очистки», которыми являются печень и почки.
В женском организме он может влиять на работу матки, ее функции, и на способность вынашивать ребенка. В мужском организме он оказывает весомое воздействие на выработку спермы, в частности на количество и качество. Воздействуя на некоторые биологически активные точки, которые располагаются на этом канале можно корригировать процессы в организме женщины, предотвращая нежелательные беременности.
Канал селезенки имеет и физиологическое действие, которое проявляется в:
- выполнении процесса расщепления пищевых масс;
- регуляции водного обмена;
- осуществлении процесса кроветворения.
Норма размера Вирсунгова протока поджелудочной железы
Форма Вирсунгова протока зависит от индивидуальных особенностей строения организма. Но наиболее часто встречается дугообразная, хотя может быть коленообразная, S-образная, плавно повторяющая изгибы поджелудочной железы. Согласно исследованиям основной его изгиб находиться возле головки, а другая часть, которая проходит сквозь тело органа, практически, полностью прямолинейна.
В основной проток, как в главную реку, впадают более мелкие каналы, из-за которых он постепенно расширяется и увеличивается в размере. При этом норма размера Вирсунгова протока составляет:
Дополнительный аберрантный проток поджелудочной железы
Аберрантный проток поджелудочной железы является аномалией, связанной с нарушением ротации и миграции, имеется порядка у 5% людей.
Обычно начало его расположено на головке органа, а заканчивается он сфинктером Хелли, который пропускает сок в двенадцатиперстную кишку. При закупоривании дополнительного протока наблюдается рецидив острого панкреатита.
Причины
Причины патологии в основном совпадают с причинами возникновения панкреатита и других поражений поджелудочной железы. Поскольку определить причину воспалительных процессов данного органа удается лишь в 70% всех клинических ситуаций, иногда этиология (природа) патологических изменений так и остаётся загадкой.
Факторами, которые могут спровоцировать аномальное расширение канала, могут выступать:
- Хирургические операции на желчевыводящих путях и желудке;
- Болезни двенадцатиперстной кишки;
- Травматические повреждения брюшной полости;
- Регулярное употребление алкоголя;
- Воздействие некоторых лекарств (антибиотиков, эстрогенов);
- Инфекционные заболевания;
- Гормональные сбои.
В некоторых случаев аномальное расширение диаметра протока обусловлено генетической предрасположенностью: развитие наследственного панкреатита приводит к изменениям в сопутствующих тканях и органах.
Симптомы
Основной симптом – нарушение пищеварительного процесса. Панкреатит вызывает и расширение, и сужение участков вирсунгова протока. Такую картину специалисты именуют «синдром цепочки озер». Контур канала становиться неровным, в его просвете встречаются твердые включения – кальцификаты или камни.
Дополнительными симптомами заболевания могут быть:
- Сильные боли в области подреберья (болевые ощущения не купируются анальгетиками и спазмолитиками);
- Диарея, кашицеобразный стул;
- Тошнота, рвота;
- Потеря веса;
- Снижение аппетита.
Специфические признаки, указывающих на стойкое расширение канала поджелудочной железы, не выявлены.
Диагностика
Современные диагностические методы позволяют выявить минимальные изменения диаметра вирсунгова протока, а заодно и оценить состояние поджелудочной.
Наиболее информативным и показательным методом диагностики состояния вирсунгова протока выступает эндоскопическая ретроградная панкреатохолангиография.
Этот специфический метод исследования позволяет определить диаметр, функциональный статус протоков поджелудочной железы и желчных протоков.
В ходе процедуры протоки наполняются контрастным веществом (посредством его введения через эндоскоп), затем ведется наблюдение через рентгеновский аппарат.
Другие методы диагностики:
- УЗИ брюшной полости (сонография);
- Компьютерная томография;
- Общие лабораторные анализы крови, кала, мочи для оценки функционального статуса пищеварительной системы и всего организма.
Проводится также предварительная беседа с пациентом на первичном приеме у гастроэнтеролога, в ходе которой составляется подробный анамнез и выясняются подробности симптоматики.
Лечение
Терапевтическое воздействие при расширении вирсунгова протока совпадает с лечением первичного заболевания – панкреатита. Когда поджелудочная железа приходит в норму, стабилизируются и её протоки.
Острый панкреатит лечат с помощью голодной диеты, медикаментозной терапии анальгетиков. Назначаются также капельницы для введения коллоидного и солевого раствора и лекарств, угнетающих активность ферментов.
В некоторых ситуациях может потребоваться хирургическое вмешательство: удаление конкрементов (камней), резекция воспалившегося участка поджелудочной железы.
Хронический панкреатит, вызывающий постоянное расширение вирсунгова протока, лечат с помощью диетического питания, витаминотерапии, употребления назначенных врачом обезболивающих препаратов и заместительной терапии ферментативными лекарствами.
Диета при расширении протока предполагает строгое ограничение в меню жирной пищи и быстрых углеводов. Предпочтительно питаться диетическим мясом и «медленными» углеводами.
Прогноз и профилактика
Прогноз при своевременном и адекватном лечении благоприятный. Меры предупреждения расширения вирсунгова протока — здоровое питание, исключение алкоголя, своевременное лечение желчных путей и патологий поджелудочной железы.
Какую роль играет поджелудочная железа в процессе пищеварения смотрите далее.
Источник: http://pechen5.ru/diagnostika/virsungov-protok-ne-vizualiziruetsya-chto-eto-znachit.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе