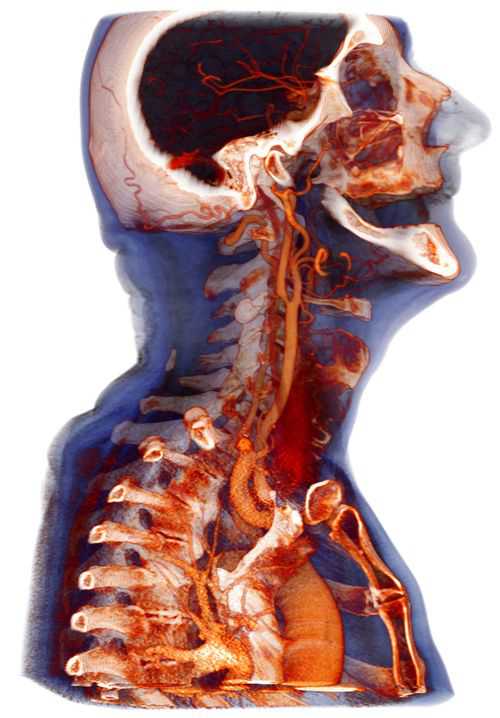
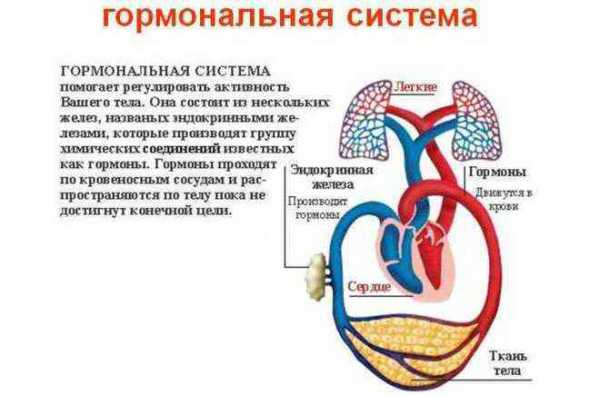
Что это диагноз
диагноз - это... Что такое диагноз?
ДИАГНОЗ — ДИАГНОЗ, ДИАГНОСТИКА (от греч. diagnosis распознавание). Под словом диагностика подразумеваются все те действия и рассуждения, при помощи к рых индивидуальная картина заболевания сводится к б ням и особенностям организма, известным науке данного… … Большая медицинская энциклопедия
ДИАГНОЗ — определение болезни, делаемое врачом по тем или другим признакам. Полный словарь иностранных слов, вошедших в употребление в русском языке. Попов М., 1907. ДИАГНОЗ распознавание болезни, определение качества её по тем или другим признакам.… … Словарь иностранных слов русского языка
диагноз — поставить • действие поставить диагноз • действие поставить правильный диагноз • действие поставить точный диагноз • действие ставить диагноз • действие … Глагольной сочетаемости непредметных имён
ДИАГНОЗ — Одна из самых распространенных болезней ставить диагноз. Карл Краус Мы не знаем, для чего мы живем; а врачи к тому же не знают, от чего мы умираем. Хенрик Ягодзиньский Наши болезни все те же, что и тысячи лет назад, но врачи подыскали им более… … Сводная энциклопедия афоризмов
диагноз — поставить диагноз.. Словарь русских синонимов и сходных по смыслу выражений. под. ред. Н. Абрамова, М.: Русские словари, 1999. диагноз сущ., кол во синонимов: 3 • заключение … Словарь синонимов
диагноз — а, м. diagnose f., нем. Diagnose
Диагноз поа что это
Содержание статьи:
- Причины заболевания
- Характерные симптомы
- Четыре метода диагностики
- Лечение
- Прогноз
Полиостеоартроз – это хроническое заболевание суставов и входящих в их состав костей, которое приводит к их деформации, нарушению подвижности, постепенному разрушению и, если болезнь долго не лечить, к инвалидности. Данная патология является разновидностью остеоартроза и обладает своей отличительной чертой – множественным поражением суставов (от трех и более). Полиостеоартроз указывает на более серьезные нарушения в организме, чем те, которые наблюдаются при «обычном» остеоартрозе, но в остальном эти болезни (их причины, симптомы и лечение) одинаковы.
Полиостеоартроз характеризуется разрушением суставных хрящей и прилежащей к ним костной ткани. Чтобы скомпенсировать этот процесс, организм активирует восстановительные силы в меру своих способностей, однако заканчивается это не очень благоприятно: в связках и капсуле суставов, которые в норме должны быть эластичными, откладываются соли кальция, которые уменьшают их упругость и подвижность, а по краям суставных поверхностей образуются новые костные разрастания. В конечном итоге это приводит к зарастанию полости сустава и полной потере подвижности в нем.
Полиостеоартроз и места его расположения
Это широко распространенное заболевание, и встречается оно преимущественно у пожилых лиц (от 50–60 лет). Оно сопровождается стойким болевым синдромом, ограничением подвижности, что неминуемо ухудшает качество жизни.
От полиостеоартроза невозможно излечиться полностью – начавшись, это заболевание будет сопровождать пациента всю его жизнь. Однако есть и хорошие новости: современные методы консервативного и хирургического лечения позволяют полностью избавиться от неприятных симптомов и максимально притормозить развитие патологии.
Лечат эту болезнь врачи различных специальностей: терапевты, ревматологи и ортопеды.
Как же забыть о симптомах полиостеоартроза раз и навсегда? Как не допустить дальнейшее разрушение суставов? Ответы на все вопросы – в статье.
Точные непосредственные причины, которые запускают процесс разрушения компонентов сустава – неизвестны. Ученые сделали большой прорыв в изучении механизмов развития этой патологии и способах влияния на нее, однако конкретная причина пока остается тайной.
Шесть известных факторов, которые достоверно увеличивают возможность развития болезни полиостеоартроз:
пожилой возраст, когда происходит естественное старение организма;
малоподвижный образ жизни;
вредные привычки;
травмы;
чрезмерные физические нагрузки (не обязательно при занятиях спортом);
избыточная масса тела.
Причины, которые увеличивают возможность развития полиостеоартроза
Обычно полиостеоартроз развивается в результате совокупного действия нескольких факторов риска.
Полиостеоартроз трудно пропустить, поскольку он имеет ярко выраженные симптомы. Лишь в отдельных случаях заболевание протекает бессимптомно (и это бывает только на ранних стадиях).
Признаки болезни:
В некоторых ситуациях на симптомы артроза наслаивается артрит (воспаление суставов). В таком случае к вышеописанным симптомам присоединяется отек и покраснение кожи, а также местное повышение температуры.
При отсутствии адекватного лечения разрушение тканей суставов неуклонно прогрессирует, что в конечном итоге приводит к образованию анкилозов. Анкилозы – это прочные сращения между суставными поверхностями, которые мешают движениям в суставах или вовсе делают их невозможными. На этом этапе лечение полиостеоартроза только одно – эндопротезирование.
Образование анкилоза между суставными поверхностями. Нажмите на фото для увеличения
Четыре метода диагностики
Диагноз полиостеоартроз можно поставить даже в условиях поликлиники, поскольку для этого не требуется проведения сложных исследований.
Рентгенография пораженного сустава доступна везде, и в большинстве случаев это необходимый и достаточный диагностический метод. При полиостеоартрозе на снимках отчетливо видно изменение суставной щели и поверхностей, остеофиты (краевые костные разрастания) и некоторые другие изменения (в зависимости от стадии патологии).
Магнитно-резонансная томография (МРТ). Этот метод лучше визуализирует мягкие ткани: связки, мышцы, сухожилия, суставные сумки.
Общий и биохимический анализ крови.
В трудных диагностических случаях может быть показана артроскопия. Во время этой процедуры в полость сустава через небольшой разрез на коже вводится эндоскоп, через который врач может непосредственно осмотреть суставные поверхности. Также при артроскопии можно взять фрагмент тканей для микроскопического исследования и образец синовиальной жидкости на анализ.
Артроскопия колена
Лечение
Полиостеоартроз успешно лечится как консервативными, так и хирургическими методами. Выбор конкретного направления терапии зависит от стадии заболевания и количества пораженных суставов.
Применяют:
- неселективные обезболивающие средства: ибупрофен, диклофенак, нимесулид и другие;
- селективные обезболивающие препараты: мелоксикам, целекоксиб;
- кортикостероиды, которые назначают как в форме таблеток, так и в виде внутрисуставных инъекций;
- хондропротекторы – препараты, защищающие хрящевую ткань от дальнейшего разрушения и ускоряющие ее восстановление: хондроитина сульфат, гиалуроновая кислота.
Медикаменты, которые помогают в лечении полиостеоартроза
Физиотерапия
Этот вспомогательный метод терапии повышает эффективность принимаемых препаратов и стимулирует обновление костных и хрящевых тканей. Для лечения полиостеоартроза используют:
электрофорез,
магнитотерапию,
УВЧ,
прогревание суставов (но только при отсутствии островоспалительных явлений).
Существуют специальные санатории и лечебные курорты, которые специализируются на лечении и реабилитации пациентов с заболеваниями суставов.
Физиотерапия для лечения полиостеоартроза
ЛФК
При полиостеоартрозе большое внимание уделяется лечебной гимнастике. Для каждого сустава существует свой комплекс упражнений, направленных на укрепление мышц и связок данной области. Однако в этом деле нельзя переусердствовать, поскольку непосильная физическая нагрузка будет только во вред.
При крайней выраженности процесса и развитии анкилозов показано хирургическое вмешательство. Чаще всего проводят эндопротезирование суставов – операцию, при которой пораженный сустав удаляют (полностью или частично), а на его место ставят индивидуально подобранный протез. После операции наступает длительный и трудный восстановительный период, но по его окончании пациент возвращается к нормальной жизни.
Эндопротезирование суставов в руке
Прогноз
Грамотно подобранная терапия на ранней стадии заболевания – верный путь к полному устранению симптомов болезни полиостеоартроз на многие годы. При четком следовании лечебной программе более половины пациентов достигают значительного клинического улучшения.
При консервативном лечении полиостеоартроза положительный эффект отмечается уже в течение первой недели лечения. В первые 2–3 дня, в зависимости от индивидуальных особенностей пациента, значительно облегчается болевой синдром. Спустя 1–1,5 месяца лечения повышается подвижность в пораженных суставах, но только при условии регулярного выполнения лечебных гимнастических упражнений.
На сегодняшний день полиостеоартроз продолжает оставаться неизлечимым заболеванием, поэтому его терапия должна продолжаться пожизненно. Медикаментозное лечение проводится курсами не реже 1–2 раз в год, что зависит от тяжести заболевания и числа пораженных суставов. Лечебную гимнастику нужно выполнять непрерывно; в период приема лекарств упражнения следует делать ежедневно, тогда как в остальное время достаточно заниматься 1–2 раза в неделю.
Эндопротезирование суставов – довольно безопасная операция (среди операций подобного уровня сложности). Послеоперационные осложнения возникают менее чем у 1% пациентов. Правильная реабилитация позволяет быстро восстановить функцию сустава и вернуть утраченное качество жизни.
Полиостеоартроз является сложным поражающим заболеванием, нарушающим функциональность синовиального вещества и разрушающим хрящевые ткани, что приводит к деформации костей. В медицине нет такого диагноза, как полиостеоартроз, но это название уже давно прижилось в народной медицине.
Термин используют, когда происходит одновременное поражение не одного сочленения, а сразу нескольких. К примеру, пациенту поставлен диагноз артроз колена, локтя и кистей. В таком случае сосредоточение остеаортроза разное, поэтому существует большой риск того, что человек станет инвалидом.
Невзирая на сходство названий полиостеоартроза с полиартритом эти заболевания разные, однако, общие признаки у них все же имеются. Основное различие заключается в том, что при полиостеоартрозе во всем организме не происходит воспалительный процесс и болезнь не поражает органы. А полиартрит является воспалительным заболеванием, поражающим внутренние органы.
Генерализованный артроз предполагает деформирующий процесс как минимум в трех суставах. Зачастую его причины кроются в наследственных патологиях. Как правило, самыми проблемными зонами являются локти, пальцы рук, тазобедренные и коленные суставы.
Эта болезнь очень тяжелая и коварная, так как она сопровождается сильным болевым синдромом и существенным сокращением двигательной функции суставов.
Поэтому избавиться от полиостеоартроза гораздо сложнее, нежели вылечить деформирующий артроз.
Различают несколько главенствующих причин, из-за которых развивается полиостеоартроз. Однако на сегодняшний день этиология этой патологии не изучена полностью. Итак, появлению болезни способствуют:
- гормональные расстройства и сбой в работе щитовидки;
- сахарный диабет;
- различные травмы;
- перенапряжение суставов;
- постоянный тяжелый физический труд и определенные виды спорта;
- дисплазия суставов;
- избыточный вес;
- нарушение обмена веществ.
Также важной причиной может быть наследственный фактор, в частности, генетическая предрасположенность отмечается у женщин, которым чаще всего ставят диагноз –полиостеоартроз пальцев рук. Ученые предполагают, что наследственные причины кроются в особенностях строения хрящевой ткани.
Обратите внимание! Такое заболевание, как полиостеоартроз поражало суставы людей множество веков назад.
Так, на раскопках археологи нашли скелеты, после чего было проведено палеонтологическое исследование, которое показало, что даже люди, жившие в каменном веке, страдали от этой патологи.
Основным симптомом поражения ряда суставов является интенсивная боль. При этом дискомфорт может ощущаться одновременно в колене, руке, плече и бедре. Сильная ноющая боль чаще всего проявляется во время нагрузок на сочленения. Более того, суставы могут напоминать о себе в период смены погоды и даже во время полной луны.
К прочим признакам относят медленное ограничение двигательной функции суставов. По причине того, что болезнь прогрессирует медленно, то первичный симптом – незначительное уменьшение подвижности руки либо ноги – незаметен. Однако, через некоторое время разрушительные процессы, действующие в хрящевых тканях, напоминают о себе.
Выявленные симптомы служат поводом, чтобы незамедлительно обратиться за врачебной помощью для проведения обследования и установки верного диагноза. В процессе диагностики можно выявить такие симптомы как:
- обильное скопление жидкости в суставной капсуле;
- суживание либо отсутствие суставной щели;
- геберденовские узелки;
- деформация и истончение хрящей;
- наличие остеофитов;
- увеличение суставной сумки.
В период обострения болезни еще одним симптомом является деформирование костных тканей.
Поэтому пальцы на ногах и руках искривляются, что приносит сильный дискомфорт, мучительную боль и приводит к их обездвиживанию.
Здесь можно сразу отметить следующие направления:
- диета,
- медикаментозная терапия,
- физиотерапия,
- народная медицина
Цели лечения патологии – устранение боли, улучшение подвижности сочленений и стимуляция синтеза новых клеток хрящей. Также проводится поддерживающая терапия хрящевых тканей с помощью специальной диеты и приема хондропротекторов.
Здоровое питание – это важная составляющая лечения, если у человека был выявлен деформирующий тип полиостеоартроза пальцев рук или коленных суставов. При избыточном весе врач в первую очередь посадит своего пациента на диету, чтобы уменьшить нагрузку на пораженное сочленение.
В этих целях больной должен придерживаться норм здорового рациона. Его питание должно быть полноценным и включать в себя необходимое количество витаминов, в частности В и С, питательных веществ и микроэлементов. Поэтому рацион следует обогатить фруктами, нежирной рыбой и мясом, орехами и овощами.
К тому же диетологи не рекомендуют употреблять в пищу копчености, колбасы и полуфабрикаты. Желательно, чтобы в меню преобладали фрукты, желейные десерты, студень, овощи и рыбные блюда.
Также лечение не обходится без медикаментозной терапии. Зачастую врач прописывает НПВП, анальгетики и миорелаксанты внутривенно либо в виде инъекций в суставную сумку, таблетки и мази. Полиостеоартроз может находиться на различной стадии развития, поэтому врач назначает дозировку и курс лечения, полагаясь именно на эти сведения.
Важно! Нельзя заниматься самолечением и принимать НПВС и прочие препараты самостоятельно без назначения врача, полиостеоартроз опасное заболевание
Также могут быть назначены хондропротекторы – натуральные средства, в составе которых имеется сульфат хондроитина и глюкозамин. Хондропротекторы активизируют процессы питания хрящевых тканей, укрепляют их и предотвращают разрушение. Однако, если полиостеоартроз находится на последней стадии, когда межпозвоночные диски и хрящи сильно истончаются, то терапия хондропротекторами будет не эффективной.
Физиотерапия суставов – это действенное вспомогательное лечение, помогающее возобновить здоровье суставов:
- инфракрасное облучение;
- фонофорез;
- лазерное облучение;
- электрофорез;
- магнитотерапия.
Помимо этого, врач часто рекомендуют пациентам посещать санатории и лечебницы, где состояние суставов можно улучшить с помощью грязевых и радоновых ванн.
Лечение суставных патологий народными средствами заключается в воздействии на пораженную область силы растений, имеющих целебные свойства. Так, терапия народными средствами состоит из приема отваров и настоев, прикладывания компрессов и нанесения мазей и кремов на место больного сустава, приготовленных собственноручно.
Однако в процессе лечения полиостеоартроза народными средствами следует соблюдать рецептуру и проявить терпение. Ведь в таком случае курс терапии длительный – он может затянуться на месяца или даже на годы.
Кроме того, пациенту, которому был поставлен диагноз –полиостеоартроз деформирующий, необходимо заниматься лечебной физкультурой. Но следует помнить, что упражнения должны быть щадящими, чтобы не ускорились процессы деструкции хрящевых тканей.
Основная цель такой зарядки – улучшение подвижности суставов, укрепление связочного и мышечного аппарата и всей опорно-двигательной системы.
Полиостеоартроз отступит только в том случае, если больной будет следовать всем врачебным рекомендациям, не забывая о вспомогательных методах терапии. Но для успешности лечения пациенту нужно быть терпеливым, ведь так просто болезнь не уйдет.
Полиостеоартроз – хронически протекающее заболевание суставов с постепенным разрушением внутрисуставного хряща, формированием неподвижности сочленений и развитием необратимых изменений в прилежащих к суставам костях. Приставка «поли»», присутствующая в формулировке диагноза, означает то, что заболевание протекает одновременно в нескольких суставах. Расшифровка термина в официальных классификациях отсутствует, но в большинстве ситуаций под этим определением врачи понимают полиостеоартроз суставов кистей рук или стоп.
Полиостеоартроз мелких суставов рук и ног может развиваться под воздействием различных факторов. Если симптомы возникают на фоне частого травмирования у возрастных пациентов, то диагностируется первичный или идиопатический полиартроз. Признаки поражения могут возникать и на фоне системного воспалительного заболевания: ревматоидного артрита, системной красной волчанки, но к первичному полиартрозу патология суставов не будет иметь отношения.
В группе риска возникновения заболевания находятся люди, перешагнувшие полувековой рубеж, но полиостеоартроз пальцев рук и прочих мелких суставов может возникнуть и раньше.
Недуг часто развивается у гимнастов, тяжелоатлетов, прочих спортсменов, занимающихся травматичными видами спорта, а также у людей, имеющих наследственные деформации костей или трудящихся на работе, связанной с постоянной нагрузкой на кисти или стопы (учителя музыки, художники, офисные работники, длительно работающие на компьютерах).
Этиология возникновения полиартроза суставов до сих пор находится в стадии изучения. Многие всемирно известные ученые давно говорят, что как такового «артроза» не существует, поэтому все чаще употребляется термин «остеоартрит». Традиционные предрасполагающие факторы возникновения полиартроза суставов стоп и кистей рук следующие:
- Наследственность (генетический дефект строения молекул коллагена). Суставной хрящ изначально имеет сниженную резистентность к повреждениям, а соединительнотканные структуры, окружающие сустав, ослаблены, то есть причиной заболевания считается дисплазия.
- Механическая перегрузка (про этот фактор сказано выше).
- Гормональный дисбаланс, обменные нарушения приводят к нарушению роста новых клеток гиалинового хряща и затормаживают выработку коллагена.
- Полиартроз может возникнуть при длительном приеме кортикостероидов, замедляющих восстановительные процессы в гиалиновом хряще.
Немаловажную роль при полиартрозе играет нарушение кровообращения подхрящевого слоя. Проблема может возникнуть в результате перенесенного местного воспаления, при хронической сердечной недостаточности, нарушениях функции сосудов (облитерирующий атеросклероз, системный атеросклероз). Сам хрящ не имеет собственного кровообращения, его рост напрямую зависит от функционирования сосудов в прилежащих тканях.
Симптоматика полиартроза суставов типична, однако имеются определенные специфические особенности заболевания. Ранние признаки развития – болевые ощущения, возникающие при чрезмерной нагрузке и проходящие в период покоя. Постепенно, при истончении хряща, боли в суставах развиваются уже в начале движения или работы – «стартовая боль». На последних стадиях полиостеоартроза дискомфорт появляется в покое и по ночам. Связано это с вторичным воспалительным процессом в синовиальной оболочке, образованием микропереломов, поражением периартрикулярных тканей.
Заподозрить болезнь можно по небольшому поскрипыванию или хрусту суставов. По мере разрушения гиалинового хряща негрубые звуки переходят в грубую крепитацию, то есть хруст, возникающий при движении. Развивающийся и прогрессирующий симптом связан с формированием остеофитов — костных наростов, нарушающих соответствие суставных поверхностей и трение их друг о друга.
Отличительными особенностями полиартроза являются возникающие узелки Гебердена и Бушара. Названы образования по фамилиям авторов, впервые описавших их. Узелки Гебердена представляют собой симметричные костные «наросты», расположенные на концевых (дистальных) суставах кистей. Узелки Бушара представляют аналогичное образование, только возникающее на проксимальных (1-х межфаланговых) суставах пальцев кистей. Чаще узелки Гебердена и Бушара расположены на 4–5-м пальцах, несколько реже на 2–3-м и в исключительных случаях на 1-м.
К прочим симптомам относятся:
- Утренняя скованность. Может «симулировать» системный воспалительный процесс. Эта группа заболеваний, в отличие от полиартроза кистей рук и стоп, характеризуется изменениями в картине крови.
- «Чувство геля» в суставе или ощущение его инородности.
- Отечность. Редкий признак, возникающий как осложнение недуга. Указывает на обострение патологии или присоединение другого заболевания.
- При пальпации отмечается болезненность при нажатии на пораженный сустав (позвонок), а также дискомфорт в области прикрепления сухожилий и мышц.
Помочь установить диагноз полиартроза помогут рентгенография суставов и сбор анамнеза (сведений). Если у человека дополнительно присутствует поражение тазобедренных, плечевых, коленных суставов, сопровождающееся воспалительными реакциями, лечащий врач должен поискать прочие признаки, присущие системным болезням соединительной ткани и прочей ревматологической патологии.
Полиартроз лечится только комплексно. Первый шаг – убираем причину возникновения болезни. Если причина — стремление к спортивным достижениям, то придется, как это ни прискорбно, от мечты отказаться. Нагрузка на сустав должна быть устранена или ограничена выполнением лечебной физкультуры. Важна и диета. Питание должно восполнять все потребности организма в питательных веществах, витаминах и минералах. Второй функцией диеты является коррекция массы тела при ее избытке.
Поврежденный сустав нуждается в поддержке, поэтому применяют специальные устройства – ортезы. Нужно снизить двигательную активность, избегать длительных однотипных движение, не допускать фиксированных поз. Хорошим эффектом в лечении полиартроза обладают лечебная физкультура, плавание, умеренные занятия йогой.
Лечебная физкультура направлена на предотвращение развития полиостеоартроза и способствует облегчению болевых синдромов. Упражнения необходимо выполнять регулярно, чаще – пожизненно, это предотвращает атрофию мышц и способствует комфортному передвижению. Важно! При деформирующем полиостеоартрозе необходимы неинтенсивные движения, плавные и постепенные. Через боль заниматься нельзя.
Очень хорошо сочетать ЛФК и бассейн. Плавание помогает разгрузить закрепощенный сустав и снимает боль. Допустимы передвижения на велосипеде, а вот бег желательно ограничить. С модной обувью на высоких каблуках придется расстаться. При полиостеоартрозе лучше выбрать качественные кроссовки на мягкой пружинящей подошве.
Терапия полиартроза подразделяется на симптоматическую и патогенетическую. Избавление от боли относится к симптоматическим способам терапии. Основная группа препаратов, применяемых для купирования болей, – НПВС: нимесулид, диклофенак, мелоксикам, целекоксиб и индометацин. Нетерпимый болевой синдром купируют с помощью внутрисуставных блокад или введения гормональных препаратов. При локализованных болях лучше применять местно мази, гели, чтобы снизить риск развития осложнений.
Патогенетические методы лечения возглавляет применение хондропротектеров. Средства помогают приостановить быстрое разрушение хрящевой ткани и немного поддержать структуру. К сожалению, биодоступность, то есть процент поступления лекарства в кровь и к месту повреждения, невелика, поэтому для поддержания мелких суставов ног и рук лечение полиостеоартроза должно быть достаточно продолжительным — порядка 3—4 месяцев.
Прочие способы терапии:
- Внутрисуставное введение препаратов гиалуроновой кислоты. Редко применяют для того, чтобы лечить полиостеоартроз, в связи с небольшим объемом внутрисуставной полости. Препараты гиалуроновой кислоты выпускаются в виде наполненных шприцов, готовых к введению, по 1—2 мл, что превышает потребности в суставной жидкости мелких суставов.
- Миорелаксанты. Применяются в комбинированной терапии болевого синдрома.
- Сосудорасширяющие препараты. Эффективны при нарушениях кровообращения.
Не следует забывать и про вспомогательные физиотерапевтические процедуры. Локальная физиотерапия при полиостеоартрозе включает аппликации из парафина, озокерита с дополнением высокочастотной электротерапии, электрофореза с новокаином или иными анальгетиками. Лазеротерапия и магнитотерапия неплохо зарекомендовали себя при снятии воспалительного процесса на пораженных суставах.
Если при полиостеоартрозе сустав изношен настолько, что передвижение, а иногда и элементарные движения человеку не под силу, то единственный выход – оперативное вмешательство. Эндопротезирование подразумевает частичную или полную замену больного сустава. Протезы делают из сплавов, которые прекрасно приживаются внутри человеческого организма и не вызывают отторжение. Конечно, пока операция возможна на крупных суставах и при единичном поражении, если полиостеоартроз имеет большую площадь распространения – лечение заключается только в поддерживающей терапии.
Новшество в лечении заболевания суставов связано с разработками последних лет и заключается в применении стволовых клеток, которые способны замещать собой поврежденные клетки из гиалинового хряща, тем самым активизируя регенеративные процессы при полиостеоартрозе.
Лечение народными средствами допустимо только в качестве вспомогательного способа. Ни один известный способ и рецепт не имеют доказательной эффективности в плане остановки прогрессирования болезни. Однако некоторые варианты вполне могут помочь снять болевой синдром и улучшить подвижность сочленения.
Безопасные народные методы лечения:
- Чеснок и лук от всех недуг. Раздражающие свойства чеснока и лука и их противовоспалительные свойства при наложении компресса с успехом использовали наши прабабушки при полиостеоартрозе, когда о современных методах еще никто и не мечтал. При сильном жжении компресс надо снимать, а если кожа склонна к аллергиям, применять лук и чеснок нельзя.
- Мазь для холодной погоды от болей в суставе. Взять всего по 30 грамм: семена дурмана, корни окопника, сабельника, лопуха, одуванчика, подсолнуха, крапивы, плоды и цветки каштана, березовые первые липкие листочки (засушенные), плоды хмеля, почки сосны, цветки акации, сирени, пчелиный воск, прополис. Все ставят на водяную баню на полчаса. В отдельной емкости растапливают нутряной свиной жир (800–900 г). Все ингредиенты смешивают и томят вместе 10 минут. До полного остывания емкость укутывают на 2 часа. Последнюю процедуру повторяют трижды, после чего емкость ставят на маленький огонь и добавляют 200 грамм водки. Смесь следует процедить и мазь готова.
Полностью избавиться от полиостеоартроза нельзя, верить обещаниям разного рода целителей не стоит. Лечение заключается в кропотливой работе над собой: занятиях ЛФК, коррекции массы тела, правильном питании, ответственности в приеме медикаментов. Только комплексный подход позволит избежать быстрого прогрессирования процесса и сохранить подвижность суставов.
Довольно часто в пожилом возрасте у людей встречается такая патология, как полиостеоартроз. Что это такое и как лечить это заболевание, может подсказать только врач. Самолечение недопустимо, так как болезнь является хронической и охватывает почти весь опорно-двигательный аппарат. Она постепенно прогрессирует, приводя к серьезным осложнениям и даже к инвалидности. Встречается патология чаще всего после 50 лет. По статистике, подвержены ей в основном женщины. Это связано с особенностями функционирования их эндокринной системы и строением соединительной ткани.
Остеоартроз является одним из самых распространенных заболеваний опорно-двигательного аппарата. Он характеризуется разрушением суставных хрящей, в результате котрого страдает и костная такань. Как такового диагноза «полиостеоартроз» не существует. Приставка «поли» используется в медицине для обозначения патологии, захватившей сразу несколько органов. Поэтому если остеоартроз поражает три и более суставов, то говорят о «полиостеоартрозе». Обычно поражаются тазобедренные, коленные и суставы пальцев рук и ног, может быть затронут также позвоночник.
По МКБ 10 код этого заболевания М15. Его относят к болезням костно-мышечной системы. Но полиартроз выделяют в отдельную группу. По-другому эту патологию называют генерализованным остеоартрозом или артрозной болезнью.
Так как патология характеризуется хроническим течением и возникновением дегенеративно-дистрофических изменений в суставах, то лечение должно быть направлено на нормализацию питания и обменных процессов в тканях и восстановление функций суставов. Все терапевтические меры должны предотвращать дальнейшее прогрессирование патологии и возвращать пациенту возможность самостоятельно двигаться.
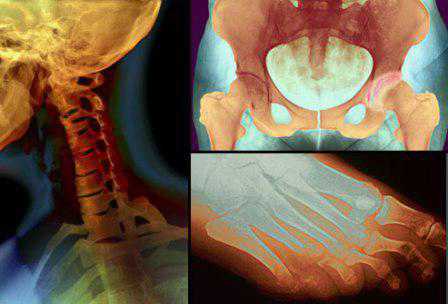
В результате разрушения хрящевой ткани, которое чаще всего возникает у пожилых людей из-за возрастных изменений, происходит сужение суставной щели. Деформируется суставная капсула, после чего начинают постепенно разрушаться кости, составляющие сустав. На них образуются остеофиты, которые ограничивают движение в суставе. Из-за трения костей, не защищенных более хрящом, друг о друга они начинают разрушаться, деформироваться. Поэтому заболевание иногда называют «деформирующий полиостеоартроз».
Обычный артроз одного сустава может появиться и у молодого человека, например, из-за травмы или повышенной нагрузки. Но такая патология, как полиостеоартроз свойственна в основном пожилым людям. По статистике, после 65 лет почти 90% населения страдает от этого заболевания. Ученые до конца не выяснили, какие факторы вызывают патологию. Замечено, что она может передаваться по наследству, скорее всего, из-за генетических особенностей строения суставного хряща. Но полиостеоартроз могут вызывать и другие причины:
- повышенные нагрузки на суставы;
- слабость мышечно-связочной системы;
- сахарный диабет;
- эндокринные заболевания;
- лишний вес;
- гормональные сбои;
- нарушение обменных процессов;
- ревматоидный артрит;
- инфекционные заболевания — гонорея,сифилис, туберкулез.
Обычно у пожилых людей развивается первичный полиостеоартроз, который появляется из-за нарушений в функционировании эндокринной системы или процессов метаболизма. В результате этого хрящевая ткань постепенно разрушается, что вызывает дискомфорт и ноющие боли.
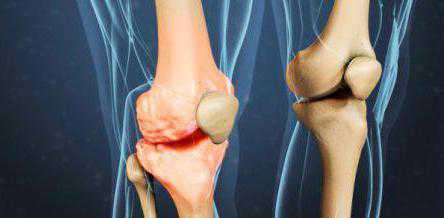
В результате разрушения хрящевой ткани, которое чаще всего возникает у пожилых людей из-за возрастных изменений, происходит сужение суставной щели. Деформируется суставная капсула, после чего начинают постепенно разрушаться кости, составляющие сустав. На них образуются остеофиты, которые ограничивают движение в суставе. Из-за трения костей, не защищенных более хрящом, друг о друга они начинают разрушаться, деформироваться. Поэтому заболевание иногда называют «деформирующий полиостеоартроз».
Обычный артроз одного сустава может появиться и у молодого человека, например, из-за травмы или повышенной нагрузки. Но такая патология, как полиостеоартроз свойственна в основном пожилым людям. По статистике, после 65 лет почти 90% населения страдает от этого заболевания. Ученые до конца не выяснили, какие факторы вызывают патологию. Замечено, что она может передаваться по наследству, скорее всего, из-за генетических особенностей строения суставного хряща. Но полиостеоартроз могут вызывать и другие причины:
- повышенные нагрузки на суставы;
- слабость мышечно-связочной системы;
- сахарный диабет;
- эндокринные заболевания;
- лишний вес;
- гормональные сбои;
- нарушение обменных процессов;
- ревматоидный артрит;
- инфекционные заболевания — гонорея,сифилис, туберкулез.
Обычно у пожилых людей развивается первичный полиостеоартроз, который появляется из-за нарушений в функционировании эндокринной системы или процессов метаболизма. В результате этого хрящевая ткань постепенно разрушается, что вызывает дискомфорт и ноющие боли.
Обычно у человека постепенно развивается такая патология, как полиостеоартроз. Что это такое и как лечить заболевание, некоторые знают, так как обратились к врачу вовремя. Но иногда пациенты запускают патологию, не обращая внимание на первые симптомы: хруст в суставах, боль после повышенной нагрузки. И начинают они лечение уже на поздних стадиях патологии. При этом диагноз врач может поставить уже при внешнем осмотре пациента, так как начинается сильная деформация суставов. Особенно это видно на кистях рук. Пальцы искривляются, наблюдается утолщение в фалангах.
Кроме этого, есть и несколько других характерных симптомов заболевания:
- боли в суставах, сначала появляющиеся после нагрузки, ноющие, потом более сильные, мучающие пациента постоянно;
- скованность в суставах, более сильно проявляющаяся после отдыха;
- при поражении позвоночника может развиваться снижение чувствительности, нарушение мозгового кровообращения, онемение конечностей;
- из-за постоянного радражения мягких тканий возникают воспалительные процессы;
- развивается атрофия мышц, слабость в конечностях.
Снчала заболевание почти никак себя на проявляет. Но именно на начальной стадии его легче всего вылечить. Поэтому очень важно обращать внимание на первые симптомы. Если же заболевание перешло во вторую стадию развития, медикаментозные методы уже становятся менее эффективными, необходимо комплексное лечение. А в запущенной стадии появляется деформация суставов, образуются остеофиты, и помочь в этом случае может только операция.
Патология относится по МКБ 10 к коду М15, куда входят разные полиартрозы. Это может быть первичный генерализованный остеоартроз, вторичный множественный, эрозивный, а также полиартроз неуточненной этиологии. Кроме того, к отдельной группе относится узелковый полиостеоартроз, характеризующийся образованием утолщений на суставах, чаще всего, на фалангах пальцев. Их называют узлами Гебердена или Бушара.
Что это такое «полиостеоартроз» и как лечить патологию, может сказать только врач. Поэтому при появлении первых признаков поражения суставов необходимо обратиться к специалисту. Прежде всего, такому пациенту назначается рентгенологическое обследование суставов. Развитие заболевания можно обнаружить уже на начальной стадии. Видно сужение суставной щели, уплотнение хряща. Потом можно обнаружить деформацию суставной капсулы и образование остеофитов. Для уточнения диагноза может быть назначена магнитно-резонансная томография, сцинтография, артроскопия.
Заболевание это вызывает сильные боли и ограничение подвижности пациента, сильно снижает работоспособность, вплоть до инвалидности. Чтобы этого не допустить, нужно начинать лечение как можно раньше. Оно обязательно должно быть комплексным. При этом очень важно учитывать причины, вызвавшие разрушение хрящевой ткани и воздействовать на них.
Начинают терапию с ограничения нагрузки на пораженные суставы. Это помогает предотвратить их дальнейшее разрушение и уменьшить болевые ощущения. Кроме того, очень важно применение лекарственных препаратов, направленных на снятие боли и воспаление, на расслабление мышц и на восстановление хрящевой ткани.
В комплексном лечении применяются также физиотерапевтические процедуры. А особая диета при полиостеоартрозе помогает восстановить нормальное питание хряща и насытить ткани необходимыми микроэлементами. Кроме того, часто изменение питания необходимо для снижения веса, который может являться причиной разрушения суставов.
Различные лекарственные препараты назначаются при полиостеоартрозе суставов для облегчения симптомов и для прекращения прогрессирования патологии. Специфической медикаментозной терапии при этом заболевании не существует. Считается, что невозможно полностью вернуть функции суставным хрящам, можно только замедлить их разрушение и облегчить пациенту передвижение.
Все лекарственные препараты обязательно должны назначаться лечащим врачом. При их выборе учитываются индивидуальные особенности здоровья пациента, степень разрушения тканей и причины развития патологии. Обычно назначается несколько групп препаратов.
- Нестероидные противовоспалительные средства в виде таблеток, уколов или мазей помогают снять боль и отек. Самыми эффективными считаются «Диклофенак», «Ибупрофен», «Индометацин», «Пироксикам», «Целекоксиб».
- При сильных болях применяются кортикостероидные гормональные средства в виде внутрисуставных инъекций. Это могут быть «Гидрокортизон», «Дипроспан», «Дексаметазон».
- Для нормализации кровоснабжения и питания тканей применяются «Трентал» или «Курантил». Эти препараты улучшают кровообращение. Кроме того, эффективны антикоагулянты.
- Обязательны также хондропротекторы — средства, восстанавливающие хрящевую ткань. Чаще всего это «Глюкозамина сульфат» или «Хондроитин».
- Для улучшения обменных процессов применяются специальные препараты, например, «Фосфаден». Необходимо также применение витаминно-минеральных комплексов.
При обострении болей необходимо снижение физческих нагрузок. Но вообще больному с полиостеоартрозом нужны физические упражнения. Правда, они должны быть щадящими, чтобы не привожить к более бытрому разрушению сустава. Все упражнения должны выбираться специалистом. Сначала занятия лечебной физкультурой проводятся под руководством врача, потом пациент может заниматься самостоятельно. Целью ЛФК должно стать укрепление мышечно-связочного аппарата, улучшение подвижности суставов. Заниматься необходимо ежедневно, не менее 30 минут.
Для снижения болевых ощущений в суставах и уменьшения воспалительного процесса очень эффективны физиотерапевтические процедуры. Чаще всего применяются такие:
- электрофорез;
- фонофорез;
- магнитотерапия;
- электромиостимуляция;
- магнитотерапия;
- радоновые и углекислые ванны;
- грязевые аппликации.
Очень важно также изменение образа жизни и соблюдение особой диеты. Больным полиостеоартрозом нужно следить за своим весом, не допуская его увеличения. В питании необходимо отказаться от полуфабрикатов, копченостей, колбас, консервированных продуктов. Нужно больше есть фруктов и овощей, а для восстановления хрящевой ткани полезны желе, холодцы, рыбные и мясные бульоны.
Если лечение начато вовремя, патология может не доставлять пациенту большого дискомфорта. Объем движений в суставах может быть восстановлен. Но полностью вернуть функции хрящевой ткани удается редко. Чаще всего суставы постепенно деформируются. В самых тяжелых случаях это приводит к инвалидности.
Если консервативная терапия не приносит нужного эффекта, для восстановления подвижности суставов применяется оперативное лечение Это может быть артроскопия или эндпротезирование — замена сустава искусственным протезом. Это позволяет избавить пациента от страданий и вернуть ему свободу движений.
Диагноз "биполярное расстройство". Что это такое? Как определить заболевание?
Психическое здоровье очень хрупко. Достаточно небольшого переутомления, сбоя в генетическом коде или другой причины, чтобы психика человека пошатнулась. Конечно, происходит это далеко не со всеми.
 Но беда большинства психических отклонений в том, что они практически незаметны на первых этапах. Каждый из нас испытывал колебания настроения. Чувство влюбленности или плохая погода, усталость, избыточные нагрузки по несколько раз в день могут бросать нас от состояния эйфории до глубокой подавленности. Но знаете ли вы, что именно эти симптомы являются первыми признаками заболевания, которое называется биполярное расстройство.
Но беда большинства психических отклонений в том, что они практически незаметны на первых этапах. Каждый из нас испытывал колебания настроения. Чувство влюбленности или плохая погода, усталость, избыточные нагрузки по несколько раз в день могут бросать нас от состояния эйфории до глубокой подавленности. Но знаете ли вы, что именно эти симптомы являются первыми признаками заболевания, которое называется биполярное расстройство.Что это такое?
Это заболевание психики, отклонение, которое проявляется в целом ряде аффективных состояний, затрагивающих резкую смену эмоций, появление маниакальных состояний, заторможенности или, напротив, расторможенности. Аффективное состояние - так психиатры называют кратковременные, но очень резко выраженные эмоциональные процессы, во время которых человек просто не способен контролировать собственные эмоции или поведение. Человек, у которого появляются первые признаки биполярного расстройства, способен днями не выходить из подавленного настроения или, напротив, по несколько десятков раз за день «перепрыгивать» от беспричинной радости к глубокой грусти.
 У таких людей может резко повыситься или понизиться работоспособность, стать очень выраженными первобытные инстинкты.
У таких людей может резко повыситься или понизиться работоспособность, стать очень выраженными первобытные инстинкты.Что это такое состояние, которое уже является заболеванием, можно определить по симптомам, которые появляются у большинства заболевших.
- Вместе с постоянными и непредсказуемыми колебаниями эмоционального фона у больных наблюдается утрата чувства времени. Любое состояние, в котором находится больной (эйфория, депрессия, грусть, повышенная работоспособность и т.п.) кажется вечным. Это ведет к переоценке собственных сил, истощению.
- Быстрая переадаптация - еще один признак, по которому можно заподозрить биполярное расстройство. Что это такое? Переадаптация - это способность человека соответствовать чужим представлениям, утрата стратегии собственного поведения, усиленное желание угодить окружающим. Стремление вести себя несвойственным образом не заполняет внутреннюю пустоту и приводит к развитию болезни, которая называется биполярное расстройство. Что это такое болезненное, ненормальное состояние, а не черта характера, говорит появление характерных симптомов.
Симптомы болезни
Чаще всего это:

- Повышенная возбудимость и раздражительность, ускорение речевого темпа, неспособность сконцентрироваться на одной теме.
- Избыточно агрессивное, назойливое, гневливое или провокационное настроение.
- Неспособность оценить свое истинное состояние: физическое, финансовое, психическое, сексуальное и т.д.
Из-за этого больные, которым ставят диагноз «биполярное расстройство» (что это в самом деле болезнь, они тоже не могут понять), становятся излишне расточительными, необоснованно уверенными в себе, а их либидо многократно увеличивается, в то время как потребность во сне и еде снижается.
Некоторые интересуются: не являются ли синонимами шизофрения и биполярное расстройство? Шизофрения - это болезнь, способная полностью разрушить восприятие мира. Она сопровождается галлюцинациями, в то время как при биполярном расстройстве таких симптомов не наблюдается.
Всд диагноз что это
ВСД – это заболевание вегетативной неровной системы
Вегето-сосудистая дистония – заболевание, возникающее в результате нарушения баланса симпатической и парасимпатической нервной системы. Проявляется сердечно-сосудистыми, нервными, дыхательными расстройствами, периодической слабостью и утомляемостью, плохой переносимостью физических нагрузок.
Если ВСД возникает на фоне другого хронического заболевания, то она считается симптомом, а не самостоятельной болезнью. Дистонии чаще подвержены подростки и молодые люди, в основном женщины, но проявляться она может долет.
Способствует возникновению ВСД:
- Гормональная перестройка организма на фоне пубертатного периода, беременности, аборта, сексуального расстройства, климакса.
- Повышенная возбудимость психики.
- Психологический тип личности, склонный к самолюбованию (эгоисты, эгоцентрики).
Вызывают нейроциркуляторную дистонию:
- Психогенные факторы – психозы, личностные расстройства, эмоциональные стрессы, депрессии.
- Физические и химические воздействия: переутомление, травмы, операции, облучение, отравление ядами.
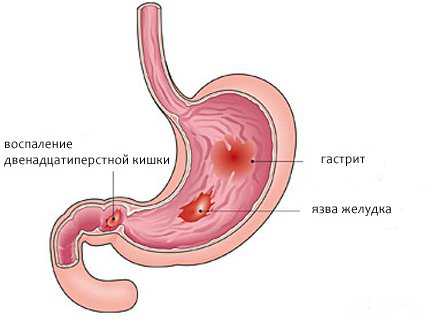
- Хронические заболевания с вялотекущим воспалением: тонзиллит, синусит, бронхит, ревматизм, воспаление желудочно-кишечного тракта (язвенная болезнь, колит).
- Эндокринные нарушения: тиреотоксикоз, узловой и эндемический зоб, сахарный диабет;
- Опухоли любой локализации.
Как распознать ВСД
Симптомы ВСД имеют индивидуальный характер и зависят от типа болезни
Симптомы ВСД разнообразны и проявляются со стороны каждой системы организма:
- При вовлечении в болезнь сердечно-сосудистой системы появляется тахикардия или брадикардия, экстрасистолия, перепады артериального давления. Возникает кардиалгия – болевой приступ в области сердца. Боль может быть жгучая, режущая, стреляющая, давящая, иногда больной ощущает только необъяснимый дискомфорт в грудной клетке и тяжесть. Нередко появляется посинение губ и носогубного треугольника, бледность, потливость. От приступа стенокардии отличить легко – не связаны с тяжелой работой, не проходят от нитроглицерина, сопровождаются учащением дыхания. У большинства больных есть изменения на ЭКГ: увеличение амплитуды зубца Т и сегмента ST в правых грудных отведениях, возможна деформация зубца Т, и нарушение реполяризации желудочков.
- Нарушение со стороны дыхательной системы проявляется гипервентиляцией легких – больной глубоко и часто дышит. Это вызывает серьезные нарушения в организме: чрезмерное выведение углекислого газа вызывает сдвиг реакции крови в щелочную сторону, что приводит к уменьшению количества ионизированного кальция. Отсюда и симптомы – выраженные судороги и нарушение чувствительности стоп и кистей. Помимо этого человек ощущает удушье, пытается зевнуть, откашляться. Часто гипервентиляция сопровождается обмороком, потемнением в глазах, головокружением.
- При патологии со стороны желудочно-кишечного тракта появляется чередование запоров и поносов, вздутие живота, метеоризм, боли в животе неясного происхождения, нарушение перистальтики кишечника. В случае отсутствия лечения ВСД переходит на новый уровень и вызывает органические расстройства со стороны ЖКТ. У пациентов формируется гастрит, язвенные поражения, застой в органах и тканях.
- Изменение терморегуляции проявляется периодическим внезапным повышением температуры до 37,0-37,5°C или понижением температуры тела до 36,0-35,0°C. Чаще проявляется у детей и подростков. Характеризуется длительным постинфекционным повышением температуры. Также субфебрилитет может начинаться вместе с началом учебного года, экзаменов. В спокойный период, особенно в каникулы температура детей 36,6°C.
- Со стороны нервной системы ВСД проявляет себя страхами, тревожными состояниями, раздражительностью, беспокойством, бессонницей или трудностями при засыпании.
У всех больных наблюдается выраженная астения – слабость, утомляемость, дрожание рук при переутомлении, снижение внимания и памяти, невозможность выступления перед толпой.
Больше информации о ВСД можно узнать из видео:Существуют три степени тяжести вегето-сосудистой дистонии:
- Легкая – боли в сердце возникают при выраженной психической и физической нагрузке. Частота сердечных сокращений до 100 в минуту. Дыхательные и другие расстройства отсутствуют.
- Средняя – ЧСС от 100 до 120 в минуту, могут быть проявления со стороны любого органа и системы, характерны сосудистые кризы.
- Тяжелая – тахикардия от 130 до 150 уд/мин, боли в сердце сильные, купируются с трудом. У человека множественные сосудистые кризы. Больные нуждаются в госпитализации.
Что такое вегетативный криз?
Вегетативный криз – состояние тревоги со страхом
Для дистонии характерны вегето-сосудистые кризы, которые случаются у большинства больных. Они делятся на три вида: симпатоадреналовый, вагоинсулярный и смешанный:
- Симпатоадреналовый или «паническая атака» случается после выраженного переутомления или стресса. У женщин характерно возникновение приступа перед началом менструации. У больного за несколько минут развивается полная картина криза: сильная головная боль, тахикардия, чувство перебоев в работе сердца, дрожание конечностей, на свету боль усиливается, напоминая мигрень, возникает тревога, страх смерти. Через 1,5-2 часа криз прекращается, появляются позывы на частое мочеиспускание, сохраняется выраженная слабость.
- Вагоинсулярный или парасимпатический криз характеризуется заторможенностью, вялостью, слабостью. Возникают нарушения со стороны сердца – перебои, экстрасистолия, аритмия. При парасимпатическом кризе задействован и ЖКТ – больной отмечает вздутие живота, спастические боли в кишечнике, диарею. Приступ продолжается долго – от 3 до 4 часов, после наступает длительная астенизация. Человек слабый, вялый, не способен к умственному и физическому труду, страдает от ноющей головной боли и тяжести в области темени и затылка.
- При смешанном типе кризов у больного отмечаются симптомы симпатического и парасимпатического криза.
Как избавиться от болезни?
Питаемся правильно и ведем активный образ жизни!
Лечение ВСД многоэтапное и успех напрямую зависит от желания самого человека выздороветь. Больному требуется консультация кардиолога, терапевта, невролога, психотерапевта, эндокринолога.
Проводится санация хронических очагов инфекции по назначению узких специалистов. Необходимо нормализовать гормональный фон.
Для снижения частоты вегето-сосудистых кризов требуется строго соблюдать следующие правила:
- Соблюдать режим сна, ложиться спать не позже 11 вечера. На время сна открывать окна. Оптимальная температура воздуха в комнате 20-22°C. Необходимо обеспечить полный покой – при необходимости воспользоваться берушами и специальной мягкой повязкой на глаза.
- Не пренебрегать физической активностью – легкий бег трусцой, плавание, фитнес, скалолазание – активный отдых способствует активизации жизненных сил организма.
- Правильно питаться – в рационе должно быть достаточное количество свежих овощей и фруктов ( не менее 500 г в день). Также необходимо следить за водным режимом – 1,5-2 л воды в день – необходимая физиологическая норма. Последний прием пищи за 3 часа до сна.
- Проводить закаливание или контрастные души – способствуют укреплению сосудистой стенки, повышают защитные силы организма.
- Несколько минут в день уделять самому себе и заниматься аутотренингами, йогой, релаксацией, рекомендуется в это время прослушивать классическую музыку. Хорошо помогает при ВСД релаксация по Джекобсону.
В больнице человеку проводят сеансы психотерапии, гипноза. Можно воспользоваться физиотерапевтическими процедурами: электросон, бальнеотерапия, магнитотерапия, иглоукалывание.
Желательно санаторно-курортное лечение, где больному могут предложить ЛФК, музыкотерапию, душ Шарко и циркулярный душ, хвойные ванны, расслабляющий массаж.
Каждому человеку необходим прием успокаивающих препаратов. В легких случаях достаточно трав:
- Настойка корня валерианы покапель 3р/день.
- Настойка боярышника покапель 3р/д до еды.
- Настойка пустырника по 30 капель 3р/д.
Настойка корня валерианы – успокоит нервную систему
В более тяжелых случаях больным назначают транквилизаторы или антидепрессанты. Транквилизаторы продаются в большинстве аптек без рецепта. Из самых известных – препарат Афобазол – убирает тревожность, страх, фобии, убирает вегето-сосудистые нарушения. Принимают внутрь по 1 тб 2-3 раза в день 3-4 недели.
- При ВСД, сопровождающейся расстройством желудочно-кишечного тракта, можно и нужно использовать новый препарат Иберогаст. Создан на основе комплекса трав, нормализует моторику кишечника, оказывает тонизирующее влияние на гладкую мускулатуру, уменьшает воспалительные явления в кишечнике. При длительном курсовом применении мягко восстанавливает работу ЖКТ, благоприятно действуя на вегетативную нервную систему.
- Пассамбра Эдас 306 – гомеопатический препарат на травах, обладает выраженным противотревожным и седативным эффектом. Принимают по 1 чайной ложке 3р/день вне зависимости от приема пищи.
- Менее известный препарат – Мебикар – оказывает более быстрый седативный эффект. Начинает действовать через 6-12 часов после первого приема. Принимают по 1тб 1-3 раза в день 1-2 недели вне зависимости от приема пищи.
- Антидепрессанты назначает только лечащий психотерапевт.
- Присесть на коврик, сделать несколько глубоких вдохов и выдохов.
- Ложимся на спину, вытягиваем носок вперед максимально напрягая мышцы, затем расслабляемся, повторяем с каждой ногой поочередно. Поднимаем ноги над полом все также держа их в напряжении, мягко опускаем. Далее сжимаем и разжимаем кисти рук, напрягаем бицепсы, все это проделывается в комфортном режиме, человек прислушивается к ощущениям. Лежа на спине, нужно сцепить руки в замок за головой и приподнять голову, зафиксировать ненадолго, опустить голову на коврик, расслабиться. Затем поднимаем грудной отдел, напрягаем и расслабляем.
- Удобно положив голову на небольшую подушечку морщим и расслабляем лоб, челюсти, мышцы рта.
- В конце максимально напрягаем на несколько секунд все тело, затем расслабляемся.
- Эксперт ДиагнозЛаб – 30.11.2017
- Эксперт ДиагнозЛаб – 30.11.2017
- Эксперт ДиагнозЛаб – 30.11.2017
- Эксперт ДиагнозЛаб – 30.11.2017
- Эксперт ДиагнозЛаб – 30.11.2017
- Эксперт ДиагнозЛаб – 30.11.2017
- изменение привычной частоты сокращений сердца: тахикардия (учащение), брадикардия (снижение количества) или аритмия (нечеткая периодичность) возникают без видимых на то причин;
- проблемы с дыханием: ощущение недостаточности вдоха и непродуктивности выдоха, не связанные с астмой;
- резкое изменение артериального давления: скачок показателей вверх или вниз при отсутствии гипертонии/гипотонии как диагноза;
- нарушения деятельности ЖКТ: периодическое расстройство переваривания и усвоения пищи, не связанное с отравлением или заболеванием органов пищеварения;
- изменение тонуса организма: значительное снижение активности (астения) со склонностью к обморокам и сонливостью или резкое повышение деятельности, сопровождаемое возбужденным состоянием, бессонницей, неспособностью спокойного времяпровождения, невозможностью сосредоточиться;
- панические атаки – пароксизм ВСД, выражающийся во внезапном необъяснимом страхе, в сочетании с общей слабостью, повышением/понижением давления, иногда тошнотой, липким холодным потом, дрожанием рук, предобморочным состоянием и/или обмороком;
- метеочувствительность: ухудшение самочувствия накануне изменений погоды, во время смены и после.
- гиподинамия;
- чрезмерные физические нагрузки;
- длительные и/или частые стрессовые ситуации;
- недостаточный отдых, в том числе сон;
- повышенная тревожность – синдром отличника, цейтнот;
- несоответствие бурного роста организма развитию нервной системы у подростков;
- становление функций ВНС у ребенка на первом году жизни и в критические периоды – 3 года, 7 лет, подростковый возраст;
- наследственная предрасположенность;
- климакс.
- кардиологический тип – сердечные нарушения (боли, изменения частоты и ритмичности сокращений сердца);
- гипертонический тип – повышение артериального давления;
- гипотонический (астенический) тип – снижение давления в сосудах;
- респираторный (дыхательный) тип – неконтролируемые изменения ритма, глубины и продуктивности дыхания;
- соматический тип – изменение функций внутренних органов.
- урегулирование времени труда и отдыха – достаточный сон в подходящих условиях (прохладное помещение, тишина, ортопедические спальные принадлежности), перерывы во время работы – смена положения и занятия;
- оптимизация физической активности – умеренные занятия спортом без чрезмерных нагрузок, отсутствие соревновательности, недопустимость малоподвижного образа жизни;
- правильное питание – полноценный рацион без излишеств;
- исключение нездоровых привычек – курение, злоупотребление алкоголем, игромания;
- правильная социализация – нормализация общения с родными и коллегами, исключение негативных контактов и стрессовых ситуаций.
- дисфункция гормонального статуса;
- болезни инфекционной природы;
- физическое переутомление;
- вредные химические, физические факторы;
- избыточное употребление алкоголя, курение;
- малоподвижность;
- отягощённая наследственность.
- зрачковая расширяемость;
- усиленность метаболизма;
- повышение артериального типа давления;
- снижение гладкомышечного тонуса;
- повышение частотной характеристики сердечной сокращаемости;
- тахипноэ.
- зрачок суженный;
- артериальное давление снижено;
- гладкомышечный тонус повышен;
- частотный параметр сердечных сокращений уменьшен;
- брадипноэ;
- секреторная деятельность пищеварения увеличена.
- функциональность НС;
- функционирование сосудистой системы;
- первопричины вегетососудистых нарушений.
- индекса Kérdö, определяющего то, как влияет вегетативная система на сердечную деятельность. Чтобы его вычислить, надо 100*(1 – АД диастолы / пульсовую частотность). При позитивном показателе проявляется симпатическая активность на сердечную работоспособность. Когда параметр негативный, то преобладает парасимпатическая активность. Если результат нулевой, то это говорит о нормальном тонусе;
- составленных вопросов, позволяющих определить патологию для диагностики имеющейся вегетососудистой дистонии. По сути больному требуется ответить на ряд простых вопросов, составленных в табличной форме. Ответы оцениваются по системе, где наивысший балл равен 10. Затем баллы складываются, подводятся к определённому параметру. Когда в сумме превышены определённые нормы, то это может означать, что у человека проявление диагноза ВСД, что это следует лечить.
- пробу на тепло и холод. Для этого больному, находящегося в лежачем положении, измеряется артериальный тип давления и частотную характеристику сердечной сокращаемости. Потом верхние конечности пациента необходимо окунуть в тёплой и холодной воде на небольшой временной период и снова записать вышеперечисленные параметры. Данные сравниваются, делаются соответствующие заключения;
- измерение сердечного, глазного рефлексов. Больной находится в расслабленном положении четверть часа. Потом доктором считаются частотный показатель сердечной сокращаемости. Затем больному осуществляется небольшое пальцевое надавливание на область прикрытых глаз до небольшой болезненности. Дальше снова подсчитываются частотный коэффициент сокращения сердца, данные сравниваются, выполняется их анализ. Так проводится ВСД диагностика.
- Кардиалгические жалобы, которые сопровождаются сердечными отклонениями, например, шум при систоле, нужно исключить ревматические проявления, имеющих специфические признаки. Также учитываются частую сочетаемость вегетативной дисфункции с соединительнотканными дисплазийными нарушениями, клиника которых в сумме похожи на ревмокардитную патологию, сердечные врождённые пороки, кардит неревматического характера.
- Если наблюдается гипертоническое состояние, необходимо выполнить исследования для того, чтобы исключить первичную симптоматическую гипертензию.
- Дыхательная дисфункция, возникающая у больных вегетососудистой дистонией детей, дифференцируется с бронхоастматическими проявлениями.
- Лихорадочные состояния диагностируются с острой инфекционной патологией, сепсисом, эндокардитом инфекционного характера, онкологией.
- Когда сильно выражены психовегетативные симптомы, то их дифференцируют с психическими отклонениями.
- Увеличивает частоту и силу сердечных сокращений.
- Артерии расширяет.
- Работу кишечника (выработку ферментов, перистальтику) угнетает.
- Слюноотделение блокирует.
- Мочевой пузырь расслабляет.
- Зрачки расширяет.
- Вентиляцию легких усиливает.
- Уменьшает частоту и силу сердечных сокращений.
- На артерии действует по-разному. Коронарные и легочные сужает, расположенные в мозге и в половых органах расширяет, на остальные не влияет.
- Работу кишечника стимулирует.
- Мочевой пузырь сокращает.
- Вентиляцию легких уменьшает.
- Слюноотделение усиливает.
- Зрачки сужает.
- Дисфункция сердца и всей сердечно-сосудистой системы.
- Митохондриальные недуги (наследственные патологии в митохондриях, вызывающие сахарный диабет, глухоту, синдром Лея, синдром Вольфа — Паркинсона, нейропатию Лебера, атаксию, птоз, деменцию и другие).
- Любые гормональные нарушения (дизовариальные расстройства, беременность, роды).
- Очаговые инфекции.
- Гиподинамия.
- Остеохондроз шейного отдела.
- Дисплазии наследственного характера.
- Аллергия.
- Сахарный диабет.
- Гипотиреоз.
- Тиреотоксикоз.
- Болезни нервной системы.
- Профессиональные заболевания.
- Курение.
- Алкоголизм.
- Стрессы.
- Различные инфекции.
- Переутомление.
- Интоксикация.
- Травмы головы.
- Воздействие вибрации, излучения, СВЧ.
- Большое потребление кофе.
- Астения (неустойчивость настроения, крайняя слабость, нетерпеливость, бессонница, ночные пробуждения, истощенность, утомляемость, болезненное восприятие многих резких звуков, запахов, света и прочее).
- Кардиалгия.
- Нарушения сердечной деятельности.
- Головные боли.
- Миалгия.
- Кардиофобия.
- Дрожь в руках.
- Расстройства дыхания.
- Отечность.
- Боли в суставах.
- Головокружения, обмороки.
- Нервные расстройства различного характера.
- Гипотензия ортостатическая.
- Ощущение ледяных рук и ног.
- Ощущение, будто горит лицо.
- Нарушения психического характера (проявляются плаксивостью, фобиями, тревожностью, раздражительностью, нарушением сна, ипохондрией).
- Адаптационные нарушения (проявляется утомляемостью, слабостью, метеозависимостью).
- Респираторный (больные жалуются на нехватку воздуха, ощущение сдавленности в грудной клетке).
- Нейрогастральный (проявляется спазмами пищевода, метеоризмом, расстройствами стула, изжогой).
- Кардиоваскулярный (пациенты испытывают боли в левой части грудной клетки, жалуются на нестабильность артериального давления, на тахикардию и аритмию).
- Нарушений цереброваскулярных (проявляется данный синдром частыми головными болями, головокружениями, обмороками, шумом в ушах).
- Синдром сосудистых и тканевых нарушений (характеризуется отеками, миалгией, ангиотрофоневрозом).
- По гипотоническому типу. Признаки – утомляемость, пониженное артериальное давление, влажные ладони, бледность кожи, головные боли, мышечная слабость.
- По гипертоническому типу. Диагноз ВСД ставится на основании основного симптома – повышение артериального давления. Также пациенты могут жаловаться на головные боли, утомляемость, слабость и другие проявления гипертонии.
- По кардиальному типу. В данном случае больные жалуются на расстройства сердечной деятельности, но ЭКГ не показывает заметных сбоев в работе данного органа.
- Диагноз ВСД по смешанному типу ставится, если у пациентов наблюдаются сразу несколько симптомов нарушения работы разных органов, например, высокое давление и тахикардия, аритмия, утомляемость.
- Работа в напряженном графике (без отпуска, без выходных).
- Высокая загруженность дня (нет времени на полноценный сон).
- Частые конфликты с ближайшим окружением (семья, сослуживцы, соседи).
- Слишком эмоциональный характер.
- Безразличие к себе и окружающим, апатия, замыкание на своей персоне.
- Неустроенность в жизни и в быту.
- Высокие школьные нагрузки (особенно если ребенок дополнительно посещает несколько кружков).
- Частое и длительное времяпровождение за компьютером (перед телевизором).
- Генетическая предрасположенность к ВСД.
- Склонность к депрессивным состояниям.
- Нерациональный режим дня.
- Стрессы.
- Травмы.
- Инфекционные заболевания.
- Токсическое воздействие.
- Этиотропные (устраняют причины возникновения вегетососудистой дистонии). Сюда относятся: улучшение условий в быту, на работе, устранение конфликтных ситуаций, дедовщины в армии, трудоустройство безработных и прочие. Для каждого больного разрабатывается своя программа.
- Патогенетические (нормализует взаимодействие отделов ВНС и внутренних органов). Данные методы подразумевают: фитотерапию (прием травяных отваров, например, валерианы), медикаментозную терапию (транквилизаторы, подавляющие страх, эмоциональное напряжение), физиотерапию, массаж, бальнеологическое лечение (души, различные ванны).
- Общеукрепляющие (ЛФК, здоровое питание, устранение вредных привычек, санаторное лечение, отдых на курортах, посещение бассейна, спортивных секций).
Метод расслабления по Джекобсону:
Дыхательная гимнастика при ВСД
Обеспечить себе приятную спокойную обстановку, включить приятную музыку.
Данные упражнения помогают сконцентрироваться на своих ощущениях, снимают напряжение и стресс.
Вегето-сосудистая дистония поддается лечению, главное иметь сильную волю и желание выздороветь. Многие боятся психотерапевтов, но хороший врач часто способен вылечить ВСД без применения лекарств. А физические упражнения и травы помогут восстановить жизненные силы организма.
Комментарии
Одна моя учительница, мне говорила, что ВСД есть у каждого почти человека и не надо боятся людей с таким заболеванием. Не нужно нагнетать и бояться, что если тебе поставили этот диагноз, то автоматически ты считаешься психически не здоровым человеком.
У меня была сильная паническая атака после смерти отца. Симптомы не из приятных: сильные боли в груди, обмороки, не могла вдохнуть воздух, задыхалась постоянно. Сидела на успокоительных, глотала жменями таблетки и боялась приближающегося приступа. Только когда взяла себя в руки и начала приступы вытеснять физ.нагрузками, в уши наушники засовывала и включала громкую музыку, чтобы навязчивые мысли перебить, медитацией занималась. Смогла побороть приступы через 3 месяца.
ВСД у меня появилась после нескольких перенесённых стрессов, стало повышаться давление, сопровождавшееся носовыми кровотечениями, появилась бессонница и пропал аппетит.
У меня хронический тонзилит и всд, впервые слышу, что одно вытекает из другого. Но хронический тонзилит не лечится, значит ли это что и от всд не избавиться? Кстати, ВСД может возникнуть при пониженном давлении.
Эксперт ДиагнозЛаб говорит
ВСД не возникнет при пониженном давлении. Пониженное артериальное давление — это один из симптомов вегетососудистой дистонии по гипотоническому типу. Лечение его процесс весьма сложный, так как в этой ситуации происходит вовлечение психосоматики.
Замечу, что хронический тонзиллит можно и нужно лечить. Существуют много способов, от того же проверенного радикального метода, подразумевающего удаление миндалин, до современных направлений, например, криозаморозка миндалин. Поэтому не отчаивайтесь и начинайте лечение, так как выход есть. Проконсультируйтесь с Вашим лечащим врачом.
Добавить комментарий Отменить ответ
Иммунологические исследования
В продолжение статьи
Мы в соц. сетях
Комментарии
Темы вопросов
Анализы
УЗИ / МРТ
Новые вопросы и ответы
Copyright © 2017 · diagnozlab.com | Все права защищены. г. Москва, ул. Трофимова, д. 33 | Контакты | Карта сайта
Содержание данной страницы исключительно ознакомительного и информационного характера и не может и не являет собой публичную оферту, которая определяется ст. №437 ГК РФ. Предоставленная информация существует с ознакомительной целью и не заменяет обследование и консультацию у врача. Имеются противопоказания и возможны побочные эффекты, проконсультируйтесь с профильным специалистом
Источник: http://diagnozlab.com/analysis/immunolog/diagnoz-vsd-chto-eto.html
Диагноз ВСД — что это и как его лечить
В медицинских документах диагноз ВСД встречается редко – современная терапия рассматривает его не как болезнь, а как состояние. Это синдром, совокупность симптомов, чаще всего преходящих и не требующих медикаментозного лечения. Несмотря на кажущуюся несерьезность вопроса, проблема есть. Этому состоянию подвержены до 70% населения, в том числе и дети. Но преобладающий контингент – люди работоспособного возраста, наиболее активная часть социума.
Суть проблемы
Человек – сложно организованное существо, его жизнь определяется нервной системой. В этой системе существуют две ветви: вегетативная и центральная.
Вегетативная нервная система регулирует основные, базовые предпосылки жизни. Это функции, работа которых никак не зависит от желаний и усилий человека, не управляется им. Сюда относят: сокращение сердца, дыхание, тонус сосудов, деятельность желез внутренней секреции, реакции на раздражители. Основы самочувствия и способность приспосабливаться к новым условиям закладываются в этой части нервной системы.
Вегетативная система управления деятельностью организма состоит из симпатической и парасимпатической частей. Они отвечают за согласование функций, чередование деятельности. Если одна придает тонус органам и сосудам, сужает просвет, способствует сокращению, обеспечивает выброс гормонов, то другая расслабляет, останавливает поступление продуктов деятельности желез, расширяет объемы и полости. Системы действуют взаимосвязано, регулируя деятельность организма.
Когда вегетативная регулировка по каким-то причинам не срабатывает, получается преобладание одной части, функции. Возникает вегето-сосудистая дистония. Это выражается в изменении самочувствия человека, ухудшении качества его жизни. Подобные состояния возникают не вследствие болезни органов, поэтому первые проявления вызывают недоумение – ничто не предвещало!
Симптомы
Диагностировать синдром дистонии не всегда просто. Состояние имитирует наличие серьезных недугов. Однако опытные врачи по определенным показателям отсекают каждое возможное заболевание, устанавливая причину и следствие. О синдроме вегетативных нарушений говорят, когда присутствуют некоторые из огромного списка признаков этого состояния.
Гипертония уйдет. за 1 рубль!
Главный кардиохирург: Запущена федеральная программа лечения гипертонии! Новый препарат от гипертонии финансируется бюджетом и спецфондами. Так что от высокого давления капайте КОПЕЕЧНОЕ средство. Читать далее >>>
Эти и некоторые другие признаки могут выступать не как самостоятельные заболевания, а как симптомы ВСД. Дифференциальная диагностика проводится с хроническими заболеваниями всех внутренних органов и неврологическими недугами.
Причины
В основе возникновения сбоя вегетативных связей лежит неправильный образ жизни, возрастные и наследственные факторы:
Виды дистонии
По преобладающей выраженности симптомов определяется тип синдрома вегетативных нарушений:
В чистом виде каждый тип встречается редко, чаще всего устанавливают наличие синдрома по смешанному типу. Например, ВСД по гипертоническому типу очень часто сочетается с кардиологическим синдромом, а нередко и с астеническим или соматическим.
Восстановление функций
При установлении диагноза вегето-сосудистой дистонии принимают меры к устранению синдрома. Это вполне обратимое состояние, если пациент четко следует указанием врача. К факторам, способствующим возврату утраченных вегетативных связей организма, относится хрестоматийная нормализация образа жизни:
Чтобы запустить режим отладки правильного образа жизни, очень полезен курс реабилитации в санатории. Размеренный распорядок таких учреждений способствует улучшению состояния.
Курс физиопроцедур также поможет изменить ситуацию к лучшему. Показаны все виды душа (контрастный, Шарко, веерный и т.д.), электрофорез с различными наполнителями на шейно-воротниковую зону, парафиновые аппликации, расслабляющий или тонизирующий массаж, лимфодренажные процедуры.
Самый доступный способ нормализации состояния – длительные пешие прогулки или другая посильная активность на свежем воздухе.
При неэффективности всех принятых мер назначают медикаментозную поддержку. Назначают адаптогены, ноотропы (оптимизаторы кровоснабжения мозга), стимуляторы и транквилизаторы. Они направленно действуют на проблемные участки.
Перспективы и профилактика
При соблюдении всех рекомендаций специалиста прогноз при данном состоянии благоприятный. Для предотвращения развития синдрома вегетативной недостаточности следует придерживаться здорового образа жизни постоянно, а не прибегать к нему только для устранения возникших состояний. Очень важно для профилактики синдрома вегетативных нарушений приучить детей с детства правильно питаться и распределять время досуга.
Таким образом, вегето-сосудистые нарушения – состояние, вызванное, в основном, погрешностями в организации жизни с детства. Устранение причин синдрома дистонии вегетативной системы часто приводит к полному выздоровлению.
Источник: http://sosude.ru/vsd/diagnoz.html
Что такое диагноз ВСД и кто его ставит
Отношение к ВСД как к болезни на данный момент пересмотрено, а ВСД расшифровка ─ вегетососудистая дистония. Патология расценивается как синдром, иначе говоря целый симптомокомплекс дисфункций с устойчивостью проявлений при сопутствующих патологиях. Диагноз, с названием «вегетососудистая дистония» зачастую ставится как сопутствующий с другими заболеваниями.
Кто ставит диагноз вегетососудистая дистония? Лечится разными специалистами в индивидуальном порядке.
Что следует понимать
Что такое ВСД диагноз? Первопричины у больных, имеющих этот синдром, полностью не установлены. Принято считать, что происходит вследствие микроциркуляторной дисфункции мозговых сосудов. Предположительно, сердечно-сосудистая система не справляется со стрессовыми факторами, в результате чего происходит сбой в той части нервной системы, которая функционирует вегетативно. Результатом этого является разная патология, поражающая организм.
Приводят к патологии:
Что значит вегетососудистая дистония? Присутствие диагноза ВСД значит то, что скоординированное взаимодействие между отделами симпатической и парасимпатической системы нарушено. Когда доминирует симпатическая НС, то синдром ВСД идёт по гипертоническому типу. Если преобладать станет парасимпатическая НС, то синдром дистонии будет гипотоническим. Иногда происходит смена роли доминирования этих отделов между собой, в таком случае дистония протекает по смешанному типу. Вот что значит наличие диагноза всд.
Зачем нужна вегетативная система
Вегетативная НС контролирует и регулирует все органы, находящиеся внутри организма человека, поддерживая его гомеостазное состояние. Система автономна, а значит не подчиняется сознанию, воле. Без этой системы невозможно организмом регулировать все жизненные процессы человека.
Симпатическим отделом этой системы осуществляется:
Парасимпатическому отделу характерны эффекты, противоположные симпатическому:
В нормальном состоянии деятельность этих отделов вегетативной системы происходит в согласии, их реакция на внутренние и внешние факторы адекватны. Когда равновесие между ними нарушено, то возникает вегетососудистая дистония.
Как протекает
В лёгкой стадии неврастенические симптомы слабо выражены. Болезненное состояние, возникающее в сердечной зоне, происходит при тяжёлой физической и эмоциональной перегрузке с умеренным характером. Периодичность разная, беспокойное состояние бывает либо 1 раз за месяц, либо за 6 месяцев 1 раз, или раз в год.
При средней тяжести протекания острые периоды длительные. Кардиалгия ярко выражена с длительным клиническим течением. На протяжении года трудоспособность заметно уменьшается в среднем до 2 раз, возможна её временная утрата.
Тяжёлая стадия течения патологии характеризуется длительностью, симптомы стойкие, ярко выраженные. Состояние кардиалгии постоянно, сердечный ритм дисфункционален. Больной панически боится смерти из-за прекращения сердечной деятельности, что приводит к психическим отклонениям. Кризсное течение тяжёлое, частое. Гипотонический синдром охарактеризован стабильным снижением артериального давления с дыхательной дисфункцией. Гипертонический тип проявляется гипертензией, больной физически временно нетрудоспособен. Но к летальному исходу такая форма не приведёт. Вот такой вот диагноз вегето-сосудистая дистония.
Как проявляется
Характерной чертой дистонических синдромов являются болезненные ощущения в грудной и сердечной зоне. Болевая интенсивность нечёткая, похожа на дискомфортное состояние. Симптомы наблюдаются при физическом, эмоциональном истощении. У больного жалоба на нестабильность сердечного ритма, являющегося учащённым или редким. Боль ноющего, колющего или пульсирующего характера, нитроглицериновое купирование её не устраняет.
Артериальное давление также нестабильно. В зависимости от типа дистонии оно за день способно подняться или понизиться не один раз, иногда давление держится в границах нормы. При этом больной раздражается на световые и звуковые эффекты, его беспокоит боль в области головы, головокружение.
Диагноз ВСД ─ что это у взрослого? Часто синдром протекает наряду с дисфункциональной половой системой. Женщины не чувствуют оргазм, мужчины ─ со слабой эрекцией. Либидо либо сохранится, или снижется.
Синдром легочной гипервентиляции характерен частым дыхательным актом, больному кажется, что кислорода ему не хватает, дыхание неполное с затруднённым вдохом. Это ведёт к потере кровью углекислоты, дыхательный центр при этом угнетается из-за ощелачивания крови. Результатом этого является мышечная спазмированность, нарушенная чувствительность зоны рта, кистей, стоп, с головокружением.
Потоотделение нарушено в гипергидрозном виде, часто ладонной и подошвенной поверхности.Когда больной мочится, то испытывает при этом болезненность, но патологии почек не наблюдается, моча без видимых изменений.
Терморегуляционная дисфункция заключается в стойкой небольшой гипертермии, ознобе. Такое состояние переносится нормально, наблюдается иногда в первую половину суток, возможна ассиметричная гипертермия в подмышечной области. Зачастую наблюдается у детей.
Диагностические особенности
Вегетососудистый синдром характеризуется сложным диагностированием. Больные предъявляют множественные жалобы, но доктор при пройденном обследовании не выявляет никакой конкретной патологии.
Диагностика ВСД у взрослых и детей позволяет доктору определить:
Как только проведена диагностика вегето-сосудистой дистонии доктор назначает индивидуальный курс лечения.
Для оценки состояния НС неврологами используются тестирование, методические программы, позволяющие обнаружить вегетативный тонус, реактивную с функциональной особенностью.
Тонусный вегетативный параметр показывает оценку вегетативной системы в спокойном состоянии. Определяется методами с помощью:
С помощью реактивности вегетативной системы вычисляется реакция на раздражающие факторы данной системы. Чтобы исследовать такой параметр надо выполнить:
Отвечая на вопрос: ВСД ─ что это за диагноз, человек обязан понимать происходящее с ним состояние. Когда у него сильно выражена краснота либо бледнота, чувство кружения головы, глазного затемнения, ярко выраженных после резкого движения, подъёма, приступообразной боли в голове, высокого потения, учащённых либо замедленных сердечных тонов сердца с его перебоями в работе, ощущения трудного дыхания, похолодания конечностей, их онемения, высокая утомляемость, снижение трудовой деятельности, вялое и разбитое состояние ─ то всё это говорит о вегетососудистой дистонии, а человеку потребуется ВСД комплексная диагностика.
Для этого применяется диагностический электрокардиографический метод исследования с посуточным фиксированием кардиограммы.
Не лишним будет реовазографический способ, определяющий графическое регистрирование пульсовых колебательных изменений сосудистого наполнения кровью разных органов и тканей.
Гастроскопическое исследование позволяет определить желудочную слизистую с помощью трубного аппарата с оптикой и освещением.
Благодаря электроэнцефалографического обследования регистрируется биоэлектрическая импульсная активность головного мозга.
Компьютерно-томографный тип исследования позволяет благодаря рентген излучению получить послойную картинку разных частей тела. Метод значительно точнее обычного рентгена из-за низкой лучевой загрузки, фиксируется наименьшая изменяемость лучевого поглощения.
Ядерно-магнитное резонансное обследование позволит увидеть послойную структуру картинки любого органа в разных проекциях, выполнить трёхмерный вид необходимого участка тела. Это самый современный метод, в котором выполнена разработка многих импульсного ряда картинок изучаемых структурных элементов, позволяющих определить наилучшую контрастность между физиологическими и изменёнными тканями.
Как диагностировать дифференциально
При данных диагностических мероприятиях исключаются патологии, похожие на вегетодистонические симптомы:
Чем угрожает
Вегетососудистая дистония в обычных случаях не вызовет серьёзных осложнённых состояний, угрозу для жизни не несёт. Но проявляющаяся симптоматика мешает нормально жить, вызывает чувство тревоги с усталостью.
Патология вызывает хронические болевые ощущения, перепады артериального давления, зависимость от погодных условий, сбой работы кишечного тракта и различных органов организма человека, ощущающих кислородный голод. Из-за вегетативных дистонических состояний любая хроническая патология проходит в отягощённом виде.
Ишемические, гипертонические, инфарктные и инсультные заболевания принесёт запущенная не лечившаяся вегетососудистая дистония.
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Источник: http://nashinervy.ru/vegetativnaya-sistema/chto-takoe-diagnoz-vsd-i-kto-ego-stavit.html
Диагноз ВСД: что это такое? Симптомы, диагностика и лечение
Вегетативная нервная система людей устроена очень сложно, а различные отклонения от ее нормального функционирования необычайно разнообразны. Это дает возможность и повод врачам многих направлений (кардиологам, психотерапевтам, неврологам и другим) выставлять одинаковый диагноз — ВСД. Что это такое, расшифровать легко. Под ВСД понимают вегетососудистую дистонию. Проблема состоит в том, что данное состояние не считается самостоятельным заболеванием, а рассматривается только как один из симптомов других недугов, которых насчитывается несколько десятков. Рассмотрим, как проявляется ВСД, что ее вызывает, требует ли такое состояние лечения.
Формулировка диагноза ВСД
Заметим, что в Международном классификаторе не существует болезни «вегетососудистая дистония». Некоторые специалисты рассматривают ВСД как специфическое проявление синдрома Да Косты. Это не совсем верно, так как вышеуказанный синдром обусловлен посттравматическими стрессовыми расстройствами. Не менее часто диагноз ВСД ставят, подразумевая соматоформную вегетативную дисфункцию (СВД), которая имеет в МКБ-10 код F 45. 23. Это тоже не совсем правильная постановка диагноза, так как СВД подразумевает состояние пациентов, при котором нарушается работа органов без каких-либо изменений в их строении и без патологических процессов, которые могли бы обусловить такие нарушения. СВД более связана с присогенными и психическими недугами, а ВСД охватывает более широкий спектр заболеваний. На вопрос «Диагноз ВСД — что это такое?» правильнее ответить, что это масштабный комплекс всевозможных функциональных расстройств, основанных на нарушении тонуса сосудов в головном и/или спинном мозге. Такой диагноз имеет место в 80% случаев жалоб пациентов на функциональные сбои в работе различных органов, включая сердце, желудок, кишечник, мочеполовую систему. Вегетативная нервная система (ВНС) функционирует автономно, то есть не подчиняется командам и контролю со стороны других отделов нервной системы. Человек не может заставить ее функционировать так, как хочется (например, приказать сердцу быстрее биться), но может своими действиями положительно или отрицательно влиять на ее работу. Она регулирует деятельность почти всех органов, обеспечивает гемостаз и множество биохимических процессов. Чтобы лучше понять, что означает диагноз ВСД, рассмотрим эту важнейшую систему подробнее.
Особенности ВНС
Что такое нервная система, понятно каждому. Вегетативной ее назвали от латинского слова «вегетатио», что означает «возбуждение». Анатомически и по выполняемым функциям она подразделяется на три отдела: симпатический, парасимпатический и метасимпатический.
Деятельность симпатического, а также парасимпатического отделов контролируют кора больших полушарий мозга и гипоталамические центры. Эти две системы устроены так, что в них имеются центральный отдел и периферические подотделы. Центральный отдел в форме тел нейронов сосредоточен в спинном и головном мозге. Нервные волокна и ганглии, расположенные за пределами ЦНС и идущие ко всем органам, образуют периферию ВНС. То есть деятельность этой системы распространяется практически на весь организм и на каждый его орган. Исключение составляют только скелетные мышцы.
Метасимпатический отдел представляет собой переплетения нервных волокон и небольшие ганглии в желудке, сердце, мочевом пузыре.
Выполняемые функции
Чтобы понять расшифровку диагноза ВСД, необходимо знать, как работает вегетативная нервная система. Как уже отмечалось выше, она контролирует состояние почти всех органов. По своему строению симпатический и парасимпатический отделы схожи, но они выполняют прямо противоположные действия.
Таким образом, чтобы человеческий организм мог нормально существовать, работа этих двух систем должна быть полностью сбалансированной. Кроме того, ВНС должна быть способной приспосабливаться к постоянно меняющимся внешним условиям, в которых находится организм. Если происходит малейший сбой баланса взаимодействия отделов ВНС, органы и целые системы человеческого тела перестают функционировать правильно, что и является поводом для постановки диагноза ВСД. Что это может означать для пациента, рассмотрим далее.
Заболевания и состояния с синдромом ВСД
Выше отмечалось, что вегетососудистая дистония затрагивает почти все органы человеческого тела. Поэтому список заболеваний, при которых многим пациентам поставили диагноз ВСД, достаточно объемный:
Внешние факторы, провоцирующие ВСД, следующие:
Симптоматика
Существует определенная закономерность, на основе которой ставят диагноз ВСД. Что это может означать? Дело в том, что симптоматика данного синдрома чрезвычайно широкая. Она включает около 150 различных проявлений и признаков. Поэтому пациенты с ВСД, как правило, имеют множество жалоб на те или иные соматические расстройства. В целом можно выделить следующие проявления синдрома, отмечаемые большинством пациентов:
Сопутствующие синдромы
Подробно отвечая на вопрос «Диагноз ВСД — что это у взрослого или у ребенка?», нельзя обойти вниманием клинические синдромы, имеющие место при данном состоянии. Выше мы уже упоминали о трех отделах ВНС. Расстройство функций в каждом из них имеет свои характерные особенности. Так, в симпатическом отделе это тахикардия, бледность кожных покровов, озноб, гипертония (давление может быть до 180/110), онемение конечностей, температура (до 39°C), пульс (до 140 ударов в минуту), кардиалгии.
Парасимпатические расстройства имеют такие характерные признаки, как брадикардия, потливость, покраснение лица, затрудненное дыхание (удушье), жар во всем теле (без подъема температуры), миозы, гипотония, редкий пульс (до 50 ударов за минуту), тяжесть в голове.
При смешанных расстройствах наблюдаются различные признаки из приведенного выше списка.
У людей с диагнозом ВСД могут иметь место следующие синдромы:
Классификация
На основе вышеизложенных симптомов и проявлений ВСД разделили на несколько типов, что стало одной из форм классификации данного состояния. В ней выделяют три категории ВСД:
ВСД у взрослых
Заметим, что довольно часто проявляться вегетососудистая дистония начинает в возрастелет. У людей постарше она сохраняется или манифестирует впервые в следующих случаях:
Вышеперечисленные причины провоцируют диагноз ВСД у взрослых. Что это означает? С годами у большинства людей накапливается психологическая и физическая усталость, организм ослабляют многие перенесенные заболевания, большую нагрузку создают всевозможные обязательства перед семьей или обществом. У курильщиков и пьющих ко всему прочему добавляется продолжительная интоксикация. Все это приводит к тому, что многие системы организма дают сбои в работе. Появляются нервные расстройства, кардиалгии, скачет давление, начинаются проблемы со сном, возникает депрессия, угнетенное состояние, всевозможные страхи (обоснованные и нет), неуверенность в завтрашнем дне. Такое состояние нельзя оставлять без внимания или пытаться справиться с ним без помощи специалистов.
Диагноз ВСД у ребенка, что это может означать
Дети во время своего взросления проходят сложный период гормональных изменений в организме. В быту это называется «переходным возрастом». Именно в это время чаще всего проявляются многие симптомы ВСД, особенно синдромы нарушения психического характера, цереброваскулярных отклонений от нормы, астенический синдром. У подростков наблюдаются фобии, всевозможные комплексы, порой приводящие к трагическим последствиям, депрессивные состояния. Одни дети полностью замыкаются в себе, теряют интерес к жизни, другие пытаются справиться с ситуацией, проявляя крайнюю агрессивность или даже жестокость по отношению к окружающим.
Кроме того, у подростков с диагнозом ВСД наблюдаются различные соматические расстройства. Бывает, что ВСД диагностируют и у более младших детей. К этому приводят:
Проявляется ВСД у детей примерно так же, как и у взрослых. У маленьких пациентов отмечаются тревожность, капризность, частые смены настроения, порой неадекватное поведение, страхи, комплексы. Помимо нервных расстройств, могут присутствовать такие симптомы: утомляемость, проблемы с мочеиспусканием, нарушение терморегуляции, озноб, головные боли.
Диагностика
Напомним, медиками описано более 150 симптомов, прямо или косвенно указывающих на вегетососудистой дистонию. При такой обширной клинике не удивительно, что очень часто можно прочесть в больничной карточке и у взрослых, и у ребенка диагноз ВСД. Что это — некомпетентность врачей, определяющих у 8 из 10 пациентов одно и то же заболевание, или ситуация, сходная с эпидемической? Разумеется, об эпидемии в данном случае речь не идет, так как ВСД невозможно заразиться. Врачей тоже трудно упрекнуть в некомпетентности, потому что вегетососудистая дистония многими специалистами рассматривается лишь как одно из проявлений какой-либо болезни. Чтобы диагноз был более точным, пациентам необходимо проводить множественные инструментальные и лабораторные исследования, включающие анализы крови и мочи, УЗИ, ЭКГ, ЭЭГ мозга, МРТ и другие. Также необходимо получить консультации кардиолога, эндокринолога, психотерапевта, гастроэнтеролога, педиатра (для детей), невролога. Диагноз ВСД должен выставляться после исключения у пациента всех заболеваний, имеющих сходную с вегетососудистой дистонией симптоматику.
Методы терапии
Большинство современных людей имеют настолько плотный график работы и высокую ежедневную загруженность, что им некогда уделять внимание многим симптомам и синдромам, которые были подробно рассмотрены выше. Некоторые стесняются обращаться к врачам с такими проблемами, как фобия, нервозность, утомляемость, бессонница и пытаются справиться с этим самостоятельно. Такой подход почти всегда ухудшает ситуацию и способствует развитию более серьезных патологий. У больных с диагнозом ВСД лечение включает широкий комплекс самых разных мероприятий:
В зависимости от степени тяжести ВСД доктора могут назначать прием бета-адреноблокаторов («Анаприлин», «Пропранолол»), психостимуляторов (настоек женьшеня, лимонника, элеутерококка), нейролептиков («Френолона», «Сонапакса»), витаминных комплексов.
Источник: http://www.syl.ru/article/365680/diagnoz-vsd-chto-eto-takoe-simptomyi-diagnostika-i-lechenie
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе