Болезни от бактерий
Бактериальные заболевания: лечение и профилактика
Проблема инфекционных болезней, особенно бактериальных, в современном мире остается актуальной. Хотя медицина достигла высокого уровня развития, справиться с бактериями медикам еще не удалось. Микробы встречаются в общественных местах, населяют предметы личного пользования. Нет известных мест на планете, которые не населены этими микроорганизмами. Патогенность бактерий для человеческого организма вызвана токсинами – продуктами их жизнедеятельности.
Количество бактериальных инфекций, которые вызывают заболевания у человека, огромно. Некоторые болезни, спровоцированные бактериями, способны не только ухудшить качество жизни, но и привести к смерти. Истории известны случаи, когда эпидемия достигала грандиозных масштабов, вымирали регионы, а численность населения стремительно сокращалась из-за всего одной бактериальной инфекции. Особо опасными были чума, дифтерия, холера, туберкулез, брюшной тиф.
В современном мире бактериальные инфекционные заболевания тоже нередко обостряются, но благодаря развитию фармакологической отрасли и квалификации врачей сегодня пациенты быстрее избавляются от патологии, ведь недуг можно выявить на ранней стадии. Вакцинация тоже помогает защитить организм от инфекции. Список самых распространенных заболеваний, вызванных бактериями:
- туберкулез;
- пневмония;
- сифилис;
- менингит;
- бруцеллез;
- гонорея;
- сибирская язва;
- дифтерия;
- дизентерия;
- сальмонеллез;
- лептоспироз.
Одноклеточные организмы (бактерии) обладают очень маленькими размерами. Увидеть их можно лишь под микроскопом (средний размер 0,5–5 микрон). Из-за размеров бактерии называют микробами. Живут эти микроорганизмы везде: в воде, почве, на поверхности и внутри растений, животных, птиц, людей. На земле насчитывается около миллиона разновидностей микробов. У них нет оформленного ядерного вещества и пластид. По форме бактерии бывают шаровидными, палочковидными, округлыми, извитыми, тетраэдрическими, звездчатыми, кубическими О- или С-образными.
Существуют разные системы классификации микроорганизмов, но все они условны. В медицине и фармакологии некоторую часть бактерий принято делить две на группы: патогенные и условно-патогенные. Первый вид вызывает инфекционные заболевания, а второй является частью микрофлоры организма человека. Условные патогены тоже могут вызывать воспалительные процессы при снижении иммунитета.
Бактерии отличаются строением оболочки и размерами:
- с крупной клеточной стенкой – грамположительные (кокки, палочки, коринеморфы);
- с тонким защитным слоем – грамотрицательные (легионеллы, бруцеллы, спирохеты, псевдомонады, франциселлы и прочие).
Большинство опасных для здоровья человека – это грампозитивные микроорганизмы. Они вызывают такие недуги, как столбняк (ботулизм), микоплазму, фарингиты, пневмонию, сепсис, рожу и прочие болезни. Грамотрицательные виды бактериальных инфекций более устойчивы к антибиотикам. Они провоцируют респираторные заболевания, менингит, язвенную болезнь, нарушения пищеварений. Грамотрицательные микроорганизмы вызывают венерические патологии: сифилис, гонорею, хламидийные инфекции.
После попадания в человеческий организм микробы приживаются в нем. Бактерии получают все необходимые условия для размножения и существования. Бактериальные заболевания легко передаются другим людям самыми разными способами:
- Воздушно-капельным путем. Чтобы подхватить скарлатину, коклюш, менингит или дифтерию дыхательных путей, хватит нахождения от больного на небольшом расстоянии. Заражение может произойти во время разговора или когда носитель инфекции плачет, чихает, кашляет.
- Пылевым способом. Некоторые бактерии находят пристанище в слоях пыли на стенах, мебели. Этот путь передачи инфекции свойственен туберкулезу, дифтерии, сальмонеллезу.
- Контактно-бытовым. В нем участвуют предметы повседневного использования: посуда, книги, телефоны и другие. Они являются временными носителями возбудителей. Воспользовавшись кружкой или другой посудой больного, можно моментально заразиться гельминтозом, дизентерией, столбняком.
Бактерии делятся на аэробы и анаэробы. Первые, чтобы жить, должны получать кислород. Анаэробным бактериям он не обязателен или вовсе не нужен. И те, и другие микроорганизмы способны вызывать у человека бактериальные заболевания. Аэробные микроорганизмы – это некоторые виды псевдомонад, дифтерийная и туберкулезная палочка, возбудители туляремии, холерный вибрион, большинство патогенных микробов (гонококки, менингококки). Все аэробы гибнут при кислородной концентрации 40–50%.
Анаэробные бактерии более живучи, так как присутствие или отсутствие кислорода на них не влияет. Они поселяются в отмирающих тканях, глубоких ранах, где минимален уровень защиты организма. К числу анаэробов, представляющих угрозу здоровью человека, относятся пептококки, пептострептококки, клостридии и прочие. Некоторые анаэробные бактерии обеспечивают здоровую микрофлору кишечника, полости рта (бактероиды, превотеллы, фузобактерии). Их жизнедеятельность может привести и к болезни. Самая распространенная проблема – нагноения и инфекции ран.
Кишечные
Свыше 400 видов бактерий обитает в кишечнике человека. Они поддерживают в порядке микрофлору и иммунитет, играют важную роль в пищеварении. При нарушении баланса, когда патогенные микроорганизмы вытесняют полезные бактерии, развиваются заболевания. Основными возбудителями инфекционных болезней кишечника являются:
| Вид возбудителя | Источник заражения | Способ передачи | Длительность инкубационного периода | Симптомы | Возможные осложнения |
| Сальмонеллы | Рыба, мясо, молочная продукция. | Алиментарный | От 6 до 72 часов. | Высокая температура, боль в животе, рвота, тошнота. | Колит, гастрит, реактивный артрит, острая сердечная недостаточность. |
| Бактероиды | От человека к человеку. | Половой, контактно-бытовой. | От 2 до 12 суток. | Нарушение перистальтики кишечника: запор, диарея, вздутие, метеоризм, снижение аппетита. | Перитонит, абсцесс, сепсис, колит, флебит, воспаление внутренних оболочек сердца. |
Развиваются острые инфекционные заболевания вследствие попадания инфекции в дыхательные пути. Сопровождаются воспалительными реакциями, характерными клиническими проявлениями:
| Вид возбудителя | Источник заражения | Способ передачи | Длительность инкубационного периода | Симптомы | Возможные осложнения |
| Пневмококки | От человека – к человеку. | Воздушно-капельный | От 1 до 3 дней. | Высокая температура, слабость, озноб, учащенное сердцебиение, влажный кашель с мокротой гнойного характера. | Отек головного мозг, острая дыхательная/сердечная недостаточность, остановка сердца. |
| Коклюшная палочка | От человека к человеку. | Воздушно-капельный | От 3 дней до 2 недель. | Умеренное повышение температуры, сухой приступообразный кашель, першение в горле, давление в груди. | Бронхит, пневмония, плеврит, Инсульт, геморрой, гнойный отит, ангина. |
Мочеполовой системы
Инфекции мочеполовых путей вызываются огромным количеством патогенных и условно-патогенных микроорганизмов. Чаще заболевания вызывают следующие бактерии:
| Вид возбудителя | Источник заражения | Способ передачи | Длительность инкубационного периода | Симптомы | Возможные осложнения |
| Гонококк | Носитель возбудителя – человек. | Половой | У мужчин – 2-5 дней, у женщин – 5-10 дней. | Гиперемия, отечность уретры, жжение, зуд во влагалище, режущие боли при мочеиспускании. | Тотальный уретрит, простатит, воспаление тазовой брюшины, слизистой оболочки матки. |
| Хламидия | Носитель возбудителя – человек. | Половой, трансплацентарный. | От 1 до 2 недель. | Слизисто-гнойные выделения из уретры и влагалища, отек, покраснение отверстия мочеиспускательного канала, зуд, жжение, боли в животе. | Восходящие инфекции мочеполовых путей, поражения суставов, болезни сосудов, сердца, импотенция. |
Кровеносной
Бактериальные инфекции, поражающие кровеносную систему человека, могут попадать в организм после укуса насекомых, от матери к плоду, при половом контакте. Самые распространенные источники заболеваний крови:
| Вид возбудителя | Источник заражения | Способ передачи | Длительность инкубационного периода | Симптомы | Возможные осложнения |
| Малярийный плазмодий | Укус самки комара рода Анофелес. | Трансмиссивный | от 7 до 16 дней. | Головные и мышечные боли, общее недомогание, бледности и сухость кожи, холодные конечности. | Малярийная кома, отек мозга, психические нарушения, разрыв селезенки. |
| Клещевой энцефалит | Иксодовый клещ | Трансмиссивный, фекально-оральный. | От 7 до 14 дней. | Увеличение температуры тела до 38°С, бессонница, головные боли, опущение верхнего века, отсутствие движений глаз. | Атрофический паралич, летальный исход. |
Кожных покровов
Около трети всех кожных заболеваний составляют пиодермии – гнойничковые болезни, вызываемые гноеродными бактериями. Основные возбудители этой патологии – грамположительные кокки:
| Вид возбудителя | Источник заражения | Способ передачи | Длительность инкубационного периода | Симптомы | Возможные осложнения |
| Стафилококк | Люди – постоянные и временные носители, продукты питания. | Контактно-бытовой, воздушно-капельный, пылевой, орально-фекальный, алиментарный. | От нескольких часов до нескольких дней. | Головная боль, поражение кожи в устьях волос, фолликулит, фурункул, карбункул. | Менингит, абсцесс мозга. |
| Стрептококк | От человека к человеку. | Бытовой | От 2 до 5 дней. | Кожа воспалена до уровня подкожной клетчатки, формируются большие слипшиеся чешуйки, абсцессы. | Гнойный средний отит, хронический лимфаденит, ревматоидный артрит, сепсис, острая ревматическая лихорадка. |
Диагностика
Основной метод диагностики бактериальных инфекций – бактериологическое исследование (бакпосев). У больного берется биоматериал (моча, кровь, мокрота, секреции, кожные покровы), содержащий бактерии, и засевается на специальные питательные среды на 48 часов. После роста колоний возбудителя идентифицируют и назначают симптоматическое лечение. Плюс диагностики – возможность исследовать чувствительность выделенного микроорганизма на антибиотики. Еще используются:
- Общий анализ крови. Эффективная диагностика наличия инфекции в организме.
- Серологическое исследование. Показывает наличие в крови антител к определенным бактериям. Увеличение их титра указывает на присутствие бактериальной инфекции.
- Исследование материала под микроскопом. Помогает быстро поставить ориентировочный диагноз.
Лечение бактериальных заболеваний
При диагностировании бактериальной инфекции назначается лечение антибактериальными препаратами. Для уничтожения возбудителя используются несколько групп антибиотиков – с бактериостатическим действием (подавляют размножение и рост бактериальных клеток) и бактерицидным (убивают бактерии). Назначаются антибактериальные препараты группы монобактамов, цефалоспоринов, хинолонов и пенициллинов исключительно врачом в индивидуальном порядке.
Для замедления роста патогенной флоры применяют Хлорамфеникол, Тетрациклин в таблетках (перорально). Чтобы уничтожить возбудителя, назначают Рифампицин, Пенициллин в капсулах и ампулах (внутримышечно). В комплексе назначается симптоматическая терапия:
- нестероидные противовоспалительные средства – Ибупрофен, Индометацин применяют для обезболивающего эффекта при болях разной локализации;
- солевой раствор Регидрон – назначают при острой интоксикации организма;
- антисептики – СептИфрил, Стопангин, Стрепсилс, Ингалипт помогут при инфекциях горла;
- для очищения носа применяют физиопроцедуры: ингаляции с помощью небулайзера растворами Аквалор, Долфин;
- антибактериальные свечи/мази – Метронидазол, Дифлюкан используют местно для лечения бактериальных инфекций в гинекологии/урологии;
- антигистаминные препараты – Аллегра, Тигофаст назначают при бактериальной аллергии;
- сорбент Полисорб – применяют для промывания желудка при кишечных инфекциях;
- порошок Танин – используют для лечения дерматологических инфекций;
- сорбенты и пробиотики Лактофильтрум, Линекс – для восстановления кишечника.

Для профилактики инфекционных патологий рекомендуется следить за чистотой в помещении, регулярно проветривать его, 2-3 раза в неделю проводить влажную уборку средствами, содержащими антибактериальные вещества. Помимо этого необходимо соблюдать другие меры профилактики:
- соблюдать личную гигиену;
- периодически обеззараживать (промывать) предметы обихода в горячей воде;
- после посещения общественных мест – мыть руки с мылом;
- не контактировать с больными людьми;
- овощи и фрукты несколько раз промывать;
- мясо и рыбатребуют мытья и термической обработки;
- при порезах раны сразу нужно продезинфицировать и оградить от внешних воздействий (забинтовать);
- принимать витамины и минералов для поднятия иммунитета (особенно во время сезонных эпидемий);
- применять бактериальные вакцины (после консультации врача), особенно планируя выезд за рубеж.
Видео
Какие болезни вызывают бактерии? - Инфекций.НЕТ
Болезни, вызываемые бактериями, являются самыми распространенными.
Существуют следующие виды бактериальных инфекций:
- дыхательных путей;
- кишечные;
- кровяные;
- наружных покровов.
Бактерии и их классификация
Бактериями называются микроскопические одноклеточные организмы, виды которых различаются по нескольким признакам.
В зависимости от формы известны:
- кокки – имеют шаровидную форму;
- палочки – обладают цилиндрической формой;
- спирохеты – характеризуются спиралевидной формой.
Палочковидные бактерии, способные образовывать термоустойчивые эндоспоры, называются бациллами.
По отношению к кислороду бактерии могут быть аэробными и анаэробными. К аэробным принадлежат микроорганизмы, которым для жизни необходим кислород. Анаэробными именуют бактерий, не нуждающихся в кислороде.
Все известные бактерии можно распределить на 3 группы:
- патогенные – всегда приводят к развитию болезни (бацилла Люффнера, бацилла антрацис, сальмонелла, гонококк, бледная трепонема);
- условно патогенные – живут на теле или в кишечнике человека, не нанося ему никакого вреда, но при определенных условиях становятся источником инфекций (кишечная палочка, стафилококк, стрептококк);
- непатогенные – никогда не вызывают болезни.
Разнообразие бактериальных болезней
Какие же заболевания могут быть вызваны бактериями?
Список бактериальных заболеваний человека огромен. Перечислим только самые распространенные: ангина, дифтерия, скарлатина, коклюш, сальмонеллез, столбняк, туберкулез, тиф, чума, холера, сибирская язва, менингит, отит, гонорея, сифилис.
Представим в виде таблицы наиболее часто встречающиеся болезни человека, которые вызываются бактериями, и их возбудителей.
| Болезнь | Возбудитель |
| дифтерия | бацилла Люффнера |
| сальмонеллез | сальмонелла |
| сибирская язва | бацилла антрацис |
| гонорея | гонококк |
| сифилис | бледная трепонема |
| брюшной тиф | брюшнотифозная палочка |
| дизентерия | шигеллы |
| холера | холерный вибрион |
| чума | палочка чумы |
| лептоспироз | лептоспира |
| туберкулез | микобактерия, или палочка Коха |
| рожа, пиодермия, ангина, скарлатина | гнойный стрептококк |
| ревматизм | бетагемалитический стрептококк |
| пневмония, бронхит, отит, гайморит, остеомиелит | стафилококк |
Респираторные бактериальные инфекции
Респираторными заболеваниями являются болезни, которые передаются через дыхательные пути. Среди респираторных инфекций самыми распространенными являются пневмония, ринит, бронхит, фарингит, гайморит, ангина, или острый тонзиллит.
Возбудителями респираторных бактериальных инфекций являются пневмококки, стафилококки, стрептококки, менингококк, микоплазмы, микобактерии, коклюшная палочка.
Причины бактериальных болезней и способы заражения
Бактериальные заболевания часто поражают людей с ослабленной иммунной системой и приводят к развитию инфекций.
Возбудители болезни проникают в организм человека несколькими способами:
- воздушно-капельным – через воздух, этим путем в основном происходит распространение респираторных инфекций (дифтерии, скарлатины, коклюша);
- пылевым – бактерии длительное время могут находиться в пыли, не теряя своей жизнеспособности (дифтерия, скарлатина, туберкулез);
- контактно-бытовым – через предметы повседневного использования: посуду, книги, телефоны, игрушки (скарлатина, дифтерия, дизентерия, туберкулез);
- алиментарным, или фекально-оральным – с загрязненной водой и зараженными продуктами (брюшной тиф, холера, дизентерия);
- через половой контакт – возбудители оказываются в организме при сексуальном контакте (сифилис, гонорея);
- трансплацентарным – заражение плода происходит от матери через плаценту (туберкулез, сифилис, лептоспироз).
Всегда ли заражение равносильно болезни?
Чтобы у человека произошло развитие болезни от болезнетворных бактерий, необходимо совпадение нескольких условий:
- достаточно большое количество бактерий;
- полноценность возбудителей, наличие у них всех патогенных свойств (ослабленные микроорганизмы, которые используются при вакцинации, не вызовут болезнь, а только помогут выработать иммунитет);
- попадание бактерий в такое место, где возможно их развитие (сальмонелла сможет жить только в желудочно-кишечном тракте, на коже она погибнет);
- неподготовленная или ослабленная иммунная система (если в организме выработался иммунитет к определенному виду возбудителя, то человек не заболеет).
Инкубационный период и его особенность
Любая инфекция характеризуется наличием инкубационного периода. Его длительность может сильно варьировать: от нескольких часов (при пищевой токсикоифекции) до нескольких лет (при лепре, или проказе). На протяжении этого времени возбудители приспосабливаются к новым условиям обитания, размножаются и распространяются по организму. В инфекционный период не обнаруживается никаких признаков заболевания и человек чаще всего даже не подозревает и заражении.
Возникновение первых симптомов болезни свидетельствует об окончании инкубационного периода и начале болезни.
Как обнаружить бактериальные болезни?
Все болезни человека, вызываемые бактериями, сопровождаются, лихорадкой и симптомами интоксикации организма: тошнотой, рвотой, болью в области живота, в суставах и мышцах, головной болью, апатией, общим ухудшением самочувствия.
Но помимо общих признаков имеется характерная симптоматика для каждой разновидности болезни.
Диагностика бактериальных инфекций
Чтобы установить, какие бактерии являются возбудителями инфекций, пациента направляют на диагностику.
Для нее прибегают к нескольким методам:
- микроскопии с окрашиванием;
- посеву;
- анализу антител и антигенов;
- заражению животных.
Лечение инфекционных заболеваний
До создания антибиотиков бактериальные заболевания представляли серьезную угрозу для человеческой жизни. Сейчас же при своевременном обращении к врачу удается эффективно избавиться от коварных болезней.
Антибиотики синтезируются растительными и животными клетками. Их применяют для предотвращения инфекций.
Антибиотики подразделяют на 2 группы:
- обладают бактерицидными свойствами (тетрациклин, хлорамфеникол) – уничтожают бактерий;
- оказывают бактериостатическое действие (рифампицин, пенициллин, аминогликозиды) – затормаживают рост и размножение микроорганизмов.
Антибиотики назначаются больным в таблетках или инъекциях (внутримышечных или внутривенных).
Но прежде чем применять антибиотики, инфицированного человека направляют на диагностику, чтобы точно установить, какие возбудители вызвали инфекцию и подобрать оптимальное лекарство.
С некоторыми видами бактериальных заболеваний иммунная система человека способна справиться самостоятельно. Для борьбы же с особо опасными возбудителями ей потребуется помощь врача.
Всем больным необходимо пить побольше воды (не меньше 2 литров в сутки). Она понизит концентрацию токсических веществ и выведет их часть с мочой.
В чем опасность антибиотиков?
К применению антибиотиков следует подходить с осторожностью, так как патогенные микроорганизмы привыкают к ним и перестают на них реагировать. Поэтому приходится прибегать к более сильным препаратам, а со временем возникают разновидности бактерий, которые совершенно перестают реагировать на антибиотики.
В связи с такой ситуацией стало возможным появление инфекций, на которые не действуют стандартные антибиотики. Раньше они носили название госпитальных (ГИ) или внутрибольничных (ВБИ), а сейчас их именуют инфекциями, связанными с оказанием медицинской помощи (ИСОМП).
Всегда ли лечение приводит к полному выздоровлению?
Выздоровление после инфекционных заболеваний может быть полным, лабораторным и клиническим.
Полное выздоровление наступает в том случае, когда из организма будут выведены все возбудители заболевания.
При лабораторном выздоровлении анализы не показывают никаких признаков болезни.
Клиническое излечение диагностируется, если полностью отсутствуют симптомы недуга.
Но к сожалению, не всегда лечение заканчивается выздоровлением. В некоторых случаях острый инфекционный процесс переходит в хронический либо приводит к смертельному исходу.
Как предотвратить инфекционное заражение?
Чтобы возбудители инфекций не проникли в организм, необходимо:
- избегать контактов с больными людьми;
- правильно обрабатывать пищевые продукты;
- тщательно мыть овощи и фрукты;
- делать вакцинацию.
Болезни человека, вызываемые бактериями
К таким заболеваниям можно отнести ОРЗ, некоторые пневмонии, пиелонефриты, скарлатину, сифилис, сальмонеллёз, столбняк, чуму, гонорею, туберкулёз, рожу, эндокардит и многие другие. Особенностью их является то, что они вызываются микроорганизмами, имеющими клеточную стенку и уникальный набор защитных факторов и факторов агрессии.
Что такое бактерия
Бактерия – это одноклеточный микроорганизм, который имеет клеточную стенку, в отличии от вирусов и прионов.
В отношении развития заболеваний у человека все бактерии делятся на:
- патогенные;
- условно патогенные;
- не патогенные.
Патогенные бактерии при попадании в организм человека всегда вызывают обусловленное ими заболевание. Эта их особенность определяется наличием у них специальных устройств, предназначенных для агрессии по отношению к человеку. Среди таких факторов агрессии можно выделить:
 фактор адгезии, с помощью которого микроорганизм прикрепляется к тем или иным тканям человека;
фактор адгезии, с помощью которого микроорганизм прикрепляется к тем или иным тканям человека;- эндотоксин (липополисохарид клеточной стеки), который вызывает синдром интоксикации и лихорадку;
- экзотоксин, который действует специфически и вызывает тот или иной симптом инфекционного заболевания (бутулотоксин – поражает нервную систему, энтеротоксин – систему желудочно-кишечного тракта и так далее);
К таким микроорганизмам относят:
- бациллу Люффнера, вызывающую дифтерию;
- сальмонеллу, вызывающую сальмонелез;
- бациллу антрацис, вызывающую сибирскую язву;
- гонококка, вызывающего гонорею;
- бледную трепонему, вызывающую сифилис и другие.
Условно патогенные микроорганизмы могут обитать на теле человека, в норме не вызывая болезни, но при определённых условиях стать патогенными.
К таким бактериям можно отнести:
- кишечную палочку;
- стрептококка;
- стафилококка;
- протея и некоторых других.
Не патогенные микроорганизмы не вызывают заболеваний у человека ни при каких условиях.
Что происходит при попадании патогенных микроорганизмов в организм человека
Чтобы патогенный микроорганизм вызвал заболевание у человека, необходимо чтобы было соблюдено несколько условий.
- Число бактерий должно быть достаточно велико. Одна или две бактерии практически не способны заразить человека, неспецифические и специфические защитные системы организма человека легко справятся со столь незначительной угрозой.
- Бактерии должны быть полноценными, то есть обладать всеми своими патогенными свойствами. Ослабленные штаммы бактерий также не представляют опасности для человека, они лишь способны сообщить иммунной системе о своих свойствах чтобы в будущем иммунитет смог адекватно распознавать своего врага. На этом принципе основано действие различных прививок.
- Бактерии должны попасть в такое место организма, где бы они могли прикрепиться, внедриться, прижиться и размножиться. Если, например, сальмонелла попадёт на кожу человека, а не в желудочно-кишечный тракт, то у такого человека сальмонеллёз не разовьется. Поэтому перед едой нужно мыть руки.
- Иммунная система человека не должна быть готова к бактериальной атаке. Если иммунитет привит естественно или искусственно, то в большинстве случаев бактерии не смогут пробить оборону защитных сил организма. Напротив, если иммунитет не встречался с данным видом бактерий или он сильно ослаблен (например, при СПИДе), то это значит, что у такого организма открыты все врата для вторжения бактериальной инфекции.
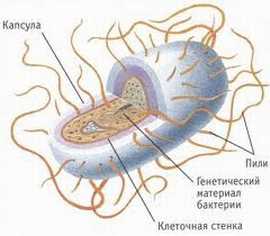 Если всё эти условия выполнились, то происходит инфекционное бактериальное заражение. Но у любой инфекции есть инкубационный период, который может быть от нескольких часов (пищевая токсикоинфекция), до нескольких лет (лепра, клещевой боррелиоз). В этом периоде бактерии размножаются, обустраиваются, привыкают к новым условиям существования, распространяются по внутренним средам организма.
Если всё эти условия выполнились, то происходит инфекционное бактериальное заражение. Но у любой инфекции есть инкубационный период, который может быть от нескольких часов (пищевая токсикоинфекция), до нескольких лет (лепра, клещевой боррелиоз). В этом периоде бактерии размножаются, обустраиваются, привыкают к новым условиям существования, распространяются по внутренним средам организма.
С момента появления первых симптомов заболевания инкубационный период заканчивается, и начинается само заболевания с соответствующей клинической картиной. С некоторыми инфекционными бактериальными заболеваниями организм может справиться сам, с другими ему может потребоваться помощь извне.
Как диагностируют бактериальную инфекцию
Диагностику бактериальной инфекции производят следующими методами:
- с помощью микроскопа (микроскопия с окрашиванием);
- с помощью посева (материал с бактериями намазывают на специальную питательную среду и дают постоять в тепле около недели, после чего смотрят что там выросло и делают заключение);
- с помощью определения антигенов и антител (лабораторные методы: ИФА, РИФ, ПЦР и другие);
- с помощью заражения животных (биологический метод: материалом заражают крыс, мышей, потом их вскрывают и изучают внутренности под микроскопом)
Основной метод лечения бактериальных заболеваний – антибактериальная химиотерапия. Существует множество групп и разновидностей антибиотиков, которые предназначены для строго определённых групп микроорганизмов.
К антибактериальному лечению нужно относиться со всей серьёзностью, так как неумелое обращение с антибиотиками в последнее время породило настоящие бедствия в современном мире. Дело в том, что микроорганизмы, в силу присущих им мутациям, постепенно привыкают к антибиотикам и рано или поздно возникает так называемая антибиотикорезистентность микроорганизмов. Иными словами, антибиотики на них просто перестают действовать, и тогда приходится применять более мощные антибиотики (антибиотики резерва), которые ещё в состоянии оказать сопротивление бактериям.
Таким образом, медицина косвенно виновна в появлении на свет инфекций связанных с оказанием медицинской помощью (ИСОМП). Ранее такие инфекции назывались внутрибольничными (ВБИ) или госпитальными (ГИ). Эти инфекции отличаются от обычных тем, что стандартные антибиотики на них не действуют и их можно победить лишь использовав более мощные препараты.
Не так давно появились полирезистентные штаммы туберкулезной инфекции. Препаратов, против туберкулеза итак не так уж и много. Медицина пользуется в основном тем, что было разработано во времена СССР. С тех пор развитие фтизиатрии заметно приостановилось. А теперь на эту разновидность туберкулёзной инфекции не действуют никакие противотуберкулезные препараты (их всего 6). Иными словами, люди с такой формой инфекции неизлечимы. Но более того, они смертельно опасны для окружающих людей, поскольку являются носителями.
Причины появления антибиотикорезистентности
 Антибиотикорезистентность – это закономерный процесс, так как бактерии, как и всё живое, умеют адаптироваться (приспосабливаться) к изменяющимся условиям окружающей среды. Но на скорость этого процесса значительно сильно повлияло неумелое использование антибактериальных препаратов. Когда антибиотики продавали в аптеках без рецепта, любой человек (или, что еще хуже – аптекарь!) мог «поиграть» во врача и назначить себе лечение. Но, как правило, это лечение заканчивалось через 1-2 дня, после исчезновения симптомов заболевания. И это привело к тому, что бактерии не уничтожались полностью, а переходили в другие формы (L-формы) и длительное время жили в «тёмных уголках» организма «излечившихся» людей, поджидая подходящий момент. При снижении иммунитета в силу тех или иных причин, они вновь переходили в изначальные формы и вызывали прежнее заболевание, которое могло передаться другим людям и так далее.
Антибиотикорезистентность – это закономерный процесс, так как бактерии, как и всё живое, умеют адаптироваться (приспосабливаться) к изменяющимся условиям окружающей среды. Но на скорость этого процесса значительно сильно повлияло неумелое использование антибактериальных препаратов. Когда антибиотики продавали в аптеках без рецепта, любой человек (или, что еще хуже – аптекарь!) мог «поиграть» во врача и назначить себе лечение. Но, как правило, это лечение заканчивалось через 1-2 дня, после исчезновения симптомов заболевания. И это привело к тому, что бактерии не уничтожались полностью, а переходили в другие формы (L-формы) и длительное время жили в «тёмных уголках» организма «излечившихся» людей, поджидая подходящий момент. При снижении иммунитета в силу тех или иных причин, они вновь переходили в изначальные формы и вызывали прежнее заболевание, которое могло передаться другим людям и так далее.
Именно по этой причине антибиотики назначаются курсом на 5-7-10-14 дней. Бактерии должны быть уничтожены полностью, а не приучены к антибиотикам.
Но есть и еще одна проблема антибиотикотерапии. Она заключается в том, что помимо болезнетворных бактерий при приёме антибиотиков, уничтожаются и полезные (лакто-бактерии, бифидо-бактерии желудочно-кишечного тракта). Это может послужить стартом для перехода условно-патогенной флоры ЖКТ в патогенную и привести к развитию такого осложнения антибактериальной терапии, как дисбактериоз, который требует определённого лечения в виде стимуляции роста полезной кишечной микрофлоры.
Как протекает заболевание бактериальной инфекцией
При развитии бактериального инфекционного процесса одним из первых симптомов будет лихорадка. Она как правило высокая. Обусловлена лихорадка тем, что ЛПС-комплекс клеточной стенки бактерии при её разрушении попадает в кровоток и достигает вместе с током крови гипоталамуса, а именно центра терморегуляции в нём. ЛПС-комплекс смещает установочную точку центра терморегуляции и организм «думает» что ему холодно и увеличивает теплопродукцию, снижает теплоотдачу.
 Лихорадка является защитной реакцией организма, так как температура тела до 39 градусов стимулирует работу иммунной системы. Если же температура тела поднимается выше 39 градусов, то её необходимо сбивать с помощью парацетамола или, косвенно, антибиотиками (снижение температуры тела в течение 24-48 часов от начала антибиотикотерапии является признаком правильно подобранного антибактериального препарата).
Лихорадка является защитной реакцией организма, так как температура тела до 39 градусов стимулирует работу иммунной системы. Если же температура тела поднимается выше 39 градусов, то её необходимо сбивать с помощью парацетамола или, косвенно, антибиотиками (снижение температуры тела в течение 24-48 часов от начала антибиотикотерапии является признаком правильно подобранного антибактериального препарата).
Другое проявление бактериального инфекционного процесса – это синдром интоксикации. Проявляется он ухудшением самочувствия, апатией, снижением настроения, головными болями, болями в мышцах и суставах, возможны тошнота, рвота и тому подобное. Для снятия этих симптомов необходимо много пить теплой воды (не менее 2 л в день). Излишек воды разбавит токсины бактерий, снизив их концентрацию, а так же выведет часть их с мочой.
Эти два признака бактериального воспаления являются универсальными практически ко всем инфекциям. Все остальные признаки обусловлены характеристиками конкретного возбудителя, их экзотоксинами и прочими факторами агрессии.
Отдельно следует сказать о таких специфических инфекциях, как туберкулез, сифилис, лепра (которой, правда, уже нет). Эти инфекции немного не похожи на остальные. Дело в том, что они существуют уже длительное время с человечеством и человеческий организм немножко «привык» к ним. Они, как правило, не вызывают яркой картины инфекционного бактериального процесса, клинические проявления при них не яркие. Но они вызывают специфическое воспаление в организме, которое можно увидеть через микроскоп (гранулёмы). Эти болезни лечатся с большим трудом и лечение заключается лишь в устранении клинических проявлений заболеваний. Полностью же очистить организм человека от этих возбудителей (эррадикация) на данный момент не представляется возможным.
Как организм борется с бактериями
Иммунная система организма состоит из двух подсистем: гуморальной и клеточной.
Гуморальная система предназначена для того, чтобы создавать специальные антитела к антигенам возбудителя. Эти антитела, словно пули, способны продырявить клеточную стенку бактерии. Происходит это следующим образом. Когда вредоносная бактерия попадает в организм, она так или иначе встречается со специальными сторожевыми клетками иммунной системы – макрофагами. Эти макрофаги нападают на бактерию и пожирают её, тем самым изучая её антигенную структуру (по сути они смотрят на «обшивку» бактерии и ищут на ней «выступы» - антигены, куда можно прицепить антитело, чтобы оно продырявило эту обшивку). Изучив бактерию, макрофаги, которые уже называются антиген-представляющей клеткой (АПК) идут в центральные органы иммунной системы (красный костный мозг) и докладывают о бактерии. Те дают приказ делать антитела (белки), которые будут способны прикрепиться к данной клеточной стенке. Созданные антитела просто выделяются в кровоток. Когда антитело находит свой антиген, оно прикрепляется к нему. На этот комплекс «антиген-антитело» начинают из крови присоединятся белки, которые так изменяют пространственную конфигурацию антитела, что последнее разворачивается, наклоняется и протыкает (перфорирует) стенку бактерий, вызывая её гибель.
Клеточный же иммунитет действует иначе. Клетки белой крови (лейкоциты) словно армия солдат массово атакует врага, используя для этого специальные протеолетические ферменты, перекись водорода и другое оружие. Внешне это выглядит как гной. Именно благодаря такому обилию протеолетическихферментов в гное, он способен растворять окружающие ткани и вырываться наружу, тем самым вынося из организма инородные вещества.
Что происходит после выздоровления
Выздоровление может быть клиническим, лабораторным или полным.
Клиническое выздоровление означает отсутствие всяких симптомов, относящихся к данному заболеванию.
Лабораторное излечение ставят тогда, когда невозможно выявить никаких лабораторных признаков наличия данного заболевания.
Полное выздоровление будет тогда, когда в организме человека не останется патогенным микробов, вызвавших данное заболевание.
Конечно же, не все инфекционные бактериальные процессы заканчиваются выздоровлением. Иногда возможны и летальные исходы. Также возможен переход острого инфекционного процесса в хронический (клиническое выздоровление).
Видео: Устойчивость бактерий к антибиотикам
Какие заболевания вызывают болезнетворные бактерии, меры профилактики болезней
Бактерии, в том числе и болезнетворные, являются значительной частью нашего мира. Они есть везде – в воздухе, воде, земле, в организмах людей и животных. Значительная их часть делает возможным само существование жизни на земле. К сожалению, существуют и опасные для здоровья, а порой и жизни, патогенные (болезнетворные) бактерии. Какие заболевания они вызывают, как можно защититься от них? Самый надежный способ – отказ от вредных привычек, хороший иммунитет и соблюдение норм личной гигиены. Такие советы большинство из нас, как правило, пропускает мимо ушей, а зря! Если их не перестают повторять, значит они действительно работают.
Опасные инфекции могут поражать желудочно-кишечный тракт и другие системы органовРазновидности микробов и их воздействие на организм
Не нужно путать бактерии и вирусы – это не различные названия одного и того же организма, а два совершенно отличающихся друг от друга вида микробов. Вирусы всегда паразитируют на живых организмах, а в отрыве от них превращаются в «неживую» материю, несущую, тем не менее, реальную угрозу.
Бактерии в буквальном смысле составляют часть нашего организма, называемую микрофлорой. Так, только в кишечнике среднестатистического человека обитает примерно три килограмма этих крохотных «соседей», а еще около килограмма вольготно расположились на поверхности кожи, в ротовой полости, мочеполовых путях. Абсолютно стерильный организм, не содержащий ни единой бактерии, просто не может функционировать.
Но не все представители микрофлоры белые и пушистые. Различают:
- полезные бактерии, выступающие в роли симбионтов;
- условно-патогенные микроорганизмы, представляющие опасность только в определенных условиях.
Например, та же кишечная палочка, вызывающая заболевания желудочно-кишечного тракта, в нормальных условиях способствует выработке витаминов и расщеплению непереваренных остатков пищи (утилизации отходов).
Условно-патогенная микрофлора желудочно-кишечного тракта (ЖКТ):
- кишечная палочка;
- энтеробактерии (клебсиелла пневмония, энтеробактеры, цитробактер, протеи);
- стафилококки;
- стрептококки;
- энтерококки (фекалис, фециум);
- хеликобактер пилори;
- грибок рода Кандида.
В отдельном ряду стоят патогенные микробы, которые не входят в состав микрофлоры. Эти болезнетворные бактерии вызывают чуму, холеру, тиф, дифтерию и другие страшные заболевания. Они даже в небольших количествах способны причинить вред.
Принято классифицировать инфекционные болезни следующим образом:
- кишечные (холера, сальмонеллез, дизентерия, эшерихоз);
- дыхательных путей (грипп, ветряная оспа, аденовирусная инфекция, корь, коклюш);
- передающиеся через кровь (малярия, ВИЧ);
- наружных покровов (сибирская язва, столбняк);
- различные по механизму передачи (энтеровирус).
Классификация по микроорганизмам, вызывающим заболевания:
- вирусные (ВИЧ, различные штаммы гриппа, менингит, вирусные гепатиты);
- микозы или грибковые заболевания (кандидоз, аспергилез);
- бактериальные (дизентерия, сальмонеллез, стрептококковая и стафилококковая инфекция, чума, холера).
Пути распространения патогенных микробов до обидного просты:
- контакт с заболевшими людьми или животными;
- употребление подозрительных продуктов или напитков;
- отсутствие или недостаток личной гигиены.
Болезни, вызываемые болезнетворными микроорганизмами, обычно не проявляются сразу. Так, бактерия хеликобактер, являющаяся виновницей язв и эрозии в кишечнике,может «спать» годами, но стоит немного снизится иммунитету, и мы получаем целый букет заболеваний.
Заболевания ЖКТ
Есть две группы заболеваний, очень похожих по симптомам, но совершенно разных по степени опасности:
- пищевые отравления (несвежие продукты или вода из открытых водоемов создают условия для быстрого размножения условно-патогенных микроорганизмов);
- инфекционные заболевания (взрывной рост количества болезнетворных микробов).
И то, и другое сопровождается поносом, рвотой, потерей сил. Но в первом случае симптомы проявляются примерно через полчаса-час после попадания токсинов в желудок, температура почти не поднимается, болезненное состояние длится не больше суток. Во втором случае развитие болезни можно заметить только через несколько дней после заражения, повышается температура и состояние больного все время ухудшается. Здесь обязательно потребуется помощь врача, нельзя прибегать к самолечению.
Вариантов инфекций, которые могут вызываться болезнетворными бактериями, очень много. Без помощи специалиста, проведения тестов и анализов нельзя разобраться в происходящем и назначить верное лечение.
Стоит отметить, что подавляющее большинство (95%) обитателей кишечника – это полезные бифидобактерии и бактероиды. Только 5% приходится на кишечную палочку, молочнокислые бактерии, сатфилококки, энетрококки и т. д. Для здорового человека они не представляют опасности, но при снижении иммунитета вследствие болезни кишечника или бесконтрольного приема антибиотиков, начинается усиленный рост болезнетворных бактерий, возникает дисбатериоз.
Бактерия хеликобактер пилори обычно не входит в состав микрофлоры человека, но у большей половины жителей Земли она присутствует буквально с момента рождения. Как правило, ощутить на себе действие этой болезнетворной бактерии доводится далеко не всем. Попадая в комфортные условия, бактерия начинает разъедать стенки желудка, образуя на них эрозию, а затем и язвочки. Она может являться возбудителем серьезных хронических заболеваний.
Хеликобактер пилори (Helicobacter pylori)Helicobacter pylori вызывает:
- хронический гастрит;
- язва желудка;
- аденокарцинома желудка;
- лимфома желудка.
Какие бывают болезнетворные бактерии и какие заболевания ЖКТ ими вызываются:
- возбудитель сибирский язвы (желудочно-кишечная сибирская язва);
- палочка газовой гангрены (острое пищевое отравление);
- золотистый стафилококк (пищевое отравление);
- кишечная палочка (диарея);
- сальмонелла тифи (дизентерия, колит, брюшной тиф);
- сальмонелла (сальмонеллез);
- холерный вибрион (холера);
- возбудитель чумы (чума, бубонная чума).
Какие болезни вызывают микроорганизмы полости рта
Во рту существуют весьма комфортные условия для размножения болезнетворных микробов. Влажность, температура, частички пищи и эпителия становятся причиной для бурного развития многих инфекций.
Одни из самых многочисленных обитателей ротовой полости, стрептококки, делятся на несколько групп:
- бета-гемолитические группы А вызывают гнойничковые болезни, заболевания дыхательных путей и глотки, в том числе ангину, ревматизм, скарлатину, токсический шок;
- группы В, они есть в ЖКТ, носоглотке, влагалище беременных, провоцируют развитие пневмонии, сепсиса, менингита, мастита, перитонита;
- стрептококки mutans, anginosus, bovis, mittis и sanguis вызывают возникновение кариеса.
Результат работы стрептококков
Также опасны пневмококки, в комфортных условиях вызывающие бронхиты, внебольничные пневмонии, плевриты, воспаления среднего уха, синуситы. Инфекция опасна тем, что может стать причиной менингита, перитонита, артрита или эндокардита.
Заболевание десен (периодонтит) вызывается бактерией-паразитом гингивалис, а за пародонтоз несут ответственность трепонемы дентикола.
Все эти болезнетворные микроорганизмы есть в полости рта у каждого человека. Но опасными они становятся только при недостатке гигиены и ослабленном иммунитете.
Какие заболевания вызывают бактерии на коже
Вся поверхность кожи покрыта тонким слоем бактерий и грибков. В нормальных условиях они создают защитный слой, не оставляя места и пищи для «пришлых» болезнетворных микробов. Самые большие скопления бактерий наблюдаются в кожных складках, в местах активного отслоения верхнего слоя эпителия, в устьицах волосяных фолликул.
Наличие стрептококков в здоровом организме не повлечет за собой никаких печальных последствий, но у больных, ослабленных людей или маленьких детей эти бактерии вызывают довольно серьезные заболевания. Стрептококки производят токсины, отравляющие и повреждающие ткани. Воспалительный процесс распространяется как на поверхности, так и внутри организма, сопровождаясь образованием гнойных очагов, высокой температурой, головной болью. Стрептококки вызывают:
- рожистое воспаление;
- стрептодермию;
- панариций;
- карбункулы.
Яды, выделяемые стрептококками, могут вызвать тяжелый токсикоз или способствовать обострению хронического тонзиллита.
Еще одна большая группа болезнетворных бактерий, обитающих на коже – стафилококки. Они попадают в организм ребенка сразу после рождения и сопровождают его всю жизнь. Крепкий иммунитет не позволяет этим микробам проявить себя, но как только он ослабевает, возникает опасность следующих заболеваний:
- гнойничковые образования на коже (фурункулы, ячмени, нарывы);
- целлюлит, мастит, абсцесс;
- остеомиелит (заболевание костей), артрит (болезни суставов), перикардит и эндокардит (болезни сердца);
- заболевания дыхательной, мочеполовой системы, мозга.
Все это становится возможным, потому что стафилококк попадает в кровь и разносится по всем уголкам организма с помощью кровеносной системы, вызывая воспаления и нагноения. По этой же причине инфекция опасна возникновением токсического шока.
Причины возникновения опасности от болезнетворных бактерий
Основная опасность, которую несут в себе болезнетворные бактерии, состоит в выделяемых ими токсинах. Попадая в благоприятные условия (а организм человека – это рай для бактерий) они начинают быстро размножаться и выделять отходы жизнедеятельности, которые действуют на нас как яд, повреждая или полностью разрушая клетки.
Самыми опасными являются токсины возбудителей столбняка и дифтерии, бактерий стрептококков и стафилококков. Продукты их жизнедеятельности очень ядовиты. Но есть и такие микробы, которые отравляют нас уже после своей гибели. Это возбудители холеры, сибирской язвы, туберкулезная палочка, пневмококки.
Разберемся какие условия способствуют распространению болезнетворных бактерий. В прежние времена человечество пережило множество различных эпидемий. Это обуславливалось отсутствием гигиены как таковой, плохими условиями для жизни, недостатком или низким качеством пищи. Развитие общества, образование, доступность качественного питания и условий проживания сократили количество эпидемий, но все же не свели их на нет. Большим подспорьем в борьбе с болезнями стали прививки, вовремя принятые меры профилактики, распространите знаний о том, каким образом болезнетворные микроорганизмы попадают к человеку или животным.
Существуют объективные причины снижения иммунитета, а значит и увеличения риска заболеваний, которые обойти нельзя – пожилой возраст, генетическая предрасположенность. Но чаще всего мы сами ослабляем свой организм вредными привычками, неправильным питанием, отсутствием гигиены, лишними стрессами. Все это негативно сказывается на состоянии иммунитета, а он и есть тот самый волшебный щит, который убережет нас от множества болезней.
Правила здорового человека:
- Руки нужно мыть! Перед едой, после посещения туалета или общественных мест (транспорт, рынок, магазины, офисы, рестораны, закусочные и т. д.). И не просто споласкивайте под чуть теплой водичкой. Не ленитесь использовать мыло, хорошо намыливать всю ладонь и полностью смывать пену.
- Не ешьте всякую дрянь! Просроченные продукты, вода из подозрительных источников, некипяченое молоко, пирожки и булочки, которые можно найти на стихийном рынке, могут стать первым шагом в пропасть.
- Сторонитесь больных людей и животных. Если контакта не удалось избежать, см. пункт 1.
- Ведите здоровый образ жизни. Самый главный и самый нелюбимый многими пункт. Но время и статистика доказывают, что он работает. Поэтому, как бы ни было мучительно, постарайтесь отказаться от вредных привычек. Возможно, однажды от этого будет зависеть ваша жизнь.
Микробы опасны и коварны, умеют ждать своего часа и наносить сокрушительный удар. Но в наших силах не оставить им ни единого шанса. А если все же болезни избежать не удалось, не занимайтесь самолечением, обращайтесь к врачу!
Потерянное время и здоровье не сможет вернуть даже самый гениальный доктор.
10 самых страшных микробов-убийц
https://www.youtube.com/watch?v=L7LR4oGqLgQ
Чем опасны болезнетворные бактерии и какие заболевания они вызывают Ссылка на основную публикациюВсе статьи на сайте носят исключительно ознакомительный характер. В статьях, описывающих ту или иную болезнь, нет призыва к действию. Если Вы обнаружили у себя подобные симптомы, Вам обязательно необходимо обратиться к врачу! Самолечение может быть опасным для Вашего здоровья!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе