3 скрининг нормы расшифровка
Скрининг 3 триместра: на каком сроке его делают?
Скрининг 3 триместра проводится незадолго до родов и является завершающим комплексным обследованием.
Проведение скрининга в третьем триместре необходимо, чтобы ведущий беременность врач оценил состояние здоровья будущего младенца и готовность его мамы к родам.
Далее рассмотрим, на каком сроке проводится третий скрининг и на каких процедурах строится обследование.
Какие проводят процедуры?
Скрининговое обследование в 3 триместре позволяет ведущему беременность врачу подвести итоги, касающиеся развития плода и состояния органов матери, и уже по полученным результатам судить о том, как могут пройти предстоящие роды.
Состоит скрининг третьего триместра из трех процедур, но первой, которую делают беременным женщинам в обязательном порядке, является УЗИ.
Фото:
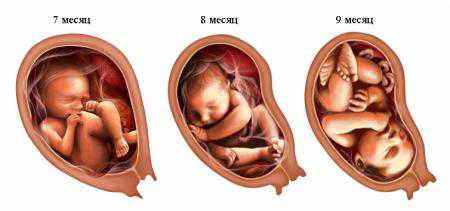
Затем по необходимости или по желанию будущей мамы УЗИ дополняют следующими видами диагностики:
- ультразвуковая допплерометрия – проводится без предварительной подготовки, за пару часов до процедуры беременной не нужно ничего кушать, так как поступление пищи к плоду способствует изменению реального кровотока;
- кардиотокография (КТГ) – способ оценки сердцебиения, включает в себя фиксирование и анализ работы сердца, когда плод находится в состоянии движения и покоя;
- «тройной скрининг-тест при беременности» – биохимический анализ крови на выявление уровня ХГЧ и альфа-фетопротеина в крови, определение уровня плазменного белка (ПАПП), анализ на плацентарный соматомаммотропин.
В ходе скрининга 3 триместра тщательно оценивается состояние всех органов будущего малыша и его сердечно-сосудистая система, определяется состояние плаценты, амниотической жидкости и пуповины.
Также врач проводит УЗИ придатков, шейки матки и ее стенок, описывает предлежание плода, его расположение в матке, местоположение пуповины.
Беременной назначается дополнительное обследование в виде допплерографии и кардиотокографии в том случае, если после проведения УЗИ выясняются следующие обстоятельства:
- шейка ребенка обвита пуповиной;
- у плода неправильное сердцебиение;
- поперечное или косое положение плода;
- подозрение на патологию сердечно-сосудистой системы;
- несвоевременное старение, утончение плаценты;
- обнаружение одной, а не двух артерий пуповины;
- признаки неправильного формирования мозга;
- несоответствие плода нормам фетометрии;
- резус-конфликт будущей мамы и ее ребенка;
- развитие гестоза, мало- или многоводие;
- у беременной сахарный диабет или гипертоническая болезнь.
Показания для проведения конкретной процедуры
Когда делают допплерометрию, беременная может и не отличить ее от первого обычного УЗИ, ведь если позволяют свойства сканера, скрининг может осуществляться в том же диагностическом кабинете с помощью того же аппарата.
Применяемая в период 3 триместра беременности ультразвуковая допплерометрия предоставляет возможность проверить состояние и скорость кровотока, убедиться в проходимости вен и артерий плода, матки и плацентарной оболочки, что впоследствии позволяет судить об эффективности использования плодом кислорода, наличии пороков сердечно-сосудистой или центральной нервной системы.
Фото:
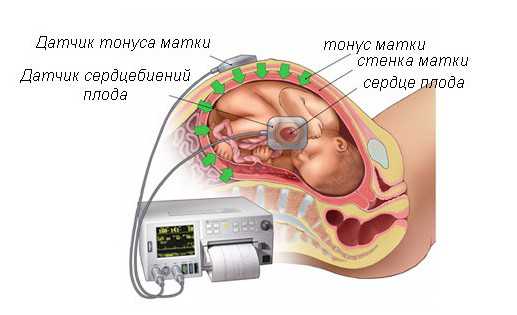
КТГ или кардиотокография в 3 триместре выполняется с целью определить наличие или отсутствие такого заболевания, как гипоксия.
Проводится процедура на основании подсчетов количества сердцебиений растущего плода, находящегося в активном и спокойном состоянии.
В основе КТГ лежит ультразвук, но в отличие от УЗИ допплером, на экране не визуализируется тело плода и его кровоток.
На мониторе ультразвукового аппарата отображается лишь сердцебиение в учащенном и уреженном состоянии.
УЗИ скрининг в 3 триместре, основываясь на результатах проведения комплексной оценки развития будущего младенца посредством двух выше описанных процедур, с учетом степени зрелости легких, позволяет врачу назначить госпитализацию беременной, а если показатели слишком плохие – рекомендовать досрочные роды.
Проведение скрининга в 3 триместре редко обходится без биохимического обследования.
Особенно данный метод становится актуальным, если показатели второго скринингового исследования беременности получились сомнительными или плохими, а проведения инвазивной пренатальной диагностики по каким-либо причинам не было.
Видео:
В таком случае двойной скрининг-тест (ХГЧ и ПАПП) обязательно дополняется диагностикой НЭ (свободный эстриол) и плацентарного соматомаммотропина (лактогена).
Рассматриваемые гормоны являются показателями благополучного роста и развития младенца внутри утробы, но это при условии, что их уровень не имеет отклонений от нормы – лишь тогда развитие может проходить без сложных хромосомных аномалий.
Сроки проведения скрининга 3 триместра
Когда на сроке 32 – 34 недели делают скрининг третьего триместра, специалистам удается получить полную информационную картину относительно протекания беременности.
При этом третье комплексное обследование беременная может и не проходить за один день, как того требуют сроки прохождения скрининга во втором триместре беременности.
На прохождение третьего скринингового обследования врачи дают две недели, в отдельных случаях этот период может увеличиться.
Если имеется необходимость в проведении биохимической процедуры, то беременная должна уложиться в определенные специалистом сроки.
При этом у пациентки на руках должны быть результаты третьего УЗИ, без них процедура сдачи крови не может быть выполнена.
Кардиотокография и ультразвуковая допплерография назначаются с 28 недели беременности. Учитывая конкретную акушерскую ситуацию и показатели осмотра, гинеколог определяет время проведения 3 скрининга.
Здесь приведем следующий пример: беременная пришла на очередной осмотр в женскую консультацию в 30 недель – в этот период оформляют дородовой отпуск.
Гинеколог при осмотре обнаружил, что тонус матки повышен или же у специалиста появились подозрения на нарушение сердцебиения у плода.
Видео:
Исходя из ситуации, можно сделать вывод, что 3 скрининг нужно делать незамедлительно, в ближайшие два-три дня.
Подготовка к скринингу 3 триместра беременности будет зависеть от того, какие процедуры предстоит пройти будущей маме.
К примеру, кардиотокография и допплерография не требуют подготовки со стороны пациентки.
Перед биохимическим исследованием беременной запрещается употреблять любую пищу за 4 часа до начала процедуры.
В течение трех дней до сдачи крови на анализ будущей маме стоит воздерживаться от копченных, жирных, острых и жареных блюд. При несоблюдении диеты показатели исследования будут иметь значительные отклонения от нормы.
Расшифровка результатов и нормы 3 скрининга
Установленные специалистами нормы для скрининга третьего триместра позволяют оперативно провести оценку состояния плода и определить здоровье материнских органов.
Все существующие нормы внесены в специальные таблицы и отражают среднестатистическую информацию о параметрах растущего внутри утробы малыша на определенном сроке беременности.
Согласно данным статистики, которую предоставляет «Всемирная организация здравоохранения», ежегодно примерно 5 % детей рождаются с врожденной патологией определенных органов.
И все потому, что в свое время будущая мама не прошла назначенное ей врачом комплексное обследование.
Фактические показатели скрининга 3 триместра врач сравнивает с нормативами, которые содержит нижеследующая таблица:
| УЗИ скрининг | Нормы 32 недели (мм) | Нормы 34 недели (мм) |
| Толщина плаценты | 25,3 – 41,6 | 26,8 – 43,8 |
| Зрелость плаценты | Первая или вторая | Вторая |
| Индекс амниотической жидкости | 144; возможные колебания: 77 – 269 | 142; возможные колебания: 72 – 278 |
| Средние значения для 32 – 34 недели | ||
| Параметры шейки матки (длина) | 30 – 35 (зев закрыт) | |
| БПР (бипариетальный размер ребенка) | 85 – 89 | |
| ЛЗР (размер ото лба до затылка) | 102 – 107 | |
| ОГ (окружность головки ребенка) | 309 – 323 | |
| ОЖ (размер окружности живота) | 266 – 285 | |
| ДКГ (длина кости голени) | 52 – 57 | |
| ДБ (длина бедра) | 62 – 66 | |
| ДП (длина плеча) | 55 – 59 | |
| ДПП (длина предплечья) | 46 – 55 | |
| Рост плода | 43 – 47 | |
| Масса плода | 1790 – 2390 г | |
| Нормы КТГ | 8 – 12 б |
Таблица УЗИ скрининга, составленная по неделям беременности, предоставляет возможность оперативно выявить, какие в развитии будущего младенца имеются отклонения от нормы.
Такая таблица позволяет оценить каждый конкретный результат и определить влияние полученных показателей на ход беременности.
Здесь можно привести следующие примеры:
- если масса тела будущего ребенка значительно выше нормы, будущей маме будет рекомендовано пройти еще одно УЗИ под конец триместра, так как данный факт представляет собой угрозу;
- низкое предлежание детского места – в большинстве случаев лечащий врач назначает кесарево сечение;
- старение плаценты на раннем сроке – назначается внеплановое УЗИ, чтобы исключить гипоксию плода (дефицит кислорода), затем стимулируется родовая деятельность;
- если нарушения выявлены в процессе проведения ультразвуковой допплерометрии, будущей маме назначают препараты, повышающие уровень кровоснабжения плода;
- резус-несовместимость – происходит заметное увеличение окружности животика будущего младенца по сравнению с размерами его грудной клетки и головки, является симптомом гемолитического заболевания;
- низкий показатель длины бедренной кости – подобную аномалию вызывает дефицит соматотропина (гормон роста), последствия – карликовый рост.
Часто беременные женщины пытаются сами расшифровать результаты скрининга 3 триместра, но подобные действия может правильно выполнить только специалист с учетом дополнительных факторов.
Третий скрининг – завершающее комплексное обследование, которое проходят беременные, после чего до встречи с ребеночком остаются считанные недели.
3 скрининг нормы расшифровка
Женщине в период вынашивания малыша назначают много исследований. Они дают возможность вовремя выявлять патологии развития плода, осложнения в ходе вынашивания беременности. Одним из таких исследований является скрининг третьего триместра. Детально узнаем о его сроках и цели проведения, расшифровке его данных.
Зачем и когда делают 3 скрининг
Он представляет собой комплексное исследование, проводимое обычно на сроке 32-36 недель. Скрининг может состоять из нескольких процедур, он направлен на определение состояния плода и органов беременной. Процедура требует некоторой осведомленности женщины.
В обследование входят основной УЗИ-скрининг и дополнительные: кардиотокография (КТГ), допплерометрия, биохимический скрининг-тест с определением уровня гонадотропина, АФП, маркера риска синдрома Дауна. Итак, обязательными являются допплерографическое УЗИ и КТГ. Другие исследования проводятся при необходимости, которую определяет наблюдающий акушер-гинеколог.
Не обязательно третий скрининг проходить в один день. Это может быть период на протяжении двух недель. Допплерографию и КТГ можно сделать с 28 недели. Когда именно лучше пройти исследование именно вам, подскажет врач. Если вы, например, пришли к нему на очередной прием на сроке в 30 недель, и он констатировал повышение тонуса матки, учащенное сердцебиение плода, то наверняка будет настаивать на том, чтобы скрининг сделать в ближайшие дни.
О подготовке к процедуре
Это зависит от того, какие именно исследования предстоит пройти беременной. Если речь идет об ультразвуковой диагностике, КТГ или допплере, то никакой предварительной подготовки не нужно. Женщина перед такими исследованиями может нормально покушать. А вот если речь идет о биохимическом анализе крови, то перед ее сдачей употреблять пищу нельзя как минимум за 4 часа. За день до процедуры беременной женщине обязательно необходимо исключить из рациона острое, жареное, жирное. В принципе в третьем триместре женщина и так не должна употреблять подобные блюда. Несоблюдение диеты может и не изменить содержание всех гормонов, но на некоторые повлиять способно. Ведь при употреблении жирных продуктов сыворотка крови, необходимая для определения гормонов, становится хилезной (с жировыми отложениями), что существенно искажает результат исследования. В редких случаях даже получить его становится невозможно.
Если голодать несколько часов женщина не может, а кровь сдавать необходимо, то можно взять собой легкий перекус — яблоко, например. Для процедуры КТГ врачи советуют брать с собой что-то сладкое, например, гематоген .
Как проводят третий скрининг
Для проведения УЗИ беременная освобождает живот от одежды. На него наносят проводимый гель. Специалист водит датчиком по животу и фиксирует необходимые параметры. Допплерометрия проводится аналогично.
Что касается кардиотокографического перинатального скрининга, то он проводится в позе женщины на левом боку или на спине. Специальный ультразвуковой датчик крепится к тому месту живота, где лучше всего слышны сердцебиения будущего малыша. Женщине дают в руки пульт. Она должна нажимать его кнопку, когда слышит шевеление плода. Обычно процедура длится около 40 минут. В это время врач может предложить пациентке скушать что-то сладкое. Это необходимо для того, чтобы понять, существует ли гипоксия плода.
О расшифровке данных скрининга
Нормой является толщина плаценты в 32 недели срока 25,3-41,6 мм, в 34 — 26,8-43,8 мм. У органа первая или вторая степень зрелости. Индекс амниотических вод в норме составляет 81-278 миллиметра, а шейка матки должна быть не короче 30 мм. Если матка в тонусе, то это свидетельство скорых родов.
Что касается самого плода, то окружность его головы должна быть в пределах 309-323 мм, обхват живота — от 266 до 285 мм, рост — от 43 до 47 сантиметров, вес — 1790-2390 граммов. Кости голени будущего малыша находятся в пределах 52-57 мм, бедра — от 62 до 66 мм, плеча — 55-59 мм.
Восемь-двенадцать балов составляет норма КТГ скрининга в третьем триместре. Все гормоны должны быть в пределах 0,5-2,5 MoM. В расшифровке данных не должно содержаться пометки «высокий риск». Тогда можно констатировать, что с плодом все в порядке.
Рубрики журнала
Третий скрининг при беременности
Что показывает третий скрининг обследование?
Данное обследование включает проведение следующих процедур:
- УЗИ. цель которого выявление отклонений в развитии плода.
- Кардиотокография. Посредством данной манипуляции можно исследовать качество работы сердечно сосудистой системы.
- Допплерография. Занимается изучением кровеносных сосудов плаценты, пуповины, матки. С помощью специального оборудования можно проверить кровообращение во внутренних органах малыша.
- Биохимический анализ. Его назначают для уточнения диагноза. Сдают указанное тестирование не все беременные.
1.Общее ультразвуковое исследование плода
Рассматриваемый вид диагностирования зачастую проводят в промежутке между 32 и 34 неделями беременности с целью выявления аномалий/задержек в развитии эмбриона, угрозы преждевременных родов.
Своевременное обнаружение неблагоприятных влияний дает возможность докторам вовремя среагировать на них и предпринять соответствующие меры для их устранения (если это возможно).
Посредством УЗИ можно выяснить следующие показатели:
1) Положение, параметры, степень зрелости плаценты . Наиболее благоприятный вариант – размещение плаценты в районе задней стенки матки. В этом случае обеспечивается наилучшее ее кровоснабжение. Однако расположение плаценты в иных зонах матки также является нормой. Если же плацента закрывает выход из матки, или она расположена в 40 мм от зева, существует большой риск, что женщина не сможет родить самостоятельно.
Толщина плаценты будет варьироваться, в зависимости от срока беременности: 25,2-41,5 мм на 32-й недели беременности; 26,7-43,7 мм на 34-й недели беременности. Превышение указанных показателей может свидетельствовать о развитии воспалительных явлений. Имея недостаточную толщину, плацента неспособна обеспечить все нужды растущего эмбриона.
В третьем триместре беременности степень зрелости плаценты должна быть I или II. При более высокой степени зрелости врачи диагностируют старение плаценты, что требует срочного лечения антибиотиками, витаминами, препаратами, улучшающими кровотечение. В противном случае на более поздних сроках может возникнуть гипоксия плода, при которой необходимо срочное родоразрешение.
2) Норма (индекс) амниотической жидкости должна составлять 80-277 мм. Значительное превышение указанного показателя подразумевает наличие многоводия. Подобное явление грозит многими негативными последствиями, среди которых – перинатальная смерть, пороки развития. Недостаток рассматриваемой жидкости (маловодие) может спровоцировать задержку в развитии эмбриона.
3) Длина шейки матки в норме составляет 30 мм, а ее зев не должен быть открытым. Если данная цифра меньше 25 мм, имеет место быть истмико-цервикальная недостаточность. Подобную патологию лечат при помощи акушерского пессария либо путем наложения швов. Раскрытие шейки матки происходит по мере приближения даты родов. Если сама матка находится в тонусе, это не является признаком какого-либо отклонения. Подобное явление свидетельствует о скором начале родов. А вот утолщение мышечного слоя матки на поздних сроках – повод для беспокойства.
4) Нормативы фетометрических показателей на 30-34 неделях беременности следующие:
- Бипариентальный размер может варьироваться в пределах 78-86 мм.
- Окружность головы. 78-88 мм.
- Диаметр живота (средний) – 82-93 мм.
- Длина бедра – 59-66 мм.
- Длина обеих костей голени при замерах должна составлять 52-57 мм.
- Плечи эмбриона должны иметь длину в пределах 55-60 мм, предплечья – 46-56 мм.
- Параметры лобно-затылочной доли могут составлять 102-108 мм.
- Масса плода может варьироваться в пределах 1795-2395 г. Превышение указанной нормы грозит определенными проблемами при родах. Поэтому врачи рекомендуют будущей маме непосредственно перед родоразрешением пройти еще одно УЗИ, чтобы прояснить ситуацию.
- Рост плода – 43-47 см.
5) В ходе исследования УЗИст также оценивает состояние некоторых органов и систем:
- Головного, продолговатого мозга.
- Носогубного треугольника, верхней и нижней челюстей, глазниц.
- Органов внутри брюшины.
- Позвоночника.
- Мочеполовой системы.
Выявление аномалий в строении данных органов требует дополнительных инвазивных исследований.
6) Датчик УЗИ дает возможность получить сведения о функциональном состоянии плода:
- Норма сокращений сердца – 110-150 ударов в минуту. Если данный показатель менее 100 уд/мин, существует большая вероятность того, что эмбрион развивается с аномалиями в сердечно-сосудистой системе.
- Частота дыхания – 31-70 движений на протяжении 60 секунд. Отклонение от нормы в большую/меньшую сторону, отсутствие движений грудной клетки, судорожные движения эмбриона во время УЗИ, — признак нарастающего кислородного голодания.
2. Кардиотокография – КТГ
Указанный вид скрининга – дополнительный метод третьего скрининга при беременности, который назначают при выявлении следующих погрешностей на УЗИ:
- Пуповина обвилась вокруг шеи эмбриона.
- Частота сокращений сердца малыша не соответствует норме.
- Плод перекрывает зев матки.
- У беременной сахарный диабет/гестоз.
- Диагностируется старение плаценты.
- У мамы и ребенка разные резус-факторы.
Посредством КТГ можно зафиксировать сердцебиение плода и сокращение матки. Полученные результаты дают возможность оценить работу сердца и степень воздействия окружающей среды на сердечный ритм.
Наиболее актуальный срок для проведения указанной диагностики – после 32-й недели беременности. Ранее специалисты, как правило, не назначают КТГ – процедура будет нерезультативной.
Для кардиотокографии используют два датчика УЗИ. Один из них помещают в область живота, где при помощи фонендоскопа находят зону самой лучшей слышимости. Второй датчик давления крепят в район маточного дна.
Если тестирование не показывает отклонений, его продолжительность составляет около 20 минут. При выявлении сбоев в сердцебиении процедуру могут продлить до 60 минут.
Цель кардиотокографии – определение следующих показателей:
- Базального уровня ЧСС – среднее значение сердечного ритма, которое сохраняется на протяжении 10 минут. В норме он составляет 120-160 уд/мин.
- Изменений в частоте сердечных сокращений. амплитуде сердцебиения: 5-25 ударов за минуту
- Непродолжительное (13-15 секунд) увеличение сердцебиения на 15 уд/мин. Подобное явление именуют акцелерацией. Норма рассматриваемого показателя – более 2 на протяжении 10 минут манипуляции.
- Кратковременное (не более 15 секунд) снижение сердечного ритма на 15 уд/мин. Данный показатель называют делерацией. В норме делерации не должны наблюдаться, хотя могут иметь место весьма короткие замедления сердцебиения.
Результаты кардиотокографии записываются в балах от 0 до 10:
- Если в ходе исследования состояние плода оценивают в 8-10 балов, его развитие считается благоприятным.
- При оценке от 5-7 баллов назначают дополнительное обследования.
- Показатели ниже 4 балов указывают на неудовлетворительное состояние плода. Подобная ситуация требует срочного лечения — либо экстренного родоразрешения.
Следует помнить, что результатов одной лишь кардиотокографии недостаточно, чтобы оценить общую картину. Врач выносит свой «вердикт» с учетом заключения УЗИ, биохимического анализа крови, предыдущих скринингов.
3. Допплерография
Данный тип диагностики – обязательная составляющая третьего скрининга при беременности.
Проводят допплерографию зачастую на 32-й неделе беременности, одновременно с УЗИ, с целью оценки кровообращения во внутренних органах плода, пуповине, плаценте, кровеносных сосудах матки.
Посредством определения качества кровотока в этих артериях можно судить о том, насколько хорошо обеспечиваются кислородом центральная нервная система, миокард эмбриона.
После ультразвукового исследования плода доктор выбирает кровеносные сосуды, которые ему бы хотелось изучить более детально. Чаще всего тестированию подвергаются сосуды пуповины. В эту зону устанавливают специальный внешний датчик, и в течение нескольких минут на экране монитора появляется изображение кровообращения. В дальнейшем оборудование самостоятельно проводит анализ
Диаметр, силу кровотока в сосудах плаценты, в области пуповины УЗИст проверяет в тех случаях, если женщина вынашивает более одного ребенка; при разных резус-факторах у мамы и малыша; при низком весе эмбриона.
- Если датчик фиксирует повышенное сопротивление в стенках пуповинной вены, а результаты скрининга в целом неудовлетворительные, проводят досрочные роды.
- Если же плод развивается нормально, а результаты допплерографии не слишком утешительные, беременной проводят комплексное лечение в стационаре.
Бывают и такие случаи, когда вес плода маленький, а сопротивление пуповинной вены минимально: от мамы к ребенку поступает достаточное количество питательных веществ. Причина низкого веса малыша может крыться в миниатюрных формах его мамы, и никакого лечения здесь не требуется.
4. Биохимическая диагностика
Биохимический скрининг в III триместре беременности проводят, если предыдущие обследования имели негативную окраску .
Основными объектами исследования являются:
- Свободный эстриол. Данный гормон на рассматриваемом этапе беременности вырабатывается печенью плода. Его уровень колеблется от 35,3 до 63,05 нмоль/л на 30-32 неделях; от 40,2 до 70 нмоль/л на 33-34 неделях беременности.
- ХГЧ. Уровень указанного гормона может варьироваться от 10 тыс. до 60 тыс. мЕд/мл.
- Лактоген. Это вещество синтезируется плацентой и его количество сильно зависит от срока беременности: 3,2-10,0 мг/л. Отклонение от нормы может являться результатом неправильно определенного срока.
Снижение количества лактогена в крови может быть следствием нескольких факторов:
- Погрешности в работе сердечно-сосудистой системы, что сопровождаются регулярными повышениями артериального давления.
- Неспособность плаценты выполнять свои основные задачи. Отклонения от нормы более, чем на 50% — сигнал о задержке в развитии плода, которая возникла на фоне плацентарной недостаточности.
Причинами повышения лактогена могут быть многоплодная беременность, либо резус-конфликт между мамой и малышом.
Отклонения от нормы (в большую или в меньшую сторону) уровня ХГЧ и эстриола – свидетельство идентичных патологий, которые встречаются при плохих результатах биохимического скрининга II триместра беременности .
Как подготовиться к третьему скринингу при беременности?
Самым важным моментом в процессе подготовки к комплексному обследованию является психологический настрой мамы. Чрезмерное беспокойство отразится на поведенческой реакции ребенка, что исказит результаты скрининга.
Поэтому будущей мамочке следует настроиться на положительную волну, и думать только о хорошем.
В целом же, список подготовительных мероприятий — не сложный, и не обширный:
- Ультразвуковое исследование и допплерография проводятся с опустошенным мочевым пузырем. Это объясняется достаточным количеством околоплодных вод в третьем триместре, которые способствуют проникновению ультразвука.
- Кардиотокографию проводят на голодный желудок. Рекомендуется последний прием пищи осуществлять за 1,5-2 часа до тестирования. Это объясняется тем, что поступившая в организм матери глюкоза может повлиять на активность эмбриона. Кроме того, врачи рекомендуют беременным брать с собой на КТГ плиточку шоколада либо конфеты. Это поможет разбудить малыша, если на момент исследования он будет спать.
- Биохимический скрининг предусматривает забор венозной крови натощак. Если анализ сдается утром, не следует кушать за 8-10 часов до тестирования. При дневном анализе от еды следует воздержаться минимум 4 часа. На анализ можно взять с собой негазированную минеральную воду. Специалисты советуют за 2 суток до биохимического скрининга сесть на диету, которая исключает жирную, копченную, соленую пищу. Это связано с негативным воздействием жиров на состав сыворотки крови.
Лазерное лечение эндоцервикоза и наботовых кист шейки матки – показания к операции и рекомендации пациентам
В медицинских источниках эндоцервикоз также именуют эктопией, псевдоэрозией. При неосложненном течении эндоцервикоза, а также наботовых кист, шейка матки остается неповрежденной, поэтому лечебные мероприятия ограничиваются динамическим наблюдением. Если же к указанным патологиям присоединяется воспалительный процесс, либо качество жизни пациенток ухудшается, предпринимают … Читать далее → →
 Причины и симптомы поликистоза яичников – все риски синдрома поликистозных яичников
Причины и симптомы поликистоза яичников – все риски синдрома поликистозных яичников
На сегодняшний день, указанная патология является весьма распространенной среди женского населения. Вследствие дегенеративных процессов, спровоцированных различными явлениями, яичники увеличиваются в размерах и покрываются множеством мелких кист. Указанные кисты – заполненные несозревшими яйцеклетками фолликулы. Болезнь может дать о себе знать в … Читать далее → →
Кому нужен пренатальный скрининг третьего триместра
 Скрининг 3 триместра – это комплексное исследование, которое проводится в сроки 32-36 недель, и может состоять из нескольких диагностических процедур.
Скрининг 3 триместра – это комплексное исследование, которое проводится в сроки 32-36 недель, и может состоять из нескольких диагностических процедур.
Направлено оно на окончательное выяснение состояния плода и материнских органов, требует некоторой подготовки и осведомленности. [contents h3 h4]
Из чего состоит скрининг 3 триместра
Данное исследование состоит из нескольких процедур, из них всем беременным женщинам обязательно выполняется только УЗИ скрининг при беременности. При необходимости его дополняют такие виды инструментальной и лабораторной диагностики:
- Допплерография
- Кардиотокография
- «Тройной скрининг при беременности»: определение уровней ХГЧ, ɑ-фетопротеина, PAPP-A, плацентарного лактогена (если в биохимическом исследовании есть необходимость, в этом сроке назначается именно тройной скрининг-тест, а не его двойной аналог).
Цели УЗИ-диагностики в третьем триместре
Что смотрят на 3 скрининге? Очень тщательно оцениваются:
- сердечно-сосудистая система
- головной и продолговатый мозг
- вена Галена в полости черепа
- лицо: глазницы, челюсти, носогубный треугольник
- позвоночник
- органы полости живота
- мочеполовая система
- плацента: локализация, толщина, степень зрелости
- амниотические воды
- пуповина
- шейка матки, ее стенки
- придатки.
При проведении скрининг-УЗИ врач тщательно оценивает также предлежание плода, положение его в матке, обвитие шеи пуповиной.
Дополнительные исследования при скрининге третьего триместра
Беременная направляется на допплерографию и КТГ, если имеют место такие ситуации:
- обвитие шеи пуповиной
- учащение или урежение частоты сердцебиений
- косое или поперечное положение ребенка в матке
- подозрение на порок сердечно-сосудистой системы
- раннее «старение», снижение толщины плаценты, ее предлежание
- наличие одной пуповинной артерии вместо двух
- подозрение на нарушение формирования головного мозга
- развились гестоз, много- или маловодие
- имеется отставание в росте ребенка (по данным фетометрии)
- мать страдает сахарным диабетом, артериальной гипертензией
- резус-конфликт матери и плода.
Допплерометрия
Это исследование, которое по ощущениям для беременной не отличается от УЗИ. Оно может даже проводиться вместе с 3 скрининг-УЗИ, в том же кабинете и на том же аппарате, если сканер обладает такими возможностями.
Допплерометрия позволяет оценить характер и скорость кровотока, степень проходимости сосудов матки, плаценты и самого плода. Это косвенно позволяет судить о том, насколько плоду хватает кислорода, как он его использует, нет ли патологии ЦНС или сердечно-сосудистой системы.
Кардиотокография
Это исследование, которое входит в 3 й скрининг при беременности. Его цель — по количеству сердцебиений ребенка в покое и изменении их при шевелениях (и другой активности) оценить, страдает ли ребенок от гипоксии.
В основе метода – ультразвук, только при этом не происходит визуализации плода или его кровотока (как при УЗИ с допплером). На экране аппарата отображаются сердцебиения плода, их учащение и урежение в зависимости от проводимых тестов.
По комплексной оценке плода, проводимой с помощью допплерометрии и кардиотокографии, учитывая степень зрелости легких (определяется по УЗИ-скринингу 3 триместра), если врач видит плохие результаты, он может рекомендовать госпитализацию и даже — досрочное родоразрешение.
3-ий скрининг: биохимическая диагностика
Скрининг 3 триместра дополняется биохимическим исследованием, в случаях, если второй скрининг при беременности показал сомнительные или плохие результаты, но инвазивная диагностика, в силу каких-то причин, не проводилась.
В этом случае к двойному скринингу при беременности, который включал в себя определение только ХГЧ и PAPP, добавляется диагностика уровня неконъюгированного (свободного) эстриола, а также – плацентарного лактогена.
Эти четыре гормона являются показателями благополучного (в случае их нормального уровня) развития ребенка, без тяжелых хромосомных аномалий.
Сроки проведения третьего перинатального диагностического исследования
Сроки третьего скрининга при беременности 32-34 недели. В этот период все дополнительные исследования – кардиотокография, допплерография, определение гормонов в крови – также будут информативны.
3 скрининг не обязательно проходят в один день. Ведь сроки 3 скрининга при беременности – 2 недели или даже больше. Если вам назначен биохимический скрининг. вам нужно уложиться в указанные сроки, предварительно пройдя третий скрининг УЗИ (с его результатами идут сдавать кровь).
Допплерографию же и КТГ можно проходить с 28 недели. В зависимости от вашей акушерской ситуации и результатов осмотра лечащим гинекологом, он должен вам подсказать, во сколько недель третий скрининг лучше всего пройти именно вам.
Например, вы пришли на осмотр в 30 недель для оформления дородового отпуска. Врач, осмотрев вас, отметил повышение тонуса матки, или его насторожило сердцебиение плода. Тогда делать 3 скрининг надо в ближайшие дни.
Подготовка к третьему этапу пренатального скрининга
Как готовиться к третьему скринингу при беременности, зависит от того, какие исследования вам нужно пройти. Скрининговое УЗИ при беременности, например, так же, как и допплер, и КТГ, проходят без всякой предварительной подготовки. Поэтому в данном случае на вопрос, можно ли есть перед скринингом, мы отвечаем утвердительно.
Если же вам нужно пройти биохимическое исследование (как и в случае скрининга 1 триместра ), есть перед сдачей крови нельзя минимум за 4 часа. В этом случае врач должен рассказать, что можно есть перед скринингом для получения достоверных результатов.
Не обязательно придерживаться строгой диеты в течение недели, но за день до исследования нужно исключить из рациона:
- жареное
- жирные продукты
- копченые блюда
- острую пищу.
Конечно, несоблюдение диеты не изменит содержания всех гормонов, но некоторых — может. Также при употреблении жирной пищи сыворотка крови, которая и нужна для определения гормонов, становится хилезной, то есть в ней откладываются жировые капли. Это значительно искажает результат исследования, а иногда – делает его невозможным.
Теперь о том, что нужно для скрининга. Если вы не можете долго голодать, а кровь нужно сдать, нужно взять с собой небольшое количество для «перекуса». Для прохождения КТГ рекомендуется также взять что-то сладкое, если понадобится простимулировать двигательную активность ребенка (1 шоколадки или батончика будет достаточно).
Как проводится третий скрининг
Вот как делают УЗИ скрининг: женщина приходит в кабинет, ложится на кушетку, освобождая живот полностью для исследования. Наносится немного геля на живот, по нему будут водить датчиком.
Допплерометрия (или допплерография) проводится точно так же, как делают скрининг-УЗИ.
Кратко, как делают кардиотокографический перинатальный скрининг:
- женщина приходит в кабинет, удобно ложится на спину или на левый бок, обнажая живот.
- ультразвуковой датчик (он округлый и плоский) крепится мягким ремешком к тому месту, где лучше всего слышно сердцебиение плода.
- беременной в руки дается пульт, на кнопку которого надо нажимать, как только она почувствует шевеление плода.
- так нужно лежать около 40 минут, в течение которых врач может попросить женщину съесть кусочек сладкого или произвести раздражение передней стенки ее живота.
- по показаниям, для того, чтобы понять, есть ли гипоксия плода, женщине в вену или мышцу могут вводиться лекарства.
При биохимическом скрининге при беременности нужно натощак сдать кровь из вены в небольшом объеме.

Как расшифровывают данные
Нормы УЗИ-скрининга 3 триместра зависят от срока беременности:
- Толщина плаценты: 25,3-41,6 мм – в 32 недели, в 34 недели — 26,8-43,8 мм
- Степень зрелости плаценты: I-II
- Индекс амниотических вод: 81-278 мм
- Шейка матки не должна быть короче 30 мм, а ее зев должен быть закрыт
- Тонус матки говорит о том, что роды могут скоро произойти
Нормы скрининга 3 триместра в отношении плода зависят от срока (указаны средние показатели с 32 по 34 неделю):
- Не должно быть аномалий развития
- Бипариетальный размер: в среднем 85-89 мм
- Лобно-затылочный размер: около 102-107 мм
- Окружность головы: 309-323 мм
- Обхват живота: 266-285 мм
- Кости голени: 52-57 мм
- Бедро: 62-66 мм
- Предплечье: 46-55 мм
- Плечо: 55-59 мм
- Рост: 43-47 см
- Вес: 1790-2390 граммов.
Нормы КТГ 3 скрининга составляют 8-12 баллов.
Расшифровка скрининга 3 триместра в отношении гормонов: они все должны быть в пределах 0,5 – 2,5 MoM. Риск в отношении всех патологий не должен быть более 1:380 или не должно быть написано «высокий риск». Тогда это – норма.
Цена перинатального скрининга в третьем триместре состоит из стоимости отдельных исследований:
- стоимость УЗИ – 1100-2900 рублей
- допплерография – около 1000-1500 рублей
- КТГ отдельно – около 1100 рублей
- УЗИ+допплер+КТГ (в одной клинике, за 1 посещение) – 5800 рублей
- определение ХГЧ – 780 рублей
- определение PAPP – 950 рублей
- плацентарный лактоген – 880 рублей
- эстриол – 700 рублей.
Таким образом, скрининг 3 триместра – последнее перед родами комплексное обследование. Оно проводится для того, чтобы узнать состояние плода, оценить его готовность к родам, определить, как должны проходить несколько последних недель беременности и роды. Эта диагностика неинвазивная, не требует проведения специальной подготовки.
Источники: http://beremennost.net/na-kakom-sroke-beremennosti-delayut-3-skrining, http://www.operabelno.ru/tretij-skrining-pri-beremennosti/, http://uzilab.ru/prenatalnaya-diagnostika/skrining-3-trimestra.html
Скрининг 3 триместра — когда делать, нормы по УЗИ
Материал носит ознакомительный характер. Для получения точной информации обратитесь к специалисту.
Последний триместр — волнительный период. Встреча с малышом всё ближе, тревог всё больше, животик тяжелее. На этом ответственном этапе беременности для контроля за развитием ребёнка и состоянием будущей мамы принято проводить плановый скрининг. Это уже третий и завершающий комплекс мероприятий, позволяющий выявить патологические состояния малыша и принять меры по их устранению. Сроки проведения скрининга 3 триместра колеблются в границах между 30-й и 36-й неделями, но по показаниям анализы и обследования могут быть проведены и раньше. Не волнуйтесь, все манипуляции безболезненны и безопасны как для женщины, так и для плода.

Так, женщинам предстоит пройти:
- обязательное плановое УЗИ;
- допплерографию;
- в случае необходимости беременной может быть показана кардиотокография;
- при наличии риска аномалий развития потребуется сдача крови на биохимический анализ.
Необходимость прохождения третьего скрининга обусловлена множеством причин, среди которых:
- Выявление задержки пренатального развития плода. Несоответствие данных фетометрии (измерения параметров органов и частей тела) принятым нормам может говорить об отставании малыша в развитии. Тем не менее процесс роста обычно наблюдают в динамике. Если отсутствуют признаки фетоплацентарной недостаточности, а плод растёт равномерно и симметрично, то его малые размеры являются конституционной особенностью и не считаются патологией.
- Обнаружение не выявленных ранее аномалий. Пренатальный скрининг 3 триместра является контрольным для женщин, входящих в группы риска. Его результаты могут подтвердить или, напротив, опровергнуть данные, полученные во втором триместре. Кроме того, некоторые аномалии могут развиться у ребёнка уже после, вследствие приёма матерью лекарств, инфицирования, резус-конфликта или по другим причинам. В отдельных случаях выявленные проблемы меняют тактику родов, исключая естественные.
- Определение расположения и предлежания малыша. Эта информация помогает выбрать метод ведения родов и их условия. Особенно важны эти данные для женщин, планирующих рожать дома, поскольку благоприятный исход самостоятельных родов в случае тазового предлежания или обвития пуповиной маловероятен.
- Определение локализации и состояния плаценты. Этот временный орган является связующим элементом между организмом будущей мамы и плодом. Степень зрелости, локализация, толщина и структура плаценты непосредственно влияют на скорость развития плода, его обеспечение кислородом, защиту от патогенных микроорганизмов.
- Оценка качества плодных вод. Объём и цвет амниотической жидкости напрямую зависят от здоровья матери и развития мочевыводящей и пищеварительной систем плода. Воды пополняются за счёт пропотевания плазмы материнской крови в матку, а на более поздних сроках в их образовании принимают участие и почки плода. Полная замена вод происходит в течение трёх часов — малыш постоянно заглатывает их и регулярно мочится, перерабатывая треть общего объёма амниотической жидкости. Остальное берёт на себя материнский организм.
- Оценка состояния матки, придатков, родовых путей. В течение беременности не исключается образование кист, опухолей, растяжение или разрыв рубцов, слабость шейки матки или прочие патологии органов матери. Своевременное их выявление позволяет сохранить беременность или вызвать преждевременные роды, чтобы уберечь малыша от воздействия неблагоприятных условий.
Таким образом, своевременное проведение третьего скрининга позволяет снизить риск мертворождения и преждевременных родов.
В отдельных случаях, когда выявлены ранее не диагностированные хромосомные аномалии, женщина получает право выбора: сохранять беременность или прервать её. Важно понимать, что третий скрининг является последним плановым, и дальнейшие обследования будут проводиться по показаниям. Последний, третий скрининг традиционно состоит из четырёх диагностических методов, среди которых обязательным является только УЗИ.Остальные процедуры проводятся в случае:
- неудовлетворительных результатов эхографического исследования;
- внезапного ухудшения самочувствия матери;
- попадания беременной в группы риска;
- по желанию будущей мамы.
- УЗИ проводится с целью обнаружения патологий развития плода и для оценки состояния матки.
- Допплерография позволяет рассмотреть кровеносные сосуды матки, плаценты, пуповины. Более сложное оборудование способно показать систему кровообращения плода.
- Кардиотокография осуществляется для оценки качества функционирования сердца и сосудов.
- Биохимический скрининг 3 триместра является дополнительным диагностическим методом и проводится для подтверждения патологий, которые заподозрены на предыдущих обследованиях.
УЗИ
На этом этапе специалист, как обычно, определяет:
- данные фетометрии, вычисляет приблизительный вес плода и его рост;
- оценивает зрелость, положение, структуру и толщину плаценты;
- вычисляет индекс околоплодных вод;
- измеряет длину шейки матки и оценивает состояние её зева;
- фиксирует частоту сокращений сердечной мышцы и дыхания плода.
КТГ или кардиотокография
Обычно его назначают женщинам, у которых обнаружены определённые погрешности на УЗИ:
- обвитие шейки малыша пуповиной;
- несоответствие частоты сокращений сердца принятым нормам;
- перекрытие плодом зева матки;
- быстрое созревание плаценты.
Целью кардиотокографии является определение таких показателей:
- Базальный уровень ЧСС. Рассчитывается во временном интервале в 10 минут. У здорового малыша — от 120 до 160 уд/мин, когда он спит, и 130—190 в период бодрствования.
- Вариабельность БЧСС (изменение ЧСС, её амплитуда). Оптимальным считается диапазон от 10 до 25 уд/мин.
- Увеличение сердечного ритма (акцелерация). В норме не более двух скачков до 15 ударов за 10 минут, продолжительностью до ¼ минуты.
- Угнетение сердечного ритма (делерация). У здорового плода это явление должно отсутствовать, но могут фиксироваться очень короткие замедления.
Допплерография
Наиболее часто объектом исследования выступает пуповина. В обязательном порядке состояние её сосудов требует оценки при:
- вынашивание двух и более плодов;
- резус-конфликте мамы и ребёнка;
- отклонение от нормы веса малыша.
Биохимический анализ материнской крови
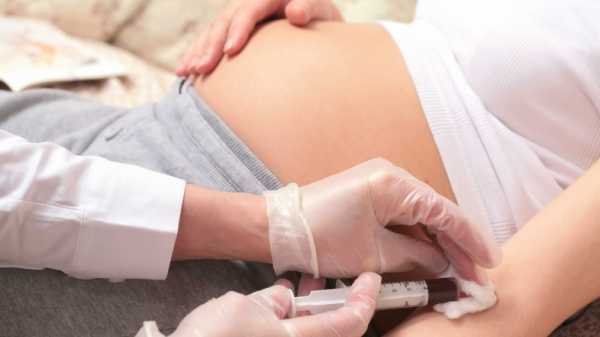
Рекомендовано исследование в таких случаях:
- подозрительные результаты предыдущих мероприятий третьего скрининга;
- нахождение беременной в группе риска (возраст за 35, аномальные беременности в анамнезе, близкородственный брак и т. д.).
Забор материнской венозной крови осуществляется с целью определения уровня трёх маркеров:
- традиционно, ХГЧ;
- свободного эстриола;
- лактогена.
Данные биохимии крови так же неинформативны сами по себе и оцениваются в комплексе с остальными исследованиями.
Так, например, 50 женщин из 1000 получают неутешительные данные анализа, но только одна или две рожают малышей с врождёнными патологиями. Тем не менее такое исследование крови позволяет обнаружить до 80% случаев пороков формирования нервной трубки и почти 95% хромосомных нарушений.
В случае обнаружение патологий плаценты, развития критических состояний у плода, воспалительных процессов в матке или других проблем, врач может назначить:
- срочное родоразрешение;
- определение женщины в стационар с целью как можно более длительного сохранения беременности;
- превентивные меры, предупреждающие развитие осложнений (диеты, витамины, гормоны, ограничение физической активности и т. д.).
В чём преимущества третьего скрининга?
- Все обследования, входящие в третий скрининг, являются не инвазивными, а значит, не несут абсолютно никакой угрозы ни матери, ни растущему плоду. Забор крови, УЗИ и КТГ никак не влияют на состояние развивающегося человечка и не способны вызвать какие-то нежелательные последствия.
- Предлагаемые мероприятия позволяют выявить на ранних этапах патологические состояния у беременной и ребёнка и предотвратить их развитие. Не диагностированные аномалии способны привести к гибели плода, ЗВРП, преждевременным родам.
- В случае крупных размеров плода, его неправильного предлежания или обвития пуповиной, своевременно принимается решение о плановом КС. Если эти факторы выясняются уже в родах, то ценой легкомыслия может стать гибель совершенно здорового малыша.
- Случается, что по каким-то причинам не был пройден УЗИ скрининг второго триместра или его результаты оказались ложными. В такой ситуации третий скрининг является последней возможностью выявления аномалий у плода.
Рождение ребёнка с хромосомными нарушениями может случиться и у женщин, не входящих ни в какие группы риска. Потому исключать такую возможность и полагаться «на авось» безответственно.
Разобравшись с преимуществами, нельзя не отметить, чем рискует будущая мама, пройдя третий скрининг.- Потеря некоторой суммы. Стоимость комплекса обследований в разных регионах может доходить до нескольких тысяч рублей. Сумма зависит от ценовой политики диагностического центра и области. В среднем, УЗИ, КТГ и доплер обойдутся от 2 500 до 6 000 рублей. Стоимость каждого маркера биохимии крови колеблется от 300 до 1 000 рублей.
- Необоснованные переживания. Но тревожные данные скрининга можно перепроверить в другом месте. Если же результаты подтвердятся, то будущая мама будет иметь возможность пройти терапевтический курс или принять решение о прекращении беременности.
УЗИ и допплерография
При здоровой беременности, женщине в третьем триместре показано только прохождение ультразвукового исследования. Никакой определённой подготовки эта процедура не требует и проводится точно так же, как и во втором триместре. Посетить кабинет УЗИ можно в удобное время дня, а придерживаться каких-то особых диет не нужно. Так же отсутствует необходимость в наполнении мочевого пузыря, как при обследовании на ранних сроках. Так как допплерометрия обычно проводится одновременно с УЗИ, предварительных манипуляций тоже не требуется.Кардиотокография
Это обследование аналогично может быть осуществлено в любое время. Желательно не употреблять никакую пищу за пару часов до процедуры, чтобы не спровоцировать чрезмерную активность или, напротив, сонливость плода. А вот с собой будущей маме можно взять несколько кусочков шоколада или конфеты, чтобы в случае необходимости поднять уровень глюкозы и повысить активность малыша.Биохимическое исследование крови
А если беременной требуется сдать кровь на биохимию, то к этой процедуре следует подготовиться заранее. Приём пищи, предшествующий забору биоматериала, должен быть осуществлён не позднее чем за 4 часа.В течение двух суток до сдачи анализа предпочтительнее употреблять продукты:
- нежирные;
- неострые;
- приготовленные на пару, тушёные или варёные.

Скрининг 3 триместра, нормы, расшифровка данных УЗИ
Читая данные УЗ-обследования, обратите внимание на такие показатели.- Плацента в норме расположена в области задней стенки матки. Именно такая локализация обеспечивает её наилучшее кровообращение. Нормальное течение беременности возможно и в случае прикрепления плаценты в других местах, главное, чтобы она располагалась более чем в 4 см от зева матки. В противном случае женщина вряд ли сможет родить малыша самостоятельно.
- Толщина плаценты должна соответствовать сроку беременности. На 32-ой неделе этот показатель должен находиться в границах между 25 и 41 мм. Уже на 34-ой — от 27 до 44 мм. Тонкая плацента неспособна обеспечить плод кислородом и питанием в достаточном объёме, а утолщённая может сигнализировать о развитии воспалительных процессов.
- Важнейший показатель — уровень зрелости плаценты. На этапе, когда проводится третий скрининг, она должна быть первой или второй степени. Если плацента стареет быстрее, то на более поздних сроках вероятно возникновение гипоксии плода. Для замедления созревания плаценты беременной может быть показана антибактериальная терапия, приём витаминных комплексов и препаратов, улучшающих кровообращение.
- Индекс амниотической жидкости при одноплодной беременности составляет от 80 до 227 мм. Существенные отклонения в большую сторону говорят о многоводии, в меньшую, наоборот, о маловодии. В первом случае вероятно замирание беременности или возникновение пороков. Во втором возможна задержка развития ребёнка.
- Длина шейки матки на указанных сроках должна быть 30 мм или более. Её зев пока остаётся закрытым. При длине менее 25 мм диагностируется истмико-цервикальная недостаточность. Решают проблему наложением специальных швов, которые удаляют перед самыми родами.
- Тонус матки сам по себе не является отклонением, но увеличение толщины мышечного слоя на этом сроке может послужить поводом для беспокойства.
- Также во время УЗИ будет зафиксирована частота сокращений сердечной мышцы. В норме этот показатель находится в границах 130 ± 20 уд/мин. Тахикардия или замедление до 100 ударов и менее говорит о патологиях сердечно-сосудистой системы.
- Частота дыхания не вызывает опасений, если находится в границах 40—70 вдохов в минуту. Отклонение от нормы сигнализирует о развитии гипоксии.
Расшифровка данных фетометрии
В данные фетометрии будущей маме лучше вообще не вдаваться. Во-первых, эти показатели колеблются в довольно широких пределах, во-вторых, не исключаются конституционные особенности развития, о которых можно судить только в комплексе с другими данными.Так, в период с 32-ой по 34-ю неделю нормы фетометрии составляют (в мм):
- расстояние между висками (БПР) — 87 ± 2;
- расстояние от затылка до лба (ЛБР) — 104 ± 2;
- окружность головки — 316 ± 7;
- обхват живота — 275 ± 9;
- длины бедренных костей — 64 ± 2;
- длины голеней — 54 ± 2;
- длины плечевых костей — 57 ± 2;
- длины предплечий — 50 ± 5.
Расшифровка КТГ
Идеальные результаты КТГ выглядят так:
- БЧСС в границах от 120 до 160 уд/мин в покое;
- ритм ундулирующий или сальтаторный;
- вариабельность в пределах между 10 и 25 в минуту;
- акцелерации в 10-и минутном интервале — не более двух;
- делерации — полностью отсутствуют.
- 8—10 баллов говорят об удовлетворительном состоянии малыша.
- 5—7 баллов сообщают о необходимости дополнительной диагностики.
- 4 балла и ниже сигнализируют о критическом состоянии плода, требующем срочной терапии или кесарева сечения.
Расшифровка результатов допплерографии
Данные ультразвуковой допплерографии (УЗДГ) самостоятельно расшифровывать тоже не стоит — это задача врача, ведущего беременность. Если ситуация неблагоприятная, будущей маме об этом скажут сразу после процедуры.Тем не менее, если пытливый ум беременной жаждет конкретики, то нормы УЗДГ выглядят так:
- СДО (систолодиастолическое отношение) в пуповинных артериях — 2,5 ± 0,02;
- СДО в маточных сосудах — 1,4—3,7;
- индекс резистентности в матке — 0,6 ± 0,3 (превышение нормы говорит о нарушении проходимости сосудов);
- скорость движения крови в сосудах матки — от 65 ± 5 см/сек;
- пульсационный индекс — 0,52 ± 0,12.
Расшифровка данных биохимии крови
Получив данные лаборатории, будущей маме нужно понять одно — результаты биохимии не являются поводом для постановки диагноза, а только оценивают риски развития патологий. Не внушают опасения риски ниже 1:380, критическими же являются значения 1:250 и выше. Для удобства принято считать уровни маркеров крови в единицах, называемых МоМ. Если эти коэффициенты не выходят за границы 0,5—2,5 МоМ, это является нормой.В указанные сроки уровень интересующих гормонов количественно должен составлять:
- ХГЧ — 10 000—60 000 мЕд/мл;
- свободный эстриол — 35—70 нмоль/л;
- лактоген — 6,8 ± 3,2 мг/л.
Кроме хромосомных нарушений, аномальная концентрация гормонов может говорить о других проблемах:
- Снижение ХГЧ бывает следствием гибели плода, угрозы срыва беременности, нарушения в структуре плаценты.
- Повышение ХГЧ наблюдается при гестозе, диабете у будущей мамы, многоплодной беременности, дефектах плода.
- Снижение концентрации эстриола говорит об угрозе выкидыша, внутриутробной инфекции, антибактериальной терапии, аномалиях развития различных органов и нервной трубки.
- Повышение уровня эстриола сопровождает многоплодную беременность или вынашивание ребёнка с большой массой.

Обобщая сказанное выше, основными объектами исследования третьего скрининга являются:
- сам плод — органы, системы, двигательная активность, жизненные показатели;
- матка — состояние мышцы и зева, наличие тонуса, схваток, новообразований;
- амниотическая жидкость — цвет, количество, качество;
- уровень отдельных гормонов, информирующих о течении беременности и хромосомных нарушениях;
- система кровообращения между мамой и плодом посредством плаценты;
- плацента и пуповина, как органы, обеспечивающие дыхание, транспорт веществ, питание и защиту растущего человечка.
Информация, полученная в ходе обследований, помогает определить:
- жизненные показатели растущего организма;
- соответствие нормам уровня его развития;
- наличие инфекции или других угроз;
- состояние матки, её зева, плаценты, придатков;
- возможность проведения физиологичных родов или необходимость кесарева сечения;
- готовность к родам органов матери и малыша.
Среди проблем, которые могут быть диагностированы по результатам последнего скрининга, можно выделить:
- Задержку пренатального развития, независимо от причин, его спровоцировавших.
- Наличие хромосомных аномалий, которые не были выявлены вторым скринингом, либо развились уже после его проведения. Синдром Дауна, а также Эдвардса и Патау являются наиболее часто встречающимися патологиями, совместимыми с жизнью.
- Наличие пороков развития, вызванных неблагоприятными факторами (приём лекарств, облучение, отравление химикатами и т. д.).
- Присутствие бактериальных инфекций, способных повлечь гибель плода или досрочные роды.
- Фетоплацентарную недостаточность, несущую угрозу нормальному развитию плода.
- Нарушение кровообращения между будущей мамой и плодом или непосредственно в организме растущего малыша.
- Выявление аномального количества амниотической жидкости, что может сигнализировать о патологиях почек, пищеварительного тракта или нервной системы у плода.
- Обнаружение опухолей, кист или других патологий матки и придатков, требующих срочной терапии или оперативного вмешательства.
Новые и интересные статьи по теме
Выясняем 3 скрининг во сколько недель проводят
Беременная женщина, пройдя 1-е и 2-е УЗИ, задается вопросом, а 3 скрининг во сколько недель проводится.

Ожидая малыша, будущей маме необходимо обратиться в женскую консультацию и встать там на учет. Врачи в течение всего времени до появления младенца назначают пациентке различные обследования. Это позволяет доктору следить за состоянием женщины и развитием плода. На каждом сроке беременности проводятся разные диагностические процедуры.
Последний триместр является очень волнительным. Поэтому 3-й скрининг — это целый ряд мероприятий, которые позволяют не допустить различных пороков развития ребенка.
Сроки третьего исследования и какие показатели считаются нормой
Третий (последний) скрининг, как и первые два, проводятся для того, чтобы определить, соответствуют ли параметры плода предусмотренным физиологическим нормам. Современные методы исследования способны задолго до рождения ребенка определить различные патологии будущего младенца. Для это цели существует дородовая диагностика, включающая биохимию и ультразвук. Проводятся они на различных сроках беременности.
Эти сроки выбираются не просто так. Обследования проводятся в те периоды, когда происходят значительные изменения в развитии плода внутри утробы матери. Например, на 11-й — 13-й неделях проводится первый скрининг, потому что именно к этому времени заканчивается базовое формирование органов младенца, а беременность завершает эмбриональный период и переходит в фетальный.
Проведение скрининга 3 триместра приходится на недели с 30-й по 32-ю. Более точное время определяет врач. К этому сроку плод увеличивается в росте и весе очень сильно. Происходит рост головы и головного мозга. Усиленно развиваются и другие органы: легкие, кожные покровы, подкожная ткань. В это время плод должен принять правильное положение — головкой вниз. Околоплодные воды увеличиваются именно на этой стадии. Делается вывод о состоянии плаценты.
Каковы нормы для третьего скрининга, волнует многих женщин. Для оценки всех данных будущего малыша врачами были разработаны различные таблицы. Они отражают среднестатистические параметры плода.
Некоторые характеристики показывает следующая таблица:
| Параметры | 30 недель | 31 неделя | 32 недели |
| Длина плода в сантиметрах | 39,9 | 41,1 | 42,3 |
| Вес в граммах | 1636 | 1779 | 1930 |
| Бипариетальный размер в миллиметрах | 78 | 80 | 82 |
| Периметр черепа в миллиметрах | 234 | 240 | 246 |
| Диаметр груди в миллиметрах | 79 | 81 | 83 |
| Обхват животика в миллиметрах | 89 | 93 | 97 |
| Длина кости бедра в миллиметрах | 59 | 61 | 63 |
По отклонениям от средних параметров врачи определяют различные патологии. Например, если обхват живота превышает характеристики, то специалисты могут заподозрить заболевание печени или наличие излишней жидкости в брюшной полости.
Статистика, проводимая ВОЗ, показывает, что около 6% младенцев в мире рождаются с различными пороками. Скрининги относятся к превентивным методам, способным определить появление малыша с патологией. Третий скрининг относится к этим мерам.
Из чего состоит исследование?
Данный скрининг (у него есть еще одно название — перинатальный) состоит из диагностики самой женщины и плода. В него входят следующие исследования:
- обследование плаценты;
- состояние и количество околоплодных вод;
- как располагается плод.
По назначению врача может быть назначено дополнительное обследование.
УЗИ скрининг последнего триместра проводится с несколько другой целью, чем первые два. При первом выявляются возможные аномалии развития малыша. Второй скрининг подтверждает или опровергает развивающиеся патологии. Третий — оценивает развитость плода, характеристики плаценты, околоплодные воды и предлежание плода.
Плацента располагается около дна матки при нормальном развитии беременности.
Патологическое расположение — более низкое, то есть ее край с нижней стороны располагается на расстоянии менее 6 сантиметров от шейки матки.
Почти во всех случаях данная ситуация возникает именно в последний триместр. УЗИ этого периода информирует врача об этом.
Предлежание плаценты бывает центральным или полным. В первом положении плацента закрывает шейку матки. Второе предлежание — это расположение внизу матки. При такой патологии беременную помещают в стационар и осуществляют постоянное наблюдение. Такое состояние грозит преждевременными родами.
На таком сроке околоплодные воды увеличиваются вплоть до 35-й недели. После этого увеличение прекращается. Это происходит из-за того, что плод к этому моменту становится полностью развитым. УЗИ показывает, хватит ли вод для нормального завершения беременности. Маловодье, как и многоводье, считается ненормальным состоянием.
http://vseproberemennost.ru/www.youtube.com/watch?v=WhSXazkH7bQ
Место положения плода в утробе матери все время меняется. При скрининге 3 триместра определяется его положение, так как в этот момент (примерно с 31-й по 33-ю неделю) малыш принимает такое положение, какое будет при родах. То есть врач делает выводы о том, легко или трудно будут протекать сами роды.
Плод располагается в матке в 3-х вариантах:
- головное, при котором головка ребенка прилегает к шейке матки;
- поперечное — головка младенца и его таз располагаются в боковых частях матки;
- тазовое — ягодицы и ножки плода располагаются на выходе из малого таза роженицы.
Самое хорошее положение для родоразрешения — головное. При остальных предлежаниях почти всегда делается кесарево сечение.
Если расшифровка результатов вызовет у доктора какие-то сомнения, то назначается повторное или дополнительное исследования.
Еще два метода УЗИ
В скрининг третьего триместра может быть включен метод допплерометрии. Он определяет, как и с какой скоростью кровь течет по сосудам. Перед родами исследование такого рода для кровотока матери и плода является очень важным. Назначают его женщинам с высоким перинатальным риском.
Цель метода заключается в своевременном выявлении возможных нарушений в связке мама-плацента-ребенок.
Исследование является безопасным. Никакой боли пациентка также не испытывает. Схоже с обычным ультразвуковым исследованием. Будущая мама ложится на кушетку, врач смазывает живот гелем и датчиком водит по нему, диагностируя состояние внутренних органов.
Только врач определяет, сколько должно быть недель беременности для проведения данной диагностики.
Еще один диагностический метод — кардиотокография. Каково состояние будущего малыша оценивается ближе к родам или непосредственно в их период. При данном методе регистрируется частота биений сердца у плода в зависимости от сокращений матки. Сколько недель беременности должно быть перед проведением диагностики, определяет врач. Обычно это случается от 34-й недели до 36-й.
Как действует сердце, проверяется специальным датчиком с применением ультразвуковых волн. Он крепится к животу беременной, в то место, где более слышны сердечные ритмы плода. А данная область определяется простым стетоскопом акушера.
Данная диагностика специально назначается именно на этот период, так как в данное время происходит полноценное формирование связи физической активности плода и деятельности его сердца.
http://vseproberemennost.ru/www.youtube.com/watch?v=DBuLCYU1oYQ
Проводить все 3 скрининга желательно в одном месте. В таком случае не будет присутствовать путаница в единицах измерения. Доктор сможет совершенно спокойно составить заключение о проведенных процедурах.
Оцените статью:
(Нет голосов) Загрузка... Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе